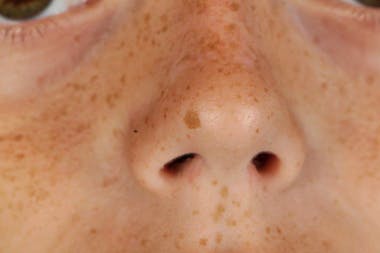
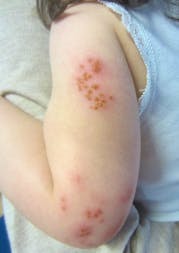
Kindliche Psoriasis ist eine chronische, manchmal mit schweren Komplikationen behaftete entzündliche Hautkrankheit. Die Diagnose ist oft schwieriger als beim Erwachsenen, da die Anfangsstadien oft atypisch oder wenig symptomatisch sind. Die Prognose der kindlichen Psoriasis ist ungünstiger als die der atopischen Dermatitis. Die Betreuung muss langfristig geplant werden. Die Behandlung unterscheidet sich kaum von derjenigen beim Erwachsenen, ist aber weniger gut untersucht und weniger gut durch kontrollierte Studien dokumentiert.
Psoriasis beim Kind