Gerinnungsdiagnostik im Kindesalter – wann ist sie sinnvoll? Indikationen, Besonderheiten und Herausforderungen
Einleitung
Die Hämostase bei Kindern ist ein dynamisches System, das vom Fetalstadium bis zum Erwachsenenalter eine allmähliche Entwicklung durchläuft(1).
Der Begriff «developmental hemostasis» geht auf die späten 80er Jahre zurück, als Dr. Andrew mit ihren Publikationen an einer grossen Kohorte von Neugeborenen und Säuglingen zeigen konnte, dass die funktionellen Blutspiegel der meisten Gerinnungsproteine mit dem Alter variieren(1,2). Welche Bedeutung diese Veränderungen haben und welche Mechanismen ihnen zugrunde liegen, ist bislang noch nicht vollständig geklärt(2). Die zahlreichen Versuche, Normalwerte und Referenzbereiche der verschiedenen Gerinnungsfaktoren beim Kind mithilfe moderner Reagenzien neu zu bestimmen, lieferten angesichts der Schwierigkeiten bei der Rekrutierung gesunder kleiner Kinder nur eingeschränkte Resultate(3,4). Ungeachtet der reagenz- und gerätespezifischen Absolutwerte der verschiedenen Gerinnungsproteine stimmen die verschiedenen Publikationen auf diesem Gebiet dennoch tendenziell überein(2).
Die altersabhängigen Konzentrationsveränderungen der Gerinnungsproteine sind in Tabelle 1 zusammengefasst.
Physiologisch führen diese Anomalien bei Neugeborenen und Säuglingen zu:
- verminderter Thrombinbildung im Zusammenhang mit geringerer Aktivität der meisten prokoagulatorischen Faktoren bis zum Alter von 6 Monaten oder länger, je nach Faktor;
- verminderter gerinnungshemmender Aktivität(5,6);
- verminderter Fibrinolyse (bei der Geburt wurde jedoch eine gesteigerte Fibrinolyse beschrieben)(7,8).
Eine Hyporeaktivität der Thrombozyten im Neugeborenenalter ist ebenfalls beschrieben und wird durch eine verstärkte Adhäsion sowie eine erhöhte Von-Willebrand-Faktor-(vWF-)Aktivität kompensiert(9).
Ungeachtet dieser physiologischen Besonderheiten besteht bei gesunden Neugeborenen und Säuglingen keine erhöhte Neigung zu hämorrhagischen oder thrombotischen Komplikationen, was auf ein von Geburt an funktionelles, ausgeglichenes System schliessen lässt(5). Die korrekte Auswertung gerinnungsdiagnostischer Untersuchungen bei Kindern, insbesondere Neugeborenen und Säuglingen, setzt jedoch die Kenntnis dieser Veränderungen voraus.
In dieser Übersichtsarbeit werden zunächst drei klinische Situationen vorgestellt, in denen die Gerinnungsdiagnostik beim Kind indiziert sein kann. Daran schliesst sich eine Zusammenfassung des geeigneten biologischen Ansatzes.
Indikation zur Gerinnungsdiagnostik im Kindesalter
1. Präoperative Abklärung
Die routinemässige präoperative Abklärung wird heute vom Grossteil der Fachgesellschaften für Anästhesiologie nicht mehr empfohlen. Die meisten Leitlinien und Expertenmeinungen raten von systematischen präoperativen Gerinnungstests ab; vielmehr empfehlen sie derartige Untersuchungen in Abhängigkeit vom klinischen Kontext im Einzelfall(10). Ausgenommen davon sind kleine Kinder, die noch nicht laufen können. Bei diesen empfiehlt die französische Gesellschaft für Anästhesiologie, obgleich mit niedrigem Evidenzgrad, eine Bestimmung der aktivierten partiellen Thromboplastinzeit (aPTT, PTT) sowie der Thrombozytenzahl(11).
Diese Empfehlungen stützen sich auf zahlreiche Publikationen, die das Fehlen einer Korrelation zwischen den Ergebnissen des präoperativen Screenings und der Rate intra- oder postoperativer Blutungskomplikationen belegen(11,12). Tatsächlich lässt sich mit systematischen Tests vor der Operation nur bei einer geringen Anzahl von Kindern ein Blutungsrisiko feststellen(13).
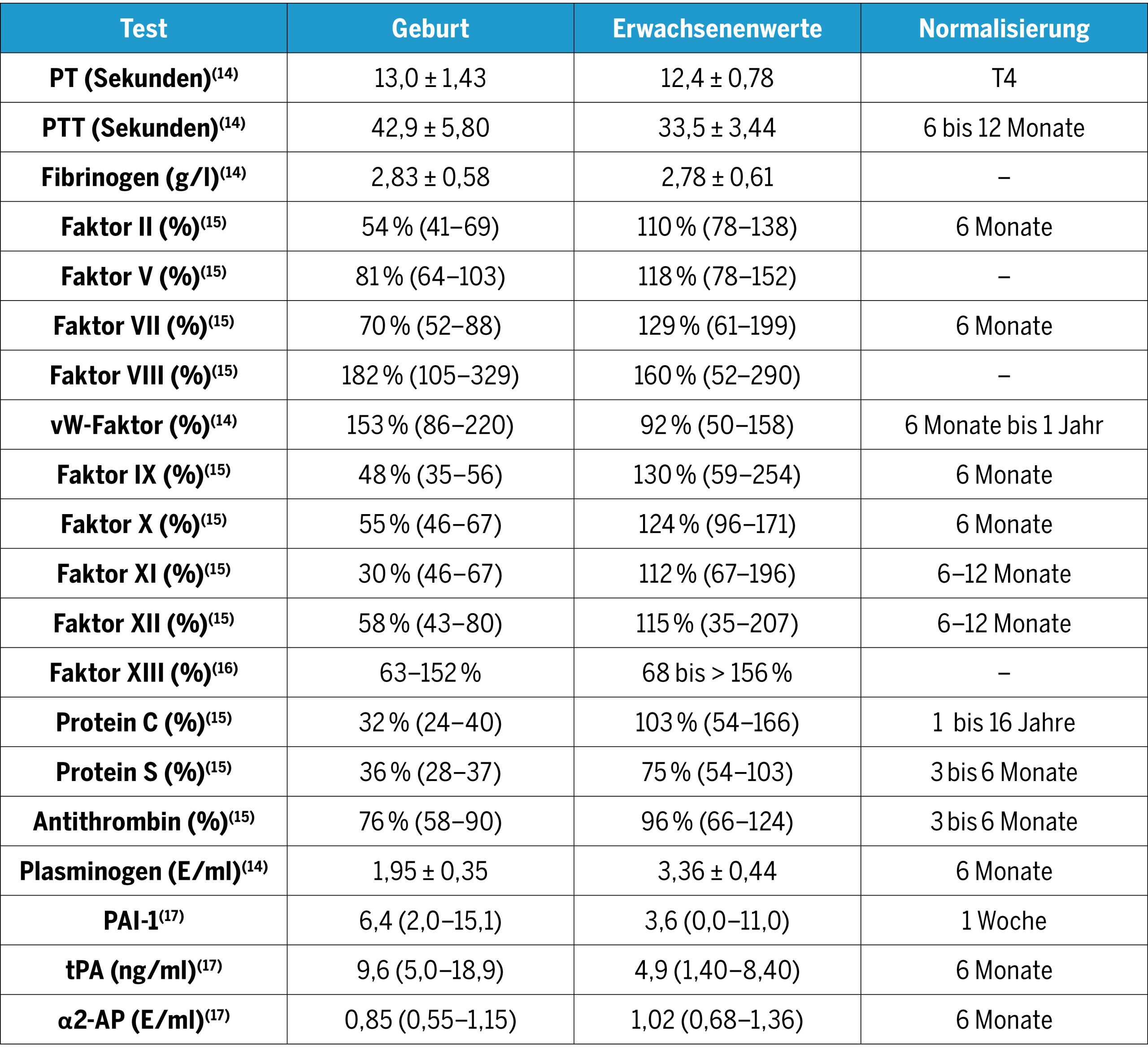
Adaptiert nach Andrew et al. (1987)(14), Monagle et al. (2006)(15), Appel et al. (2012)(16), Parmar et al. (2006)(17) vWF: Von-Willebrand-Faktor, PT: Prothrombinzeit, PTT: aktivierte partielle Thromboplastinzeit, PAI: Plasminogenaktivator-Inhibitor, tPA: gewebespezifischer Plasminogenaktivator, α2-AP: α2-Antiplasmin
Dies hängt insbesondere mit der niedrigen Prävalenz hereditärer Koagulopathien sowie einer hohen Anzahl falsch-positiver Befunde (z. B. PTT-Verlängerung in Gegenwart eines Lupus-Antikoagulans, s. Abbildung 2) zusammen(18).
Fachkreise empfehlen, präoperativ stattdessen eine strukturierte Anamnese zu erheben und Abklärungen, unabhängig von der Art der Operation, auf Patient:innen mit einem hämorrhagischen Phänotyp zu beschränken(19). Beim Kind ist zudem der hohe Stellenwert einer positiven Familienanamnese zu berücksichtigen, wie im folgenden Abschnitt dargelegt.
Bei Erwachsenen wird zur besseren Beurteilung des intraoperativen Blutungsrisikos in der Regel anhand von standardisierten Fragebögen ermittelt, ob Gerinnungsstörungen vorliegen(11). In einer neueren prospektiven pädiatrischen Studie liess sich mit einem entsprechend angepassten standardisierten Fragebogen auch bei Kindern das Blutungsrisiko vor einer Adenoidektomie und Tonsillektomie gut vorhersagen(20).
2. Hämorrhagische Diathese
Die Herausforderung für Kinderärzt:innen bei der Beurteilung eines Kindes mit einer möglichen Blutgerinnungsstörung besteht darin, festzustellen, ob die Symptome mit einer (angeborenen oder erworbenen) Blutgerinnungsstörung zusammenhängen oder ob es sich vielmehr um banale Symptome handelt, die bei gesunden Kindern häufig auftreten können und daher keiner Abklärung bedürfen(21). Dies ist massgeblich, um die Symptome adäquat zu behandeln und das Blutungsrisiko bei chirurgischen Eingriffen zu minimieren.
Eine gezielte persönliche und Familienanamnese ist daher von grundlegender Bedeutung für den diagnostischen Ansatz.
Vor allfälligen Abklärungen ist im Rahmen der Anamneseerhebung zunächst die Einnahme von Medikamenten mit möglichem Einfluss auf die Hämostase auszuschliessen. Das betrifft insbesondere Entzündungshemmer (COX-1-Hemmer), Antikoagulanzien, Antidepressiva (SSRI) sowie bestimmte Phytotherapeutika (Ingwer, Ginkgo biloba usw.)(1). Auch klinische Bedingungen wie Leber-, Nieren- oder Schilddrüsenerkrankungen sind abzuklären, da sie mit einer erworbenen Blutungsneigung einhergehen können(22).
Die Möglichkeit einer zugrunde liegenden Blutgerinnungsstörung sollte bei Kindern in Betracht gezogen werden, die hämorrhagische Symptome aufweisen, die ungewöhnlich häufig, langanhaltend und schwer sind(1).
Mehrere anamnestische Kriterien helfen, die Diagnose weiter einzugrenzen:
Lokalisation der Symptome: Störungen der primären Hämostase (wie Von-Willebrand-Krankheit und Thrombozytenfunktionsstörungen) manifestieren sich hauptsächlich durch Schleimhautblutungen (abnorme uterine Blutungen, Epistaxis, Purpura), während sich Störungen der sekundären Hämostase (wie Hämophilie oder andere Faktormangelsyndrome) tendenziell eher in Gelenk-, Muskel- oder tiefen Blutungen äussern(23). Anhaltende Nabelschnurblutungen oder intrakranielle Hämorrhagien (ICHs) können bei Neugeborenen im Zusammenhang mit einer Afibrinogenämie oder einem schweren Faktor-XIII-Mangel auftreten(9). Schwere Faktor-X-Mangelzustände sind ebenfalls mit neonatalen ICHs assoziiert(24).
Zu beachten ist ferner, dass bei 20–30 % der weiblichen Jugendlichen mit abnormen uterinen Blutungen eine Hämostasestörung zugrunde liegen könnte. Bei dieser Gruppe von Patientinnen ist es daher besonders wichtig, im Rahmen eines multidisziplinären Ansatzes einer Blutungsneigung nachzugehen und andere Ursachen einer Menorrhagie auszuschliessen(25).
Alter bei Symptombeginn: Je früher die Symptome auftreten, desto wahrscheinlicher ist es, dass es sich um einen angeborenen (besonders schweren) Mangel handelt. Ein späterer Eintritt spricht eher für eine mittelschwere Hämostasestörung oder eine erworbene Krankheit(26). Neonatale Symptome wie ein Kephalhämatom, eine Nabelblutung nach Abfallen des Nabelschnurrestes oder ein Unterdruckhämatom können auf eine angeborene Blutungsstörung hinweisen und sind systematisch abzuklären(1).
Schwere der Blutung: Ein Eisenmangel oder eine damit einhergehende Anämie und die eventuelle Notwendigkeit einer Zusatztherapie (Tranexamsäure, Desmopressin, Transfusion) lassen ebenfalls auf eine zugrunde liegende Gerinnungsstörung schliessen.
Art des Auftretens: Spontanblutungen deuten auf eine schwere Erkrankung hin(23) . Ein akutes Auftreten über einen Zeitraum von einigen Tagen bis einigen Wochen weist auf eine erworbene Erkrankung (z. B. Vitamin-K-Mangel), langanhaltende Symptome dagegen auf eine mögliche angeborene Blutungsstörung hin(21).
Die Familienanamnese ist in der Pädiatrie besonders wichtig, da die meisten Kinder noch nicht mit hämostatischen Herausforderungen (Operation, Trauma) konfrontiert waren, was die Diagnose insbesondere bei sogenannten «minderschweren» Blutungssyndromen (Von-Willebrand-Krankheit, leichte Thromboembolie) erschwert. Die Familienanamnese muss Fragen zu früheren chirurgischen Eingriffen, Zahnextraktionen und Transfusionen aller Familienmitglieder sowie zu menstruellen und geburtshilflich bekannten Vorerkrankungen der weiblichen Familienmitglieder umfassen(21). Gleichwohl schliesst eine negative Familienanamnese eine Gerinnungsstörung nicht aus. So weisen etwa 30 % der Kinder mit Hämophilie-Diagnose keine entsprechende Familienanamnese auf (De-novo-Mutation)(27).
Um die hämorrhagischen Symptome der Patient:innen genauer zu erfassen, wurden sogenannte «Bleeding Assessment Tools (BAT)» entwickelt. Diese Fragebögen, die ursprünglich für die Diagnose der Von-Willebrand-Krankheit entwickelt wurden, weisen eine hohe Empfindlichkeit beim Screening auf bestimmte erbliche Hämostasestörungen auf(28). Am häufigsten wird das BAT der Internationalen Gesellschaft für Thrombose und Hämostase (International Society on Thrombosis and Haemostasis, ISTH) eingesetzt. Mit diesem Fragebogen werden hämorrhagische Manifestationen nach ihrem Schweregrad auf einer Skala von 1 bis 4 beurteilt. Ein Score von ≥ 3 gilt bei Kindern als pathologisch und deutet auf eine Gerinnungsstörung hin(29). Die Kriterien, die gemäss ISTH-BAT deutlich für eine hämorrhagische Diathese sprechen, sind in Tabelle 2 aufgeführt(30).
Bei der körperlichen Untersuchung geben folgende Befunde Anlass zur Abklärung einer angeborenen oder erworbenen hämorrhagischen Krankheit:
- hämorrhagische Zeichen an Haut (Blutergüsse, Petechien, Hämatome, Teleangiektasien) oder Schleimhäuten (Zahnfleisch, hämorrhagische Blasenbildung);
- Gelenkdeformitäten oder Einschränkungen der Gelenkexkursionen, die für eine Arthropathie sprechen;
- eine Hepatosplenomegalie oder Lymphadenopathien, die mit Purpura oder einer hämorrhagischen Diathese einhergehen und auf eine mögliche onkologische Grunderkrankung hinweisen(23);
- dysmorphe Zeichen, die im Zusammenhang mit einer Thrombozytopenie oder angeborenen Thrombozytenfunktionsstörung auftreten können.
3. Verdacht auf Misshandlung
Bei Verdacht auf Misshandlung müssen Kinderärzt:innen die möglichen Ursachen klinischer Manifestationen wie Blutergüssen oder ungewöhnlichen Blutungen beurteilen – insbesondere intrakranielle Blutungen, aber auch gastrointestinale, retinale, intraspinale sowie Gelenkeinblutungen(31).
In diesem Zusammenhang ist eine hämostaseologische Abklärung unerlässlich, um eine zugrunde liegende hämorrhagische Diathese auszuschliessen. Eine seltene Ausnahme bilden multiple Verletzungen (Haut, Knochen usw.), die eindeutig mit wiederholten nicht-akzidentellen Traumata vereinbar sind und sich plausibel in die klinische Vorgeschichte einfügen.
Tatsächlich sind Blutergüsse, die auf gewöhnliche akzidentelle Verletzungen bei Kindern zurückzuführen sind, in der Regel relativ klein, oval oder rund, jedoch ohne scharf abgegrenzten Rand, und über oder in der Nähe von Knochenvorsprüngen an der Körpervorderseite lokalisiert (häufig Stirn, Knie oder Schienbeine). Blutergüsse an Ohren, Hals, Wangen, Augen und in der Genitalregion sind grundsätzlich selten und erregen daher den Verdacht auf Missbrauch, ebenso wie Blutergüsse in Form einer Linie bzw. mit erkennbarem Muster (z. B. Hand- oder Sohlenabdruck)(32). Blutergüsse bei Kindern, die sich noch nicht selbstständig bewegen können, sind ebenfalls eher die Folge körperlicher Misshandlung.
Eine intrakranielle Hämorrhagie (ICH) kann entweder durch direkte Gewalteinwirkung – Schläge gegen den Kopf – oder durch indirekte Gewalteinwirkung wie Schütteln entstehen, was typischerweise als Schütteltrauma bzw. «Shaken‑Baby‑Syndrom» bezeichnet wird. Bei letzterem finden sich häufig die für diese Form der Misshandlung charakteristischen retinalen Blutungen(33).
Bei Säuglingen im Alter von 0 bis 3 Monaten, die schwere Blutergüsse sowie gastrointestinale oder intrakranielle Blutungen aufweisen, kommt auch ein Vitamin-K-Mangel in Betracht(31).
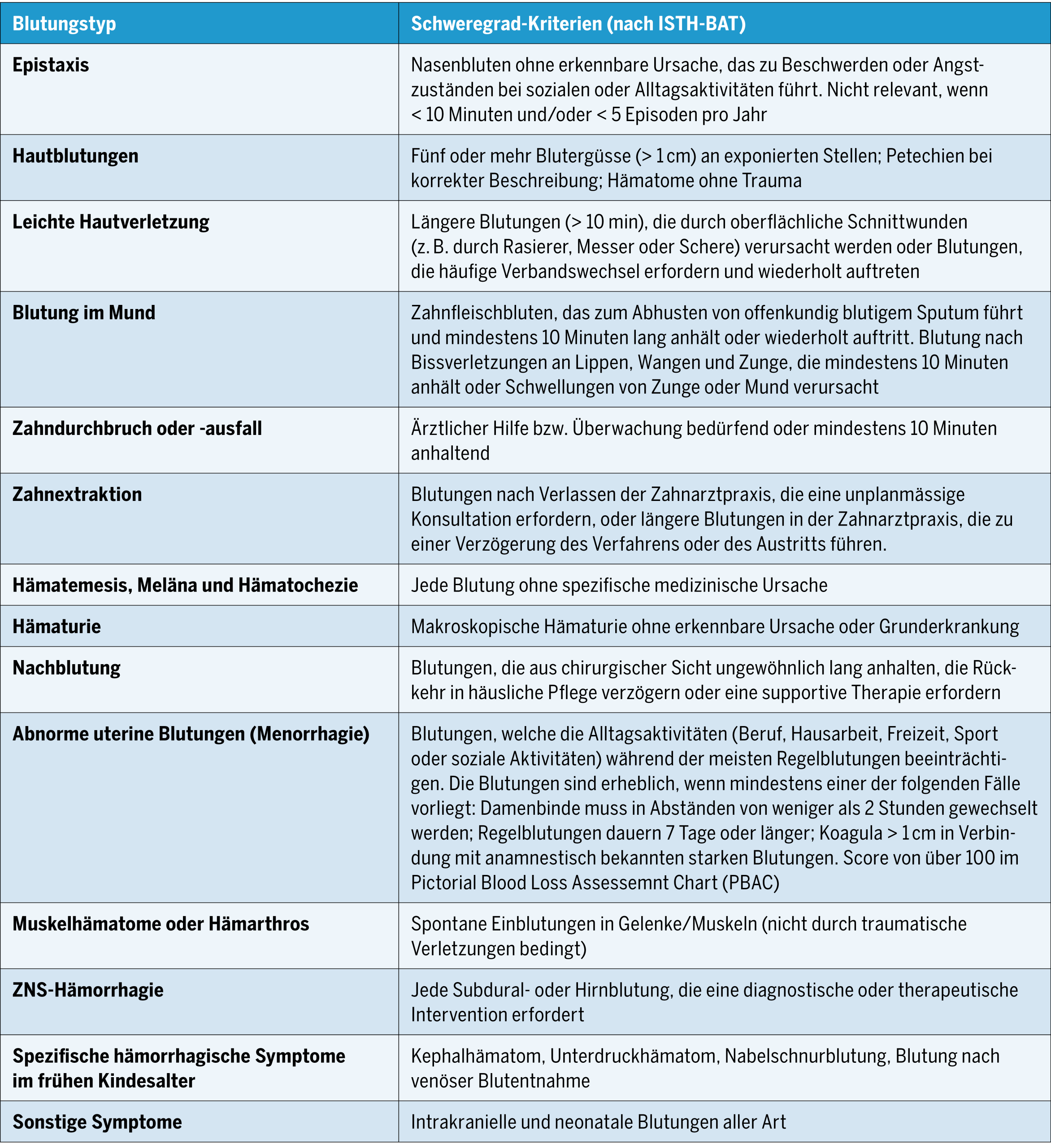
Allerdings ist darauf hinzuweisen, dass die Diagnose einer Misshandlung das gleichzeitige Vorliegen einer hämorrhagischen Diathese nicht ausschliesst und dass umgekehrt im Falle einer diagnostisch gesicherten kongenitalen oder erworbenen hämorrhagischen Diathese eine Misshandlung nicht grundsätzlich ausgeschlossen werden kann, insbesondere bei anamnestisch begründetem Verdacht.
Zusammenfassend ist beim Verdacht auf Misshandlung die Abklärung einer hämorrhagischen Diathese zu erwägen bei:
- Blutergüssen bei einem nicht-mobilen Kind;
- ungewöhnlichen und in Bezug auf den vermuteten Mechanismus unverhältnismässigen Blutergüssen und/oder Blutungen;
- Blutungen an kritischen Stellen (z. B. Hirnblutung, retinale Blutung, gastrointestinale Blutung, intraspinale Blutung, Gelenkeinblutung) ohne ein entsprechendes vorangegangenes Trauma oder eine andere angemessene Erklärung;
- Verdacht auf eine Koagulopathie auf der Grundlage von persönlicher Anamnese, Familienanamnese und/oder Untersuchung(31).
Wie ist diagnostisch vorzugehen?
1. Abklärung einer hämorrhagischen Diathese
Bei einer hämorrhagischen Diathese wird in der Regel ein mehrstufiger diagnostischer Ansatz verfolgt, der je nach Zentrum leicht vom nachfolgend beschriebenen Vorgehen abweichen kann(22).
1.1. Erstabklärung (s. Abbildung 1)
- Blutbild mit Thrombozytenzahl
Diese Untersuchung ermöglicht den Nachweis einer Thrombozytopenie sowie von Anomalien des Thrombozytenvolumens (als möglichem Hinweis auf eine zugrunde liegende thrombozytäre Erkrankung)(34). Darüber hinaus kann das Vorliegen einer Anämie in Kombination mit einer hämorrhagischen Diathese auf schwerere oder länger anhaltende Blutungen hinweisen. In der Regel wird auch eine Bestimmung des Serum-Ferritins empfohlen, um einen Eisenmangel als Hinweis auf erhöhten Verlust durch wiederholte Blutungen festzustellen(21). Darüber hinaus kann ein Blutausstrich weitere Informationen liefern zur Grösse und Granularität der Thrombozyten und zur Morphologie der anderen Blutzellen (intrazytoplasmatische Einschlüsse, pathologisch veränderte Zellen)(23,26).
- Bestimmung von Prothrombinzeit (PT), PTT und Fibrinogen
Im Falle eines pathologischen ISTH-BAT-Scores wird oftmals zunächst die Bestimmung der Aktivitäten der Faktoren IX und XI empfohlen, da leichte Defizite mit der PTT möglicherweise nicht erkannt werden(22). Eine FXIII-Bestimmung wird bei der Erstabklärung ebenfalls empfohlen, da ein entsprechender Mangel sich nicht in den Gerinnungszeiten ausdrückt.
- Bestimmung der funktionellen Aktivität des Von-Willebrand-Faktors (vWF)
Der klassische Test zur Messung der vWF-Aktivität ist der vWF:RCo-Test (Ristocetin-Cofaktor-Aktivität), jedoch kommen vermehrt neuere Tests mit besserer Reproduzierbarkeit, etwa der vWF:GPIbM-Test (Thrombozytenbindungsaktivität) zum Einsatz. Gleichzeitig wird in der Regel die Faktor-VIII-Aktivität bestimmt(21,35). Die Kenntnis der Blutgruppe ist für die Interpretation der Ergebnisse wichtig. Die vWF-Plasmakonzentration wird durch die AB0-Blutgruppe signifikant beeinflusst. Die Blutgruppe 0 ist dabei mit den niedrigsten vWF-Werten assoziiert, ohne entsprechende Evidenz für strukturelle oder molekulare Veränderungen(36,37).
- Analyse der Thrombozytenfunktion mittels Lichttransmissionsaggregometrie (LTA)
Die LTA ist der Referenztest zur Untersuchung der Thrombozytenfunktion. Sie misst die Aggregation der Thrombozyten als Reaktion auf eine Reihe von Stimulanzien (Kollagen, ADP, Ristocetin, Adrenalin, Arachidonsäure, TRAP, U46619)(38). Dieser Test erfordert zur Auswertung medizinisches Fachwissen und wird in Speziallabors durchgeführt. Allerdings kann sich diese Analyse bei kleinen Kindern aufgrund der grossen Menge an benötigtem Blut als schwierig erweisen. Bei einem pathologischen Befund können je nach Aggregationsprofil ergänzende Untersuchungen erforderlich sein, um die Art der Thrombozytenfunktionsstörung zu bestimmen (Analyse der thrombozytären Sekretion, der Membranproteine mittels Durchflusszytometrie, elektronenmikroskopische Untersuchung des Granulomers, ergänzt durch gezielte oder breite genetische Analysen)(38).
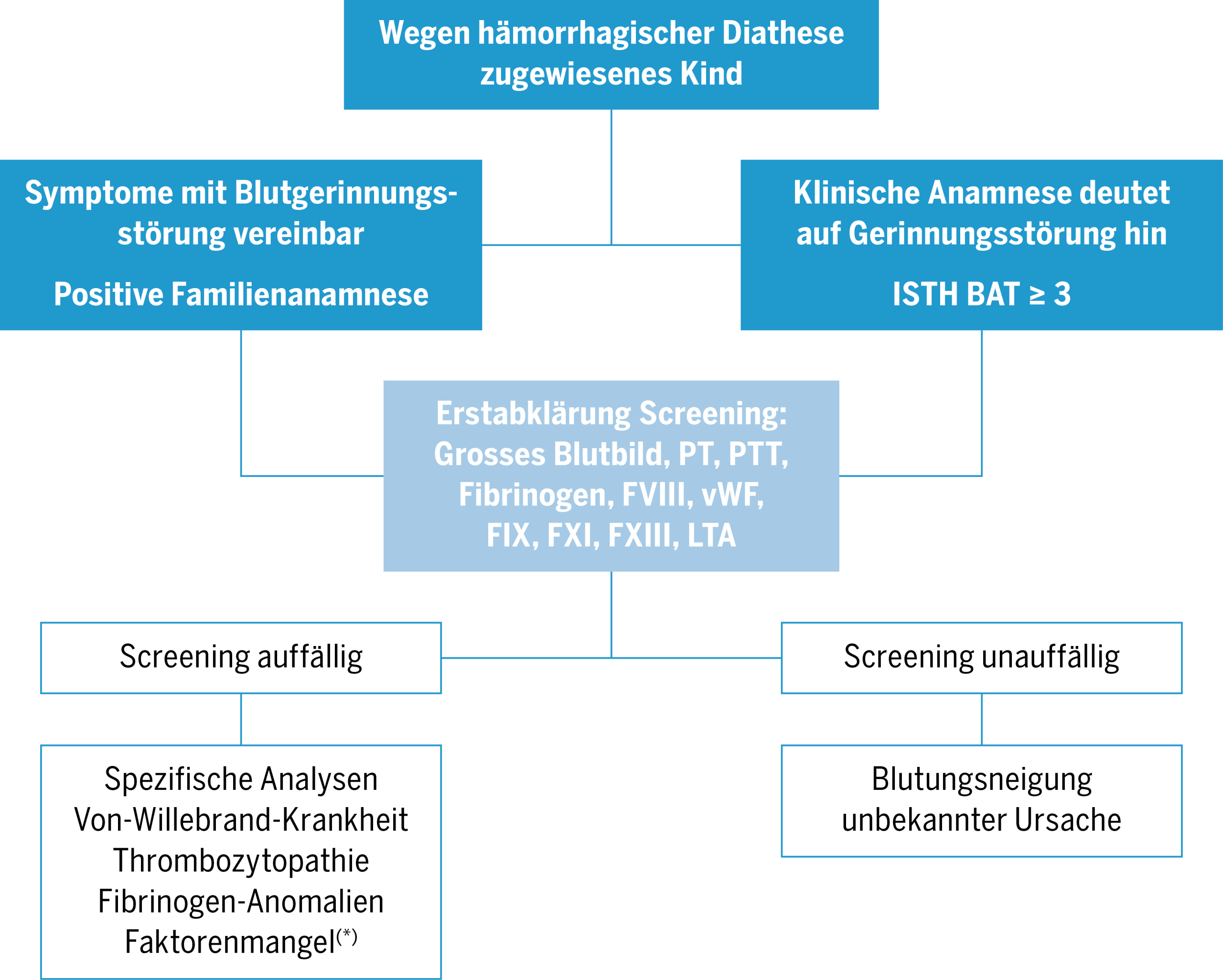
ISTH-BAT: International Society on Thrombosis and Haemostasis – Bleeding Assessment Tool; PT: Prothrombinzeit; PTT: aktivierte partielle Thromboplastinzeit; vW: von Willebrand; LTA: Lichttransmissionsaggregometrie. (*) Einzelheiten zu ergänzenden Analysen bei PTT- und/oder PT-Verlängerung siehe Abbildungen 2 und 3.
1.2. Ergänzende Abklärungen bei Auffälligkeiten im Screening (s. Abbildung 1)
- Je nach Ergebnis der initialen Diagnostik sind weitere Abklärungen zur Feststellung eines Faktorenmangels bei auffälliger PTT und/oder PT notwendig (s. Abbildungen 2 und 3). Bei leichter oder mittelschwerer Hämophilie A wird zudem eine chromogene FVIII-Bestimmung empfohlen. Wenn die Ergebnisse auf eine Fibrinogen-Störung hinweisen, wird eine Bestimmung des Fibrinogenspiegels (Antigen) sowie der Thrombin- und der Reptilasezeit empfohlen, um quantitative (Hypo- oder Afibrinogenämie) und qualitative ([Hypo-])Dysfibrinogenämie) Störungen besser gegeneinander abgrenzen zu können(39). Diese Analysen werden durch genetische Untersuchungen ergänzt und erfolgen in einem Fachzentrum für Fibrinogen-Anomalien.

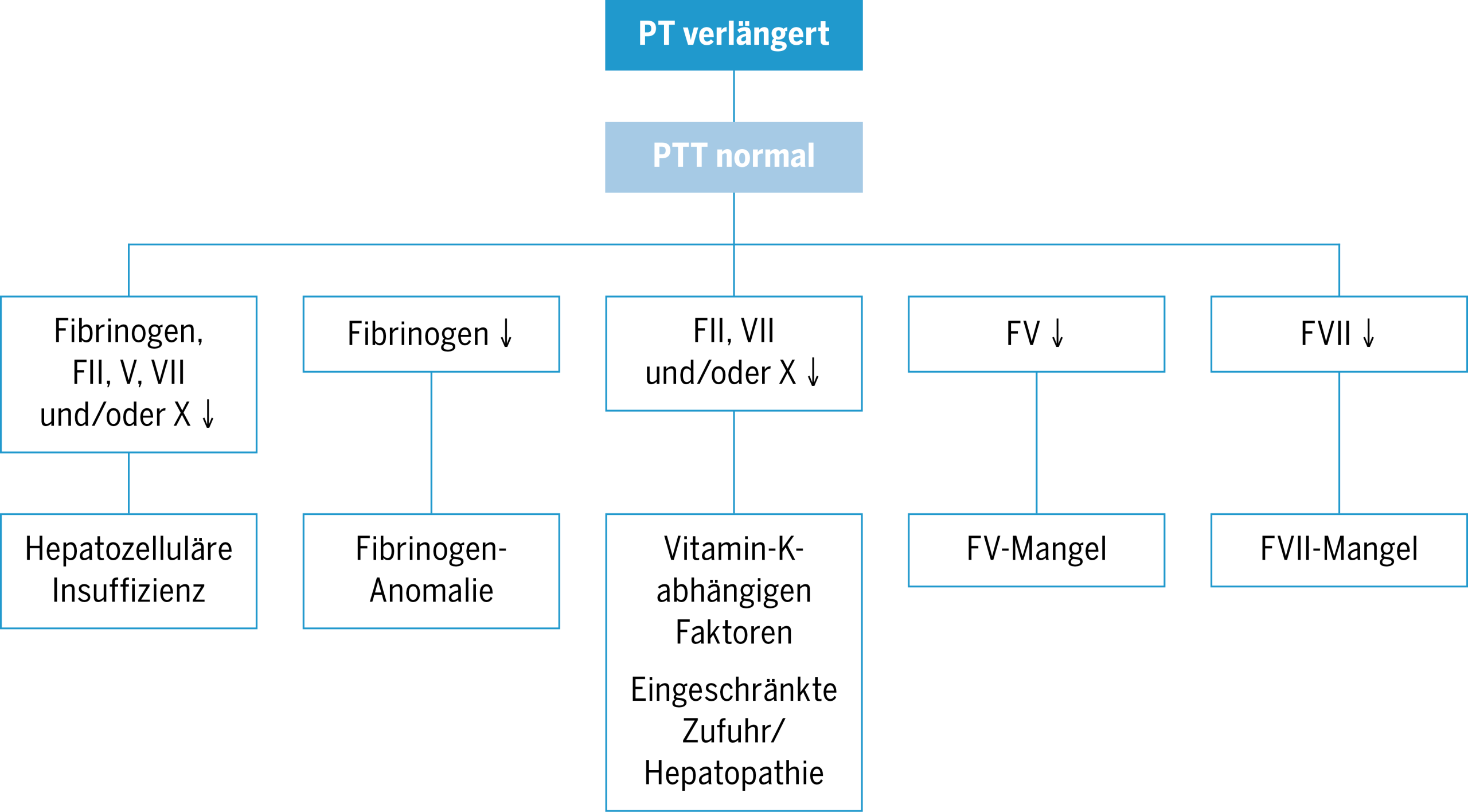
- Bei Verdacht auf die Von-Willebrand-Krankheit sind ergänzende Untersuchungen (z. B. Antigen-Bestimmung, Messung der Bindung an Kollagen und an FVIII, elektrophoretische vWF-Multimer-Analyse, Ristocetin-induzierte Aggregation sowie gegebenenfalls Gentests) erforderlich, um den genauen Typ der Von-Willebrand-Krankheit festzustellen(35). Diese Tests erfordern ein Speziallabor und spezifische Fachkenntnisse für die Ergebnisauswertung.
Das Vorliegen einer Fibrinolyse-Störung kann in einem zweiten Schritt abgeklärt werden, wenn die Voruntersuchungen unauffällig sind und die Art der Blutung (z. B. intrakranielle Blutung, postoperative Nachblutung) zusätzliche Untersuchungen rechtfertigt(38). Die derzeit verfügbaren Tests können Fibrinolyse-Störungen jedoch nicht zuverlässig diagnostizieren oder nachweisen, weshalb ihre klinische Anwendung nicht empfohlen wird(22).
Ausdrücklich zu erwähnen ist, dass der Grossteil der Patient:innen mit ausgeprägter Blutungsneigung in den Tests auf hämorrhagische Diathese unauffällig ist. Diese Patient:innen werden der Gruppe von Blutungsneigungen unbekannter Ursache zugeordnet und benötigen gleichwohl eine entsprechende Versorgung wie Patient:innen mit gesicherter Hämostasestörung(22).
Globaltests der Gerinnung werden insbesondere an (Universitäts-)Spitälern immer häufiger eingesetzt. Es sind dies:
- Die Thromboelastographie (TEG oder ROTEM), ein Test zur Beurteilung der Gerinnselbildung und ‑stabilität im Vollblut; sie wird üblicherweise im peri- und postoperativen Management eingesetzt.
- Der Thrombinbildungstest (TG) zur Beurteilung der Aktivierung, Ausbreitung und Hemmung der Gerinnung. Seine Aussagekraft wird eingeschränkt durch fehlende Standardisierung und erhebliche quantitative Ergebnisschwankungen.
Der klinische Nutzen dieser Tests steht noch nicht fest; sie werden daher derzeit nicht für das Screening auf hämorrhagische Diathese empfohlen(30).
Bei Verdacht auf Misshandlung wird im Fall einer neurologischen Beeinträchtigung zusätzlich zu den oben genannten Tests auf hämorrhagische Diathese auch eine Bestimmung der D-Dimere empfohlen, um eine disseminierte intravasale Koagulopathie auszuschliessen(40).
Herausforderungen
Die Abklärung hämorrhagischer oder thrombotischer Komplikationen bei Neugeborenen und Kindern weist im Vergleich zur Diagnostik bei Erwachsenen viele zusätzliche Hürden und Schwierigkeiten auf(2).
Zunächst einmal ist hier die Bedeutung der präanalytischen Variablen zu nennen:
- Die Gewinnung einer ausreichenden Blutmenge mittels Venenpunktion kann sich bei Säuglingen als so schwierig erweisen, dass es dabei zur Aktivierung der Gerinnung in der Probe kommt. Darüber hinaus sind die Probenröhrchen oft nicht ausreichend gefüllt und das für die Analyse erforderliche Citrat-Blut-Verhältnis wird somit nicht erreicht, was zu Messwertabweichungen und Diagnoseverzögerungen führt und häufig erneute Punktionen erfordert(2,4).
- Blutproben werden häufig über periphere oder zentrale Katheter entnommen; das führt zu einer Aktivierung der Probe oder einer Kontamination mit Heparin und damit zur Beeinträchtigung der Untersuchungsergebnisse(4).
- Bei Neugeborenen wird physiologischerweise eine relative Polyglobulie beobachtet, die eine Anpassung des Citratvolumens im Teströhrchen erfordert. Bei ebendieser Population kann sich ferner eine Hyperbilirubinämie im Rahmen eines physiologischen Ikterus als Störeinfluss erweisen, wenn Analysatoren mit optischen Gerinnsel-Detektionsmethoden verwendet werden(2).
Zum anderen befindet sich die Hämostase im Kindesalter – wie eingangs erwähnt – noch in der Entwicklung. Die meisten Ergebnisse von Gerinnungstests bei Kindern sind daher nach altersentsprechenden Standards zu interpretieren, um eine genaue und korrekte Diagnose zu gewährleisten(41). Im Jahr 2012 veröffentlichte die ISTH Empfehlungen für Kinder. Daraus geht klar hervor, dass hämostaseologische Labors populations-, reagenz- und gerätespezifische Referenzbereiche verwenden sollten(3). Diese Leitlinien sind zwar verbindlich, jedoch teilweise schwer umsetzbar (kleine Population, hohe Kosten). Eine akzeptable Alternative, wie von Toulon in einer Literaturübersicht zur «developmental hemostasis» vorgeschlagen, wäre die Übertragung der Ergebnisse aus der Literatur in lokale Referenzbereiche für Neugeborene und Kinder, unter Berücksichtigung der für die am häufigsten eingesetzten Reagenzien-Analysator-Kombinationen verfügbaren Daten(7).
Ferner ist bei der Auswertung der Tests auf hämorrhagische Diathese zu beachten, dass die Blutspiegel an Faktor VIII, vWF und Fibrinogen durch körperliche Aktivität, Stress, Infektionen, Malignome oder kurz nach einem chirurgischen Eingriff erhöht sein können(22). Schwankungen der vWF-Aktivität lassen sich zudem während des Menstruationszyklus und im Zusammenhang mit Hormontherapien beobachten(30). Mitunter müssen daher für eine genaue Diagnosestellung die Gerinnungsfaktoren mehrfach bestimmt werden(22).
Schlussfolgerungen
Eine gerinnungsdiagnostische Abklärung bei Kindern muss durch die klinische Situation und die Familienanamnese gerechtfertigt sein.
Die korrekte Auswertung hämostaseologischer Tests bei Kindern erfordert vorab eine gute semiologische Einordnung der klinischen Manifestationen (Kontext, Häufigkeit, Lokalisation, Risikofaktoren, Komorbiditäten). Zu berücksichtigen sind dabei zudem das Alter des Kindes sowie Komorbiditäten, die sich auf die Ergebnisse auswirken können (z. B. Entzündungsstatus). Zur Sicherung einer Diagnose sind oftmals wiederholte Tests erforderlich.
Bei Verdacht auf eine Gerinnungsstörung empfiehlt sich eine hämostaseologische Konsultation, um die Diagnose zu bestätigen und eine adäquate Behandlung zu veranlassen.
Referenzen
- Meunier S. Comment explorer un syndrome hémorragique de l’enfant? Perfectionnement en Pédiatrie. 2020;3(3):250‑9.
- Monagle P, Ignjatovic V, Savoia H. Hemostasis in neonates and children: Pitfalls and dilemmas. Blood Reviews. mars 2010;24(2):63‑8.
- Ignjatovic V, Kenet G, Monagle P. Developmental hemostasis: recommendations for laboratories reporting pediatric samples. Journal of Thrombosis and Haemostasis. févr 2012;10(2):298‑300.
- Rahman M, George C, Monagle P. Hot topics in coagulation testing: Important considerations for testing children for bleeding/thrombotic disorders. Int J Lab Hematology. juin 2020;42(S1):68‑74.
- Pal S, Curley A, Stanworth SJ. Interpretation of clotting tests in the neonate: Table 1. Arch Dis Child Fetal Neonatal Ed. mai 2015;100(3):F270‑4.
- Lippi G, Franchini M, Montagnana M, Guidi G. Coagulation Testing in Pediatric Patients: The Young Are Not Just Miniature Adults. Semin Thromb Hemost. nov 2007;33(8):816‑20.
- Toulon P. Developmental hemostasis: laboratory and clinical implications. Int J Lab Hematology. mai 2016;38(S1):66‑77.
- Albisetti M. The Fibrinolytic System in Children.
- Kenet G, Nowak-Göttl U. Bleeding and Thrombosis Issues in Pediatric Patients: Current Approach to Diagnosis and Treatment. Acta Haematol. 2006;115(3‑4):137‑40.
- Jover Pinillos JL, Ferrandis Comes R, Zamudio Penko D, Bermúdez López M, Basora Macaya M, Colomina Soler MJ. Preoperative coagulation tests: A narrative review of current guidelines. Revista Española de Anestesiología y Reanimación (English Edition). déc 2024;71(10):740‑7.
- Bonhomme F, Ajzenberg N, Schved JF, Molliex S, Samama CM. Pre-interventional haemostatic assessment: Guidelines from the French Society of Anaesthesia and Intensive Care. European Journal of Anaesthesiology. avr 2013;30(4):142‑62.
- Krishna P, Lee D. Post‐Tonsillectomy Bleeding: A Meta‐Analysis. The Laryngoscope. août 2001;111(8):1358‑61.
- Gabriel P, Mazoit X, Ecoffey C. Relationship Between Clinical History, Coagulation Tests, and Perioperative Bleeding During Tonsillectomies in Pediatrics. Journal of Clinical Anesthesia. 2000;(12):288‑91.
- Andrew M, Paes B, Milner R, Johnston M, Mitchell L, Tollefsen D, et al. Development of the human coagulation system in the full-term infant. Blood. 1 juill 1987;70(1):165‑72.
- Monagle P, Barnes C, Ignjatovic V, Furmedge J, Newall F, Chan A, et al. Developmental haemostasis: Impact for clinical haemostasis laboratories. Thromb Haemost. 2006;95(02):362‑72.
- Appel IM, Grimminck B, Geerts J, Stigter R, Cnossen MH, Beishuizen A. Age dependency of coagulation parameters during childhood and puberty. Journal of Thrombosis and Haemostasis. nov 2012;10(11):2254‑63.
- Parmar N, Albisetti M, Berry LR, Chan AKC. The fibrinolytic system in newborns and children. Clin Lab. 2006;52(3‑4):115‑24.
- Burk CD, Miller L, Handler SD, Cohen AR. Preoperative history and coagulation screening in children undergoing tonsillectomy. Pediatrics. avr 1992;89(4 Pt 2):691‑5.
- Zamudio Penko D, Cancho García D, Bartolomé Ruibal A, Gijón Herreros N, Redondo Martínez P, Gisbert de la Cuadra L, et al. Preoperative coagulation screening tests in pediatric patients: Clinical relevance and hemorrhagic outcomes of abnormal results. Revista Española de Anestesiología y Reanimación (English Edition). févr 2023;70(2):68‑76.
- Masalha M, DeRowe A, Mazzawi S, Chen T, Ghanayim R, Landsberg R, et al. Coagulation tests or standardized questionnaire, which is better as a predictor of bleeding? A prospective study among children before tonsillectomy and/or adenoidectomy. BMC Res Notes. déc 2020;13(1):175.
- Allen GA, Glader B. Approach to the bleeding child. Pediatr Clin North Am. déc 2002;49(6):1239‑56.
- Casini A, Gebhart J. How to investigate mild to moderate bleeding disorders and bleeding disorder of unknown cause. Int J Lab Hematol. mai 2024;46 Suppl 1:27‑33.
- Harroche A, Rothschild C. Diagnostic d’un syndrome hémorragique de l’enfant. Journal de Pédiatrie et de Puériculture. 2019;32(1):1‑11.
- Brown DL, Kouides PA. Diagnosis and treatment of inherited factor X deficiency. Haemophilia. nov 2008;14(6):1176‑82.
- Casini A, Moussaoui D, Crofts VL, Mattiello V, Yaron M, Fontana P. Saignements utérins anormaux et anomalies de l’hémostase. Revue Médicale Suisse. 2024;20(898):2271‑5.
- Roberts JC. Evaluation of Abnormal Bleeding in Children. Pediatr Ann. 1 janv 2020;49(1):e36‑42.
- Srivastava A, Santagostino E, Dougall A, Kitchen S, Sutherland M, Pipe SW, et al. WFH Guidelines for the Management of Hemophilia, 3rd edition. Haemophilia. août 2020;26(S6):1‑158.
- Alhuniti A, Abdallah H, Rand ML, Kearney S, Sharathkumar AA, Sridharan M, et al. Accuracy of a Bleeding Assessment Tool in Predicting the Diagnosis of an Inherited Bleeding Disorder: Systematic Review and Meta-Analysis. Blood. 5 nov 2024;144(Supplement 1):1217‑1217.
- Rodeghiero F, Tosetto A, Abshire T, Arnold DM, Coller B, James P, et al. ISTH/SSC bleeding assessment tool: a standardized questionnaire and a proposal for a new bleeding score for inherited bleeding disorders. Journal of Thrombosis and Haemostasis. sept 2010;8(9):2063‑5.
- Rodeghiero F, Pabinger I, Ragni M, Abdul‐Kadir R, Berntorp E, Blanchette V, et al. Fundamentals for a Systematic Approach to Mild and Moderate Inherited Bleeding Disorders: An EHA Consensus Report. HemaSphere. oct 2019;3(5):e286.
- Biss T, Sibson K, Baker P, Macartney C, Grayson C, Grainger J, et al. Haematological evaluation of bruising and bleeding in children undergoing child protection investigation for possible physical maltreatment: A British Society for Haematology Good Practice Paper. Br J Haematol. oct 2022;199(1):45‑53.
- Maguire S, Mann M. Systematic reviews of bruising in relation to child abuse—what have we learnt: an overview of review updates. Evid‐Based Child Health. 7 mars 2013;8(2):255‑63.
- Knöfler R, Streif W, Watzer-Herberth I, Hahn G, Schmidt U. Child Abuse or Bleeding Disorder—An Interdisciplinary Approach. Hamostaseologie. févr 2019;39(01):028‑35.
- Fontana P, Boehlen F. Diagnostic et prise en charge des syndromes hémorragiques dits mineurs. Revue Médicale Suisse.
- James PD, Connell NT, Ameer B, Di Paola J, Eikenboom J, Giraud N, et al. ASH ISTH NHF WFH 2021 guidelines on the diagnosis of von Willebrand disease. Blood Advances. 12 janv 2021;5(1):280‑300.
- Gill JC, Endres-Brooks J, Bauer PJ, Marks WJ, Montgomery RR. The effect of ABO blood group on the diagnosis of von Willebrand disease. Blood. juin 1987;69(6):1691‑5.
- Kienzle D, Munda E, Daskalakis C, Rhoades R. Association of Blood Type with Von Willebrand Disease Severity Among Patients at an Academic Hemophilia Treatment Center. Blood. 5 nov 2024;144(Supplement 1):3983‑3983.
- Hayward CPM. How I investigate for bleeding disorders. Int J Lab Hematol. mai 2018;40 Suppl 1:6‑14.
- Casini A, Undas A, Palla R, Thachil J, De Moerloose P. Diagnosis and classification of congenital fibrinogen disorders: communication from the SSC of the ISTH. Journal of Thrombosis and Haemostasis. sept 2018;16(9):1887‑90.
- Anderst J, Carpenter SL, Abshire TC, Killough E, AAP SECTION ON HEMATOLOGY/ONCOLOGY, THE AMERICAN SOCIETY OF PEDIATRIC HEMATOLOGY/ONCOLOGY, THE AAP COUNCIL ON CHILD ABUSE AND NEGLECT, Consultants, et al. Evaluation for Bleeding Disorders in Suspected Child Abuse. Pediatrics. 1 oct 2022;150(4):e2022059276.
- Toulon PA, Arcizet J, Grand F, De Pooter N, Lasnes D, Brionne-François M. Age Dependency Of Coagulation Parameters During Childhood. Blood. 15 nov 2013;122(21):2341‑2341.
Weitere Informationen
Autor:innen
-
Dr. med. Veneranda MattielloUnité d'onco-hématologie pédiatrique, Service de Pédiatrie générale, Département de la Femme de l’Enfant et de l’Adolescent, Hôpitaux Universitaires de Genève
-
Prof. Dr med. Alessandro CasiniUnité d’hémostase, Service d’Angiologie et hémostase, Département de Médecine Interne, Hôpitaux Universitaires de Genève
