Interventions complémentaires : traitements pharmacologiques, chirurgicaux et en milieu hospitalier en cas d’obésité à l’adolescence et mesures de suivi, de protection et de placement de l’enfant
Introduction
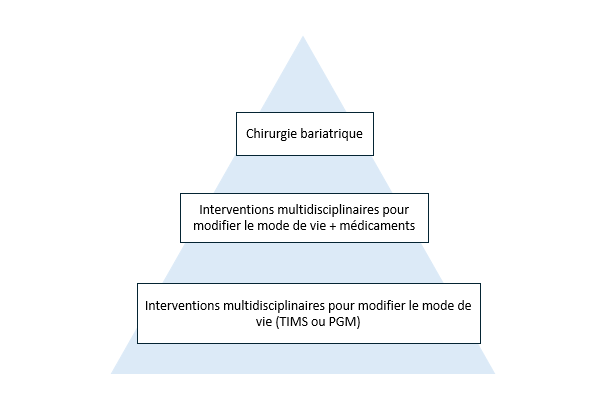
Le traitement de l’obésité repose toujours sur une prise en charge conservatrice et multimodale adaptée à chaque individu pour inciter à un changement du mode de vie en matière de nutrition et d’exercice physique et pour favoriser la santé psychique (v. articles 1 et 5). Cette approche n’est toutefois pas toujours couronnée de succès, du fait des déterminants génétiques, pathophysiologiques et sociaux complexes du surpoids. Chez les enfants et adolescent·e·s présentant une forme sévère d’obésité, une thérapie médicamenteuse constitue aujourd’hui l’étape de traitement suivante, qui doit toujours être associée à des interventions multiprofessionnelles pour faire changer le mode de vie (comportement alimentaire et exercice physique). La chirurgie bariatrique constitue alors le dernier recours (figure 1).
Traitement pharmacologique
Exemple de cas 1
Sofia, 14 ans, traitement conservateur de l’obésité (TIMS) depuis un an, avec coaching en diététique. Elle explique être parvenue à réduire sa fréquence de prise d’aliments et la taille des portions, ainsi que sa consommation de sucreries. Elle fait beaucoup de sport pendant son temps libre. Elle est très frustrée de ne pas perdre de poids malgré tous ses efforts, et sa faim persistante est problématique. Poids actuel 107 kg, IMC 39,7 kg/m2. La patiente et sa mère demandent un traitement médicamenteux complémentaire à base de de type Saxenda®.
Les médicaments actuellement autorisés et remboursés en Suisse pour le traitement de l’obésité chez les adolescent·e·s sont l’orlistat(1) et l’analogue du glucagon-like peptide-1 (GLP-1) liraglutide (Saxenda®), autorisé depuis 2021 et depuis le 01.05.2025 également le sémaglutide (Wegovy®) pour des valeurs limite d’IMC définies(2, 3). Pour la metformine, l’indication réside principalement dans le traitement du diabète de type 2 et dans la prise en charge des diabétiques de type 1 avec insulinorésistance. Chez les adolescent·e·s obèses et en présence d’une insulinorésistance concomitante, la metformine peut améliorer la problématique d’insulinorésistance mais ne permet qu’une faible diminution de l’IMC(4, 5) (tableau 1).
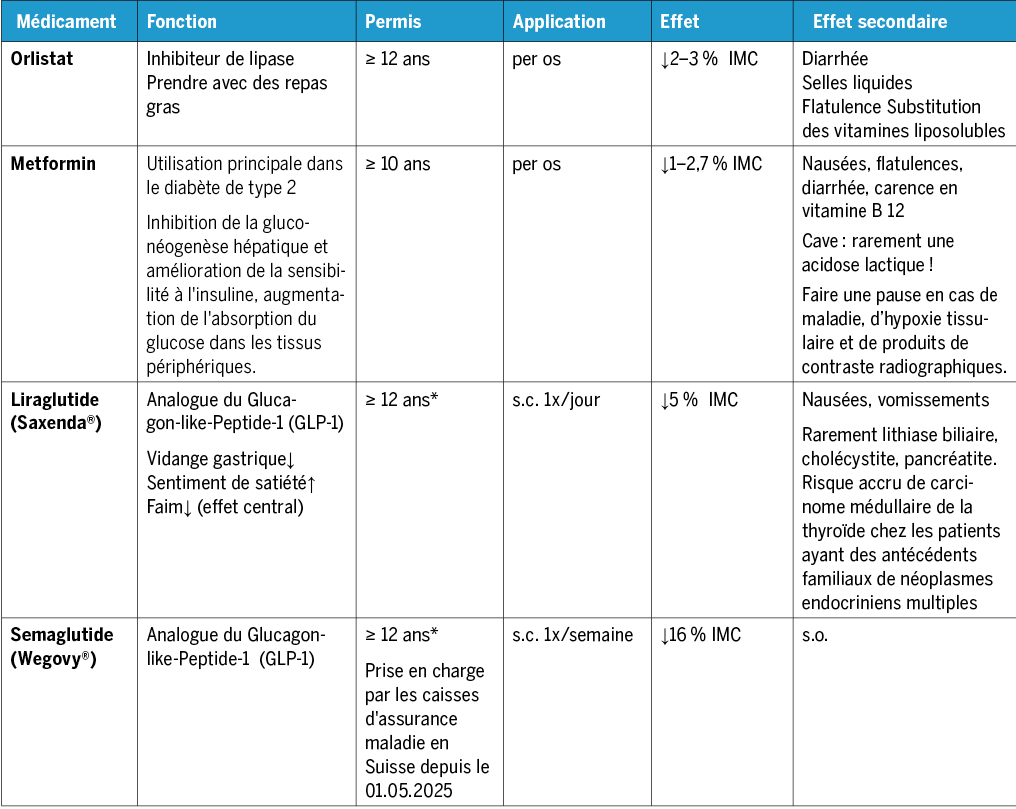
L’analogue du GLP-1 liraglutide (Saxenda®) peut uniquement être prescrit par des endocrinologues pédiatriques, des médecins bénéficiant d’une accréditation comme directeurs de programmes TIMS ou par un centre de référence pour le traitement de l’obésité pédiatrique. Les assurances-maladie prennent en charge les coûts jusqu’au 18e anniversaire uniquement si, outre la thérapie multimodale mentionnée ci-dessus, une baisse de l’IMC supérieure à 4 % est atteinte après une phase d’augmentation progressive de la dose de 4 semaines suivie de 12 semaines de traitement à pleine dose (1×3,0 mg/jour). Dans une étude publiée récemment et portant sur des enfants de 6 à 11 ans, l’IMC dans le groupe liraglutide (Saxenda®) a diminué de 7,4 % par rapport au groupe placebo après 1 an de traitement(6). A ce jour, le liraglutide n’est cependant pas autorisé pour cette classe d’âge. Le sémaglutide (Wegovy®) est utilisé depuis 2024 chez les adultes obèses. Wegovy® est également autorisé pour les adolescent·e·s en Suisse depuis début 2025, les coûts seront également remboursés par les caisses maladie à partir du 01.05.2025. Le tirzépatide (Mounjaro®), autorisé récemment et uniquement chez l’adulte, est un double-agoniste des récepteurs du polypeptide insulinotrope dépendant du glucose (GIP) et du GLP-1 et est injecté une fois par semaine. On manque de données sur l’effet à long terme et le cas échéant l’ajustement nécessaire de la dose d’analogues du GLP-1, ainsi que sur quand et comment il est possible de mettre fin à un traitement médicamenteux. Les données disponibles montrent p. ex. que le liraglutide (Saxenda®) présente une réponse thérapeutique satisfaisante dans seulement 43 % des cas et que l’arrêt des analogues du GLP-1 conduit à une nouvelle prise de poids(3, 7). D’autres études devraient s’intéresser à l’impact des médicaments contre l’obésité sur d’autres compartiments corporels comme p. ex. la masse musculaire(8).
Indications de la chirurgie bariatrique chez les adolescent·e·s de moins de 18 ans
Exemple de cas 2
Thomas, un adolescent de 15½ ans, est suivi depuis 5 ans par le centre de l’obésité. Participation à un programme de groupe multidisciplinaire (PGM) depuis 4 ans, parallèlement à la poursuite du traitement conservateur personnalisé de l’obésité (TIMS). Face à une prise de poids persistante, administration de Saxenda® sur une période de 6 mois. Arrêt du traitement suite à une baisse de l’efficacité. Depuis, IMC de 46,1 kg/m2, poids 146 kg, rapport tour de taille-hauteur de 0,84 et représentant à ce titre un facteur de risque cardiométabolique (devrait être <0,5), ainsi que stéatose hépatique. Ne trouve pas de place d’apprentissage, est refusé en raison de son poids. Lui et sa famille souhaitent une intervention de chirurgie bariatrique comme prochaine étape.
Une telle intervention bariatrique peut être envisagée chez les adolescent·e·s avec obésité extrême, en cas de traitement conservateur achevé sans succès sur une période d’au moins 2 ans. Pour les indications en Suisse, les critères médicaux définis avec soin et publiés dans les directives de la SMOB (association suisse de recherche sur l’obésité et les troubles métaboliques) doivent être remplis (tableau 2)(9).

La croissance et la maturité corporelle doivent être quasiment achevées, et le patient doit être en mesure de comprendre les conséquences à long terme de l’intervention. L’évaluation pré-opératoire comprend un soigneux examen pluridisciplinaire, portant à la fois sur des aspects médicaux, de physiologie nutritionnelle, sociaux et en particulier psychologiques. Les familles constituent un soutien clé. L’opération peut seulement intervenir dans des centres spécialisés, en collaboration avec un centre pour l’obésité pédiatrique certifié SSP/akj(10).
Efficacité et bénéfices
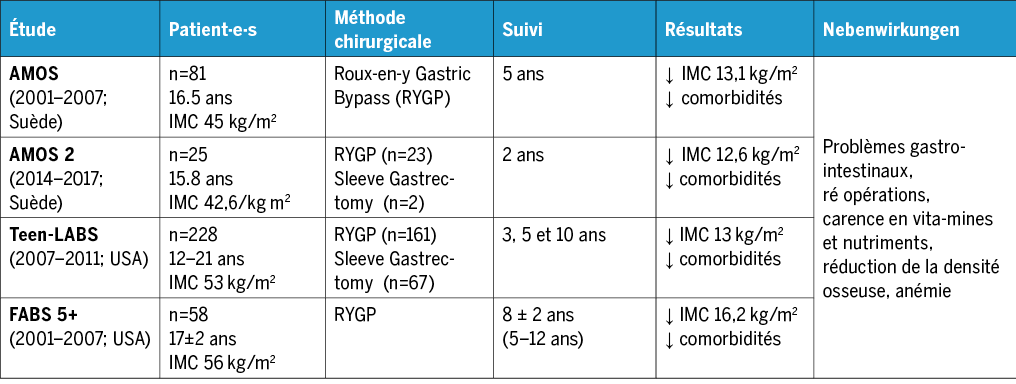
Des études prospectives multicentriques (tableau 3) portant sur les interventions de chirurgie les plus fréquemment utilisées (gastrectomie longitudinale et bypass gastrique) ont permis de montrer une perte de poids significative et des améliorations cardiométaboliques, démontrant que ces deux approches sont significativement supérieures aux autres formes thérapeutiques(11-15).
On a par ailleurs observé une amélioration de la qualité de vie liée au poids, ainsi que de la situation psychosociale et des comorbidités psychiatriques(11-18).
Risques et limites
L’effet indésirable le plus fréquent est une malnutrition, en particulier des déficits en fer, vitamine B12, calcium et vitamine D qui nécessitent la prise de compléments alimentaires tout au long de la vie(10). Ces déficits peuvent être particulièrement inquiétants chez les adolescent·e·s qui présentent un risque d’ostéoporose(15). Une grande étude de cohorte suédoise (2007-2017) chez des adolescent·e·s de moins de 21 ans au moment de leur chirurgie bariatrique a montré que les problèmes psychologiques chez les adolescents avant une chirurgie bariatrique augmentent dans 36,5 % des cas après une amélioration initiale, par rapport à un groupe de comparaison basé sur la population, indépendamment de l’évolution du poids postopératoire sur une période de 10 ans(19). D’après cette étude, les troubles psychiques sont insuffisamment traités après l’opération et peuvent conduire, bien que rarement, à une augmentation de la fréquence des suicides à l’âge adulte en comparaison avec la population générale(16). Des études sur l’issue à long terme après une intervention de chirurgie bariatrique s’imposent, en particulier sur le maintien à long terme de la perte de poids et l’amélioration des comorbidités, ainsi que l’impact des facteurs sociaux et comportementaux(20, 21).
L’obésité est une maladie chronique qui ne peut être guérie au travers d’une intervention de chirurgie bariatrique. Les adolescent·e·s ayant subi une chirurgie bariatrique constituent ainsi un groupe particulièrement à risque. Un suivi pluridisciplinaire prolongé est indispensable pour assurer la réussite globale de la prise en charge.
Traitement multidisciplinaire en milieu hospitalier de l’obésité sévère chez l’enfant et l’adolescent·e
Comme toute maladie chronique, l’obésité doit être principalement traitée en ambulatoire. Sur la base des recommandations thérapeutiques de la Commission obésité de la Société Suisse de Pédiatrie (SGP/SSP) et de l’Association obésité de l’enfant et de l’adolescent (akj), le traitement multidisciplinaire de l’obésité en milieu hospitalier peut être envisagé dans les cas suivants, dans le cadre des possibilités thérapeutiques :
- impossibilité de participer à un programme en ambulatoire en raison d’un degré invalidant de maladie ou de comorbidités
- urgence (p. ex. indication pour une perte de poids pré-opératoire avant une opération urgente)
L’avantage d’un traitement en milieu hospitalier, dans des établissements dédiés, réside dans le contrôle exogène continu de l’alimentation et de l’offre d’activité physique, et ainsi du comportement alimentaire et de la pratique physique(22).
En Suisse, les caisses maladie ne prennent pas en charge les coûts du traitement en milieu hospitalier de l’obésité et il n’existe pas non plus de rééducation de l’obésité prise en charge par les caisses maladie. Les thérapies courtes et aiguës jusqu’à 4 semaines ne peuvent être décomptées avec les organismes payeurs que sous un autre diagnostic ou en raison d’une complication (OSAS. trouble alimentaire) ou en cas de mise en danger du bien-être de l’enfant. Les séjours hospitaliers plus longs ne sont possibles que sous un autre diagnostic, p.ex. trouble alimentaire ou autre maladie psychosomatique dans un service psychosomatique.
Mesures de protection et de placement de l’enfant
Le traitement de l’obésité est exigeant. Le soutien des parents joue un rôle clé. Une grande partie des enfants en Suisse sont confrontés à des modes de vie favorisant l’obésité pendant leur croissance et présentent à ce titre un risque d’obésité et de comorbidités associées. Parmi les facteurs psychosociaux et familiaux défavorables qui contribuent à la manifestation d’une obésité et entravent la réussite du traitement(23), on peut citer un niveau socio-économique inférieur, un contexte migratoire, une déprivation familiale, de mauvaises habitudes d’achats, de cuisine et d’alimentation, l’absence de rôle d’exemple des parents en matière de comportement alimentaire et d’activité physique ou une éducation défavorable due à un manque de connaissances ou de compétences, une incohérence et un surmenage, ainsi qu’une maladie psychiatrique des parents ou de l’enfant. Si l’équipe thérapeutique constate un risque pour la santé durant le traitement, elle est tenue d’envisager des mesures complémentaires comme une hospitalisation en service de psychiatrie pédiatrique ou un signalement de mise en danger auprès de l’autorité de protection de l’enfant et de l’adulte (APEA), voire un placement auprès de tiers. Dans de tels cas, une équipe multidisciplinaire doit être impliquée sous l’égide d’un centre de référence pour l’obésité pédiatrique.
Conclusion
On ne dispose d’aucune donnée en Suisse sur l’action et les effets indésirables à long terme des interventions supplémentaires présentées ici. L’Association obésité de l’enfant et de l’adolescent (akj) s’efforce, en collaboration avec les centres de référence(10) et autant que possible avec les spécialistes de l’obésité et les endocrinologues pédiatriques, à consigner les adolescent·e·s concerné·e·s dans une base de données nationale, comme c’est déjà le cas pour les participant·e·s aux programmes de groupe. Cette démarche vise à recenser la disponibilité des personnes concernées et la qualité des interventions et du suivi, pour permettre des améliorations.
Références
- Heck AM, Yanovski JA, Calis KA. Orlistat, a new lipase inhibitor for the management of obesity. Pharmacotherapy. 2000 Mar;20(3):270-9. doi: 10.1592/phco.20.4.270.34882. PMID: 10730683; PMCID: PMC6145169.
- Grunvald E, Shah R, Hernaez R, Chandar AK, Pickett-Blakely O, Teigen LM, Harindhanavudhi T, Sultan S, Singh S, Davitkov P; AGA Clinical Guidelines Committee. AGA Clinical Practice Guideline on Pharmacological Interventions for Adults With Obesity. Gastroenterology. 2022 Nov;163(5):1198-1225. doi: 10.1053/j.gastro.2022.08.045. Epub 2022 Oct 20. PMID: 36273831.
- Kelly AS, Auerbach P, Barrientos-Perez M, Gies I, Hale PM, Marcus C, Mastrandrea LD, Prabhu N, Arslanian S; NN8022-4180 Trial Investigators. A Randomized, Controlled Trial of Liraglutide for Adolescents with Obesity. N Engl J Med. 2020 May 28;382(22):2117-2128. doi: 10.1056/NEJMoa1916038. Epub 2020 Mar 31. PMID: 32233338.
- Lentferink YE, van der Aa MP, van Mill EGAH, Knibbe CAJ, van der Vorst MMJ. Long-term metformin treatment in adolescents with obesity and insulin resistance, results of an open label extension study. Nutr Diabetes. 2018 Sep 10;8(1):47. doi: 10.1038/s41387-018-0057-6. PMID: 30197416; PMCID: PMC6129504.
- Masarwa R, Brunetti VC, Aloe S, Henderson M, Platt RW, Filion KB. Efficiacy and safety for Metformin for Obesity: a systematic review. Pediatr 2020 ; 147 (3): e20201610¸DOI: 10.1542/peds.2020-1610
- Fox CK, Barrientos-Pérez M, Bomberg EM, Dcruz J, Gies I, Harder-Lauridsen NM, Jalaludin MY, Sahu K, Weimers P, Zueger T, Arslanian S; SCALE Kids Trial Group. Liraglutide for Children 6 to <12 Years of Age with Obesity – A Randomized Trial. N Engl J Med. 2024 Sep 10. doi: 10.1056/NEJMoa2407379. Epub ahead of print. PMID: 39258838.
- Weghuber D, Barrett T, Barrientos-Pérez M, Gies I, Hesse D, Jeppesen OK, Kelly AS, Mastrandrea LD, Sørrig R, Arslanian S; STEP TEENS Investigators. Once-Weekly Semaglutide in Adolescents with Obesity. N Engl J Med. 2022 Dec 15;387(24):2245-2257. doi: 10.1056/NEJMoa2208601. Epub 2022 Nov 2. PMID: 36322838; PMCID: PMC9997064.
- Argyrakopoulou G, Gitsi E, Konstantinidou SK. The effect of obesity pharmacotherapy on body composition, including muscle mass. Int J Obes (Lond) 2024 May doi: 10.1038/s41366-024-01533-3.
- Swiss multidisciplinary Obesity Society (SMOB). https://www.smob.ch/wp-content/uploads/2024/02/SMOB-Richtlinien-2023-07-01-Deutsch.pdf )
- Pädiatrische Adipositas-Referenzzentren Schweiz. www.akj-ch.ch
- Inge Th, Coucoulas AP, Jenkins TM, Michalsky MP; Helmrath MA; Brandt ML, Harmon CM, zeller MH etal. Weight loss and health status 3 years after bariatric surgery in adolescents. NEJM 2016 Jan 14; 374(2):113-23.
- Inge TH, Jenkins TM, Xanthakos SA, Dixon JB, Daniels SR, Zeller MH, et al. Long-term outcomes of bariatric surgery in adolescents with severe obesity (FABS-5+): a prospective follow-up analysis. Lancet Diabetes Endocrinol. 2017 Jan 5.
- Ryder R, Jenkins TM, Xie C, Courcoulas AP, Harmon CM, Helmrath MA, Sisley S, Michalsky MP, Brandt M, Inge TH. Ten-year outcomes after bariatric surgery. NEJM 2024 Oct 31;391(17):1656-1658. doi: 10.1056/NEJMc2404054
- Olbers T, Beamish AJ, Gronowitz E, Flodmark C-E, Dahlgren J, Bruze G, et al. Laparoscopic Roux-en-Y gastric bypass in adolescents with severe obesity (AMOS): a prospective, 5-year, Swedish nationwide study. Lancet Diabetes Endocrinol. 2017 Jan 5.
- Järvholm K, Janson A, Peltonen M, Neovius M, Gronowitz E, Engström M, Laurenius A, Beamish AJ, et al. Metabolic and bariatric surgery versus intensive non-surgical treatment for adolescents with severe obesity (AMOS2): a multicentre,randomized, controlled trial in Sweden. Lancet Child Adolesc Health 2023; 7:249-60. https://doi.org/10.1016/S2352-4642(22)00373-X
- Pedroso FE, Angriman F, Endo A, Dasenbrock H, Storino A, Castillo R, Watkins AA, Castillo-Angeles M, Goodman JE, Zitsman JL. Weight loss after bariatric surgery in obese adolescents: a systematic review and meta-analysis. Surg Obes Relat Dis. 2018 Mar;14(3):413-422. doi: 10.1016/j.soard.2017.10.003. Epub 2017 Oct 10. PMID: 29248351.
- Lennerz BS, Wabitsch M, Lippert H, Wolff S, Knoll C, Weiner R, et al. Bariatric surgery in adolescents and young adults–safety and effectiveness in a cohort of 345 patients. Int J Obes 2005. 2014 Mar;38(3):334–40
- Järvholm K, Karlsson J, Olbers T, Peltonen M, Marcus C, Dahlgren J, et al. Two-year trends in psychological outcomes after gastric bypass in adolescents with severe obesity. Obes Silver Spring Md. 2015 Oct;23(10):1966–72.
- Bruze G, Järvholm K, Norrbäck M, Ottosson J, Näslund I et al. Mental health from 5 years before to 10 years after bariatric surgery in adolescents with severe obesity: a Swedish nationwide cohort study with matched population controls. The Lancet Child & Adolescent Health, Volume 8, Issue 2, 135 – 146. DOI: 10.1016/S2352-4642(23)00311-5
- Torbahn G, Brauchmann J, Axon E, Clare K, Metzendorf M-I, Wiegand S, Pratt JSA, Ells LJ. Surgery for the treatment of obesity in children and adolescents. Cochrane Database of Systematic Reviews 2022, Issue 9. Art. No.: CD011740. DOI: 10.1002/14651858.CD011740.pub2
- Inge and Ryder. The current paradigm of bariatric surgery in adolescents. Nature Reviews Gastroenterology Hepatology 2023, 20, 1-2
- L’Allemand-Jander D, Knöpfli B. Stationäre multiprofessionelle Therapie der schweren Adipositas im Kindes- und Jugendalter: Konsensus Schweizerische Gesellschaft für Pädiatrie. Paediatrica.Korrigierte Version vom 16.3.2012.
- Fröhlich G, Pott W, Albayrak Ö, Hebebrand J, Pauli-Pott U. Conditions of Longterm Success in a Lifestyle Intervention for Overweight and Obese Youth. Pediatrics 2011; 128(4):e779-785.10.1542/peds-2010-3395
Informations complémentaires
Auteur·e·s
-
PD Dr. med. Tanja KarenKinderspital und Adipositaszentrum Zentralschweiz, Luzerner Kantonsspital
-
Dr. med. Odile GaislAbteilung Endokrinologie/Diabetologie, Universitäts-Kinderspital Zürich, Eleonorenstiftung, Zürich
-
Dr. med. Albane MaggioKinderärztin, Adipositastherapeutin, Hôpital Universitaire de Genève
-
PD Dr. med. Christoph SanerMedizinische Universitätskinderklinik, Abteilung für pädiatrische Endokrinologie, Diabetologie und Stoffwechsel, Inselspital, Bern
