DOACs allgemeine und spezielle Indikationen – was beachten in der pädiatrischen Praxis?
Zusammenfassung
Thromboembolische Ereignisse bei Kindern und Jugendlichen sind zwar selten, ihre Häufigkeit nimmt jedoch zu. Mit der Einführung direkter oraler Antikoagulanzien (DOACs) hat sich in der Erwachsenenmedizin ein Wandel vollzogen, der nun auch die Pädiatrie erreicht hat. In der Schweiz ist Rivaroxaban für die Behandlung und Sekundärprävention venöser Thrombosen bei Kindern zugelassen, Apixaban, Dabigatran und Edoxaban sind in der Schweiz in der Pädiatrie (noch) nicht zugelassen. Die verfügbaren Studien zeigen eine vergleichbare Wirksamkeit und Sicherheit gegenüber Heparinen und Vitamin-K-Antagonisten, bei gleichzeitig deutlich vereinfachter Handhabung. Erste Daten zu speziellen Indikationen wie kardiologischen oder onkologischen Hochrisikopatient:innen liegen vor, sind jedoch noch nicht flächendeckend in die Zulassung eingeflossen. DOACs tragen wesentlich zur zunehmenden Individualisierung der Thrombosebehandlung im Kindesalter bei, und werden sowohl im stationären als auch im ambulanten Bereich angewendet.
Einleitung
Thromboembolische Ereignisse bei Kindern und Jugendlichen sind insgesamt selten, haben jedoch in den letzten 20 Jahren deutlich zugenommen. Ursachen hierfür sind u. a. die verbesserte Überlebensrate kritisch kranker Kinder, der häufigere Einsatz von zentralvenösen Kathetern, komplexe kardiale Eingriffe sowie moderne onkologische Therapien. Für Kinderärzt:innen bedeutet dies: Antikoagulation gehört inzwischen zum klinischen Alltag, auch ausserhalb hochspezialisierter Zentren.
Traditionell standen hierfür unfraktioniertes Heparin (UFH), niedermolekulares Heparin (LMWH) und Vitamin-K-Antagonisten (VKA, z.B. Marcoumar) zur Verfügung. Diese Substanzen sind wirksam, bringen aber relevante Nachteile mit sich: subkutane Injektionen, enges therapeutisches Fenster, regelmässige Laborkontrollen und zahlreiche Interaktionen mit anderen Medikamenten und Nahrungsmitteln.
Mit den direkten oralen Antikoagulanzien (DOACs) hat in den letzten 10 Jahren in der Erwachsenenmedizin ein Paradigmenwechsel stattgefunden. Inzwischen liegen auch für Kinder randomisierte kontrollierte Studien sowie Real-World-Daten vor. Der folgende Beitrag fasst den aktuellen Stand für die pädiatrische Praxis zusammen.
Wirkmechanismus und Substanzen
DOACs hemmen gezielt zentrale Gerinnungsfaktoren:
- Faktor-Xa-Inhibitoren: Rivaroxaban, Apixaban, Edoxaban
- Thrombininhibitor: Dabigatran
Charakteristisch sind:
- orale Applikation (Tablette oder Suspension)
- fixe Dosierung nach Körpergewicht
- kein routinemässiges Gerinnungsmonitoring
- geringeres Risiko für Nahrungs- und Arzneimittelinteraktionen im Vergleich zu VKA
Für Kinder und ihre Familien bedeutet dies eine deutliche Entlastung gegenüber täglicher Injektionstherapie und damit verbundenem häufigen Monitoring.
Zulassungssituation in der Pädiatrie
Die regulatorische Situation ist dynamisch und regional unterschiedlich. Stand 2025 gilt:
- Rivaroxaban: zugelassen für Behandlung und Sekundärprävention venöser Thromboembolien (VTE) ab Geburt (> 2,6 kg Körpergewicht); in der Schweiz und den USA zusätzlich zugelassen für Thromboseprophylaxe nach Fontan-Operation (Kardiologie).
- Dabigatran: in der Schweiz keine Zulassung.
- Apixaban: in der Schweiz (bisher) keine Zulassung; in der EMA-Region: zugelassen für Therapie und Sekundärprävention von VTE; nicht für Primärprophylaxe.
- Edoxaban: klinische Studien abgeschlossen, aber bisher keine generelle pädiatrische Zulassung.
Indikationen in der Pädiatrie
1. Behandlung venöser Thromboembolien
Dazu zählen tiefe Venenthrombosen, Lungenembolien und zerebrale Sinusvenenthrombosen.
- Rivaroxaban (EINSTEIN Jr.): in randomisierten Studien vergleichbar wirksam und sicher wie LMWH/VKA; keine Zunahme schwerer Blutungen, etwas höhere Rate menstruationsassoziierter Blutungen bei Jugendlichen.
- Dabigatran (DIVERSITY): ebenfalls vergleichbar (non-inferior), gegenüber Standardtherapie; gute Verträglichkeit, häufiger gastrointestinale Nebenwirkungen.
- Apixaban und Edoxaban: Studien für die Behandlung von VTE im Kindesalter sind noch nicht publiziert.
Praktischer Hinweis: In den Studien war initial eine parenterale Antikoagulation (UFH oder LMWH) für 5–21 Tage erforderlich, bevor auf DOAC umgestellt wurde. So ist auch die Zulassung für DOAC bei Kindern geregelt.
2. Sekundärprävention
Nach abgeschlossener Primärtherapie einer Thrombose bleibt bei manchen Kindern ein persistierendes Risiko für erneute Thrombosen, z. B. durch:
- kongenitale Herzfehler
- Thrombophilie (Protein-C, -S, oder Antithrombinmangel, Antiphospholipid-Syndrom)
- hämatologische Onkologie
- persistierende zentrale Venenkatheter
Die Dabigatran-Extension-Studie zeigte bei über 200 Kindern über 12 Monate niedrige Rezidivraten (1 %) und akzeptable Blutungsraten unter therapeutischer Dosierung. Für Rivaroxaban liegen ähnliche Daten vor. Eine reduzierte Dosis („low-dose“) wurde im Kindesalter bisher nicht systematisch untersucht.
3. Primärprophylaxe
Randomisierte Daten sind rar.
- Die PREVAPIX-ALL-Studie untersuchte Apixaban bei Kindern mit akuter lymphoblastischer Leukämie oder Lymphomen und zentralem Venenkatheter in einer tiefen (prophylaktischen) Dosierung. Ergebnis: kein signifikanter Vorteil gegenüber „keine Prophylaxe“, mit einer erhöhten Blutungsrate (kleine Blutungen), aber Tendenz auf Nutzen bei Hochrisikopatient:innen. Aus dieser Studie ergab sich keine Empfehlung eine Primärprophylaxe in dieser Patient:innenpopulation anzuwenden.
- Für eine generelle Primärprophylaxe mit DOACs ausserhalb der onkologischen Patient:innenpopulation gibt es derzeit auch keine Empfehlung.
4. Spezielle kardiale Indikationen
Thrombosen sind bei angeborenen und erworbenen Herzfehlern und nach kardiochirurgischen Eingriffen häufig. Beispielsweise nach Fontan-Operation oder Kawasaki mit Koronarbeteiligung besteht ein erhöhtes Thromboserisiko.
- UNIVERSE-Studie (Rivaroxaban, reduziert/prophylaktisch dosiert): bei 2–8-jährigen Fontan-Patient:innen vergleichbar sicher und wirksam wie Aspirin.
- SAXOPHONE (Apixaban, voll/therapeutisch dosiert) und ENNOBLE-ATE (Edoxaban, voll/therapeutisch dosiert): untersuchten Kinder mit unterschiedlichen angeborenen und erworbenen Herzfehlern; auch hier geringe Blutungs- und Thromboseraten.
- Subanalyse aus der DIVERSITY-Studie (Dabigatran, voll/therapeutisch dosiert) bei Herzfehlern: hohe Wirksamkeit, aber höhere Rate kleiner Blutungen.
- Ein erheblicher Teil der bisherigen Real-World-Erfahrungen mit DOACs betrifft Kinder mit angeborenen oder erworbenen Herzfehlern (v.a. post-operativ, post-interventionell, post-Fontan, i.R. Kawasaki, Kardiomyopathie). Am Boston Children’s Hospital wurde ein Protokoll etabliert, in dem Apixaban sowohl prophylaktisch als auch therapeutisch eingesetzt wurde in einer Kohorte von über 200 Kindern. Es zeigte sich ein breiter Sicherheitsbereich mit guter Wirksamkeit, ohne Zunahme schwerer Blutungen.
Fazit: DOACs sind eine vielversprechende Alternative zu LMWH oder VKA in der kardiologischen Patient:innenpopulation, und erleichtern die Therapie erheblich. In der Schweiz ist Rivaroxaban nach Fontan-Operation zugelassen. In der EU bislang keine offizielle Zulassung für diese Indikation. Apixaban wird im Kinderspital Zürich bei kardiologischen Patient:innen und erhöhtem Thromboserisiko angewendet (Daten noch nicht publiziert).
Real-World-Erfahrungen
Register und Beobachtungsstudien bestätigen die Ergebnisse der randomisierten Studien:
- gute Wirksamkeit
- niedrige Rate schwerer Blutungen
- In einer US-amerikanischen Multizenteranalyse zeigten Mädchen unter Rivaroxaban signifikant häufiger starke Menstruationsblutungen als unter Apixaban. Dies ist kongruent mit Daten und Erfahrungen bei Erwachsenen.
Unterrepräsentiert bleiben bislang:
- Neu- und Frühgeborene Kinder
- multimorbide Kinder
- Patient:innen mit schwerer Organinsuffizienz (Niere, Leber)
Langzeitdaten über mehrere Jahre fehlen, weshalb eine enge klinische Begleitung essenziell ist.
Blutungen und Perioperatives Management
Blutungen bleiben die schwerwiegendste Komplikation einer Antikoagulation. In den pädiatrischen DOAC-Studien waren die Raten schwerer Blutungen niedrig: etwa 2 % aller mit DOAC antikoagulierten Patient:innen. Dies ist beruhigend, dennoch sollte bei Kindern unter DOAC-Therapie stets ein klares Vorgehen für den Notfall definiert sein. Für Erwachsene stehen spezifische Antidote zur Verfügung, deren Anwendung im Kindesalter bislang kaum untersucht ist. Idarucizumab, ein monoklonaler Antikörper gegen Dabigatran, neutralisiert die Wirkung sofort. Andexanet alfa, ein inaktiver rekombinanter Faktor Xa, ist in der Erwachsenenmedizin zur Aufhebung der Wirkung von Apixaban und Rivaroxaban zugelassen. Beide Substanzen wurden bei Kindern nicht untersucht. Sie sind zudem sehr teuer und nicht in allen Kinderkliniken verfügbar. Alternativ wurden in Einzelfällen Prothrombinkomplex-Konzentrate eingesetzt, ohne formale Zulassung für diese Indikation. Für nicht lebensbedrohliche Blutungen reicht meist das Pausieren der Medikation und supportive Massnahmen (Tranexamsäure, Tamponaden, Druckverbände, etc).
Das perioperative Management bei Kindern ist bislang auch nicht systematisch untersucht worden; Empfehlungen stützen sich auf Erwachsenendaten, wie die PAUSE-Studie, in der standardisierte Pausen von 1–2 Tagen vor Eingriffen gute Sicherheitsergebnisse zeigten.
Unmet Needs
Mit der breiteren Anwendung von DOACs in der Pädiatrie entstehen neue Herausforderungen:
- Für das perioperative Management fehlen evidenzbasierte Strategien.
- Das Management schwerer Blutungen bei Kindern unter DOAC Therapie ist nicht standardisiert: Antidote wie Andexanet alfa oder Idarucizumab sind für Kinder nicht zugelassen.
- Auch die Frage, ob ein völliger Verzicht auf Spiegelkontrollen bei allen Patient:innen sicher ist, bleibt offen, z.B. bei Kindern mit kurzer Darmpassage, Proteinverlustsyndromen oder relevanten Medikamenten-Interaktionen. NB: Es gibt keine validierten Zielspiegel für Spiegelkontrollen.
- Zudem könnte die Primärprophylaxe bei schwerer Thrombophilie künftig ein wichtiges Einsatzgebiet werden, doch fehlen hierzu Langzeitdaten.
- Patient:innengruppen mit hohem Thrombose- und Blutungsrisiko – wie Frühgeborene, sowie Kinder mit schwerer Nieren- oder Lebererkrankung – sind bislang kaum in Studien vertreten. Um Wirksamkeit und Sicherheit auch in diesen Situationen verlässlich beurteilen zu können, sind Real-World-Daten aus Registern und Beobachtungsstudien unverzichtbar.
Praktische Aspekte
Auswahl des DOAC
- Abhängig von Indikation, Alter, Gewicht, Formulierung und Zulassung im jeweiligen Land. Es sollte mit einem Gerinnungszentrum Kontakt aufgenommen werden.
- Kind muss adäquat oral oder per Magensonde (nicht Jejunalsonde) ernährt sein.
- Suspensionen stehen nur für Rivaroxaban zur Verfügung; Apixaban und Dabigatran aktuell nur als Tabletten bzw. Kapseln verfügbar (teilweise schwer dosierbar im Kleinkindalter).
- Umstellung auf DOAC erst nach mindestens 5 Tagen initialer Antikoagulation mit UFH oder LMWH.
Dosierung von Rivaroxaban und Apixaban
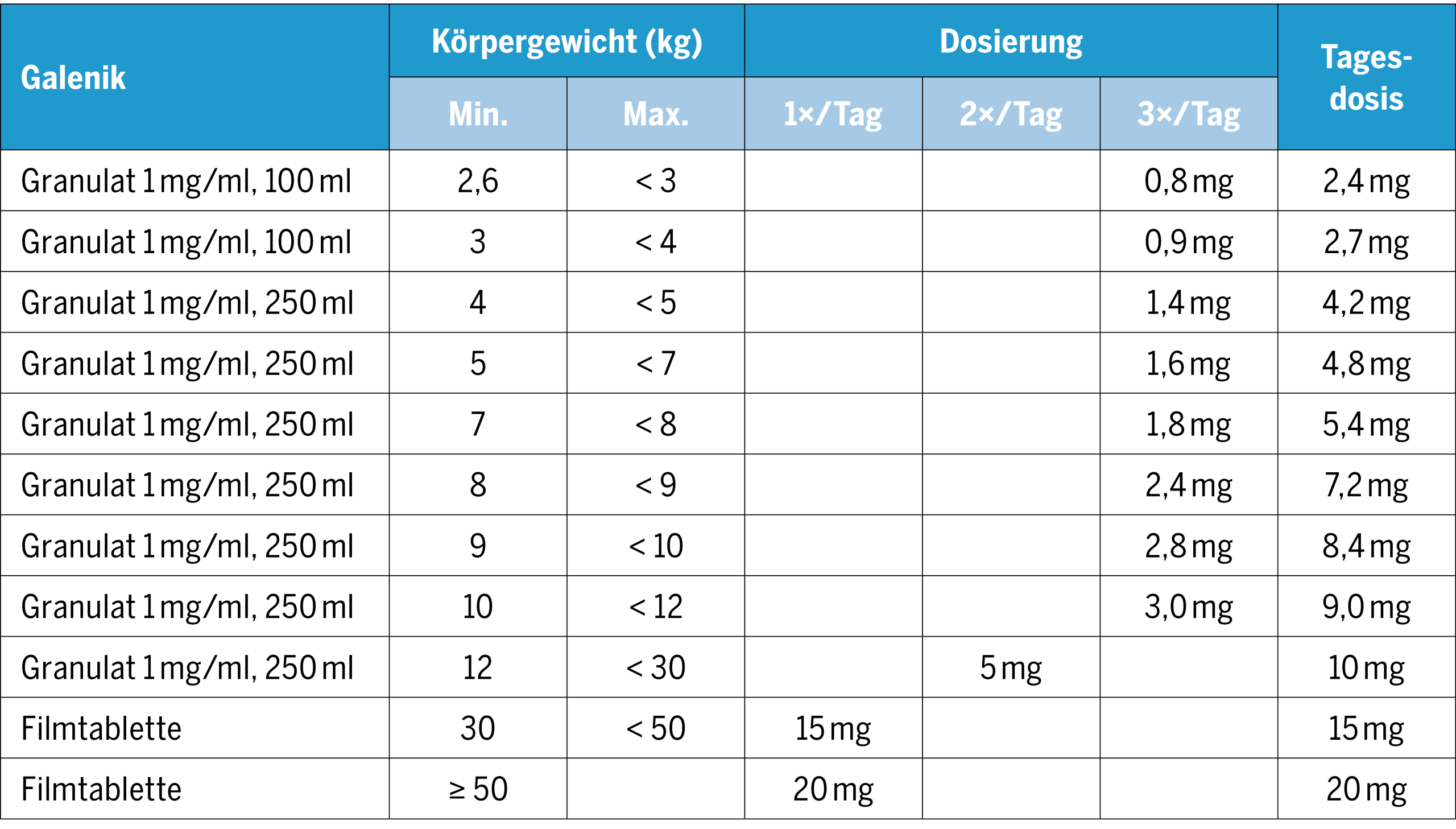
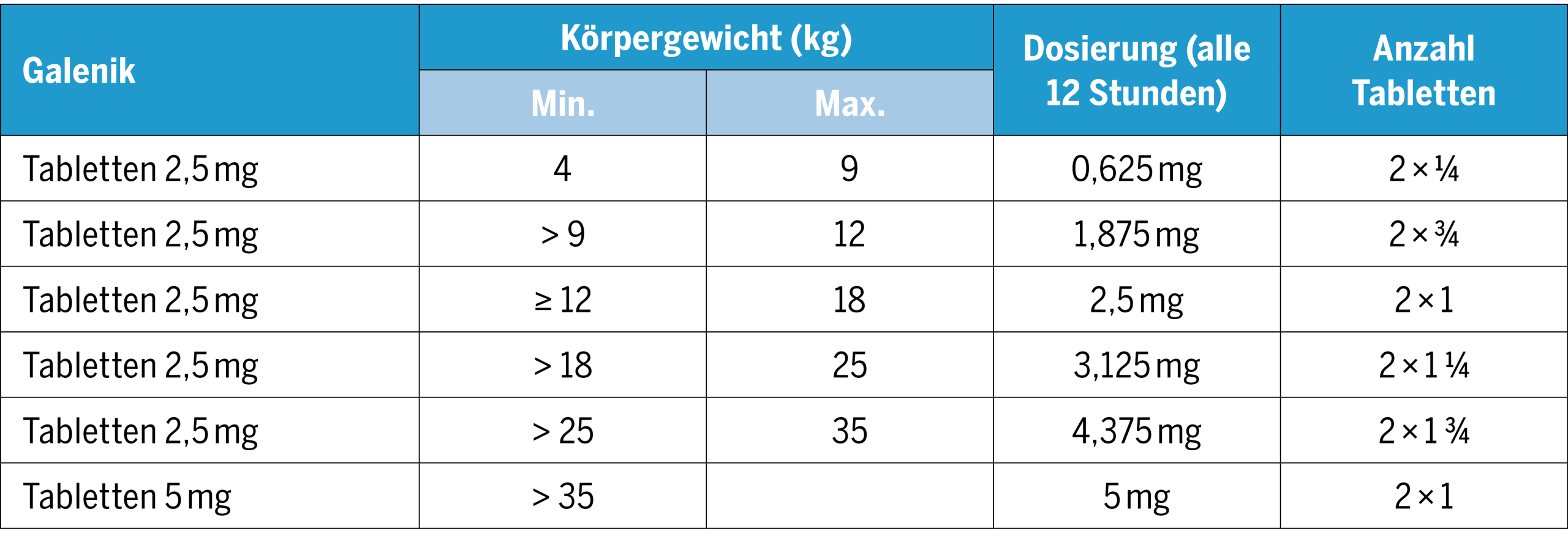
(Zurzeit wenden wir Apixaban nur für kardiologische Patient:innen an. Die Anwendung ist immer in Rücksprache mit dem zuständigen Kardiologen zu besprechen.)
Kontraindikationen
- Schwere Niereninsuffizienz
- Ausgeprägte Leberfunktionsstörung
- Aktive Blutung bzw. hohes Blutungsrisiko
- Bestimmte Medikamenteninteraktionen (z. B. starke CYP3A4- oder P-Glykoprotein-Inhibitoren; Azole, Antifungale Therapien, Antiepileptika)
- Mechanische Herzklappen
- Tripel-positives Antiphospholipidsyndrom
Monitoring
- Kein routinemässiges Gerinnungsmonitoring erforderlich.
- Dennoch regelmässige Gewichtskontrollen (Dosis Anpassungen!).
- Klinische Überwachung auf Blutungszeichen – Instruktion der Familien.
Blutungen & Komplikationen
- Insgesamt besteht eine niedrige Rate schwerer Blutungen.
- Die häufigsten Probleme sind gastrointestinale Beschwerden (Dabigatran) und menstruationsassoziierte Blutungen (Rivaroxaban).
- Supportive Massnahmen für Therapie von Blutungen.
Antidote nicht zugelassen: Andexanet alfa (Antidot gegenFaktor-Xa-Inhibitoren) und Idarucizumab (Antidot für Dabigatran) sind für pädiatrische Patient:innen nicht zugelassen. Andexanet alfa wurde aufgrund der hohen Inzidenz thrombotischer Ereignisse im Dezember 2025 von der FDA in den Vereinigten Staaten vom Markt genommen.
Adhärenz
- Entscheidend, da bereits eine ausgelassene Dosis zum Wirksamkeitsverlust führen kann.
- Besonders im Jugendalter ist Aufklärung wichtig.

Für Kinderärzt:innen bedeutet dies: DOACs sollten bei entsprechender Zulassung und klinischer Konstellation aktiv in Erwägung gezogen werden – unter Beachtung der praktischen Besonderheiten. Hier ist es empfehlenswert, die Therapie mit einem pädiatrischen Gerinnungszentrum zu besprechen und koordinieren.
In den kommenden Jahren werden weitere Daten und Zulassungserweiterungen die Anwendung erleichtern.
Referenzen
- Bosch A, Olivieri M, Holzhauer S. The Use of DOACs in Pediatrics: Current Therapeutic and Prophylactic Indications, Cardiac Indications, and Real-World Evidence-A Review. Hamostaseologie. 2025;45(1):89-101. doi:10.1055/a-2486-6735
- O’Brien SH, Stanek JR, Witmer CM, Raffini L. The continued rise of venous thromboembolism across US children’s hospitals. Pediatrics. 2022;149(3):e2021054649.
- Male C, Lensing AWA, Palumbo JS, et al; EINSTEIN-Jr Phase 3 Investigators. Rivaroxaban compared with standard anticoagulants for the treatment of acute venous thromboembolism in children: a randomised, controlled, phase 3 trial. Lancet Haematol. 2020;7(1):e18–e27.
- Halton J, Brandão LR, Luciani M, et al; DIVERSITY Trial Investigators. Dabigatran etexilate for the treatment of acute venous thromboembolism in children (DIVERSITY): a randomised, controlled, open-label, phase 2b/3, non-inferiority trial. Lancet Haematol. 2021;8(1):e22–e33.
- Brandão LR, Albisetti M, Halton J, et al; DIVERSITY Study Investigators. Safety of dabigatran etexilate for the secondary prevention of venous thromboembolism in children. Blood. 2020;135(7):491–504.
- McCrindle BW, Michelson AD, Van Bergen AH, et al; UNIVERSE Study Investigators. Thromboprophylaxis for children post-Fontan procedure: insights from the UNIVERSE study. J Am Heart Assoc. 2021;10(22):e021765.
- Portman MA, Jacobs JP, Newburger JW, et al; ENNOBLE-ATE Trial Investigators. Edoxaban for thromboembolism prevention in pediatric patients with cardiac disease. J Am Coll Cardiol. 2022;80(24):2301–2310.
- O’Brien SH, Rodriguez V, Lew G, et al; PREVAPIX-ALL Investigators. Apixaban versus no anticoagulation for the prevention of venous thromboembolism in children with newly diagnosed acute lymphoblastic leukaemia or lymphoma (PREVAPIX-ALL): a phase 3, open-label, randomised, controlled trial. Lancet Haematol. 2024;11(1):e27–e37.
- Payne RM, Burns KM, Glatz AC, et al. Apixaban for prevention of thromboembolism in pediatric heart disease. J Am Coll Cardiol. 2023;82(24):2296–2309.
- Bosch A, Albisetti M. Adverse events of DOACs in children. Front Pediatr. 2022;10:932085.
- Albisetti M, Tartakovsky I, Halton J, et al; Study Investigators. Dabigatran for treatment and secondary prevention of venous thromboembolism in pediatric congenital heart disease. J Am Heart Assoc. 2024;13(4):e028957.
- Abdelghani E, Cua CL, Giver J, Rodriguez V. Thrombosis prevention and anticoagulation management in the pediatric patient with congenital heart disease. Cardiol Ther. 2021;10(2):325–348.
- Corrales-Medina FF, Raffini L, Recht M, Santos J, Thornburg CD, Davila J. Direct oral anticoagulants in pediatric venous thromboembolism: experience in specialized pediatric hemostasis centers in the United States. Res Pract Thromb Haemost. 2022;7(1):100001.
- Vander Pluym C, Esteso P, Ankola A, et al. Real-world use of apixaban for the treatment and prevention of thrombosis in children with cardiac disease. J Thromb Haemost. 2023;21(6):1601–1609.
- van Ommen CH, Albisetti M, Bhatt M, et al; Subcommittee on Pediatric, Neonatal Thrombosis, Hemostasis. International pediatric thrombosis network to advance pediatric thrombosis research: communication from the ISTH SSC subcommittee on pediatric and neonatal thrombosis and hemostasis. J Thromb Haemost. 2021;19(4):1123–1129.
- Douketis JD, Spyropoulos AC, Duncan J, Carrier M, Le Gal G, Tafur AJ, et al. Perioperative management of patients with atrial fibrillation receiving a direct oral anticoagulant. JAMA Intern Med. (2019) 179:1469–78.
Weitere Informationen
Autor:innen
-
Dr. med. MD, MSc Alessandra BoschOberärztin Hämatologie, Universitäts-Kinderspital Zürich
