Traumatisme crânien non accidentel : nouveau protocole interne à la Clinique pédiatrique de l’Inselspital de Berne
Abstract
En 2022 et 2023, la Clinique pédiatrique de l’Inselspital de Berne a noté pendant 9 mois une augmentation nette des cas suspectés de traumatisme crânien non accidentel (TCNA). Les procédures existantes, complexes et pour certaines sujettes à erreurs, ont conduit à une révision et à une optimisation des standards existants, pour aboutir à la mise en place d’un protocole interne à la clinique clair en cas de suspicion de TCNA. Ce protocole a été développé en impliquant à la fois des spécialistes internes et externes. L’objectif était de parvenir à un déroulement idéal pour l’enfant dans le cadre du diagnostic, de standardiser les examens et d’optimiser le timing d’implication des spécialistes et des autorités. Le nouveau protocole offre une structure claire à toute l’équipe et apporte de la sécurité dans la prise en charge de ces cas rares et complexes.
Le cas de Nik
Un après-midi, Nik, un nourrisson de 8 semaines, a subitement présenté des tressaillements du côté gauche du corps tandis que son regard se portait sur sa droite. Ses parents ont alors contacté leur sage-femme, qui a alerté les secours peu après son arrivée. A leur arrivée, 20 minutes plus tard, ils trouvent un nourrisson toujours en convulsions. Du midazolam intranasal a fait stopper les convulsions ; en revanche, Nik a dû être ventilé au masque pendant le transport. Interrogés, les parents ont expliqué que Nik était tombé du lit parental 2 jours plus tôt, de 40 cm de haut. Ils n’ont pas consulté de médecin pour cet incident. A son arrivée aux urgences, Nik présentait des variations de la fréquence respiratoire entre 20 et 55/min ; sa SpO2, son pouls et sa tension artérielle étaient en revanche normaux. Sa peau était pâle, et de multiples hématomes ont été constatés sur les deux jambes, l’avant-bras gauche et les lobes des deux oreilles. Le nourrisson semblait apathique et son regard était en partie dirigé vers la droite.
Dans cette situation, il convenait en premier lieu de stabiliser l’enfant, de rechercher (et d’exclure) les diagnostics les plus dangereux et fréquents, puis d’instaurer les traitements éventuellement nécessaires. Comme diagnostics différentiels ont notamment été envisagés pour ce cas une méningite, une hémorragie cérébrale en lien avec un traumatisme ou un trouble de la coagulation, un phénomène épileptique ou encore une hypoglycémie (cf. tableau 1).

Nous n’avons aucune prétention d’exhaustivité.
A son admission, Nik présentait la triade classique d’un traumatisme crânien non accidentel (TCNA) avec des convulsions, des troubles respiratoires (bradypnée) et des troubles de la conscience. Le TCNA s’est donc rapidement retrouvé en tête de la liste des diagnostics différentiels. Il y avait donc lieu de rechercher également les lésions concomitantes typiques du TCNA, notamment les fractures de côtes (22 %), les fractures par avulsion des membres (fractures métaphysaires « en anse de seau » ou en coin, 23 %), les lésions des organes abdominaux potentiellement mortelles (4 %) et les hémorragies médullaires (24 %)(1,2).
Quelles questions l’équipe de prise en charge se pose-t-elle à cet instant ? Quel diagnostic est désormais indiqué ? Qui informe les parents de notre suspicion de TCNA ? De quels spécialistes avons-nous besoin ? Quand la médecine légale intervient-elle en consultation-liaison ? Qui se charge de l’annonce à l’autorité pénale et qui informe l’autorité de protection de l’enfant et de l’adulte (APEA) et quand ?
Un protocole, pour quoi faire ?
L’équipe de prise en charge se pose ces questions de façon récurrente, et il n’est pas rare de trébucher sur ces interrogations. Des analyses de laboratoire importantes sont parfois oubliées, il se peut que l’examen ophtalmologique soit repoussé au deuxième jour, voire que l’IRM de la colonne vertébrale soit purement et simplement omise. Par ailleurs, il arrive que la coordination avec les parents, la médecine légale, les autorités pénales et l’APEA se révèle frustrante et insatisfaisante pour les personnes impliquées.
Le groupe de protection de l’enfance voulait mettre en place un protocole permettant un déroulement idéal pour l’enfant lors de la pose du diagnostic, avec des examens standardisés et un timing optimisé pour l’implication des spécialistes et des autorités. Il devait en résulter une structure claire, gage de fiabilité pour l’équipe de prise en charge dans de tels cas, à la fois rares et complexes, tout en facilitant la communication avec les parents. Cette volonté a amené un groupe de travail interprofessionnel à formuler le protocole montré dans le Diagramme 1.
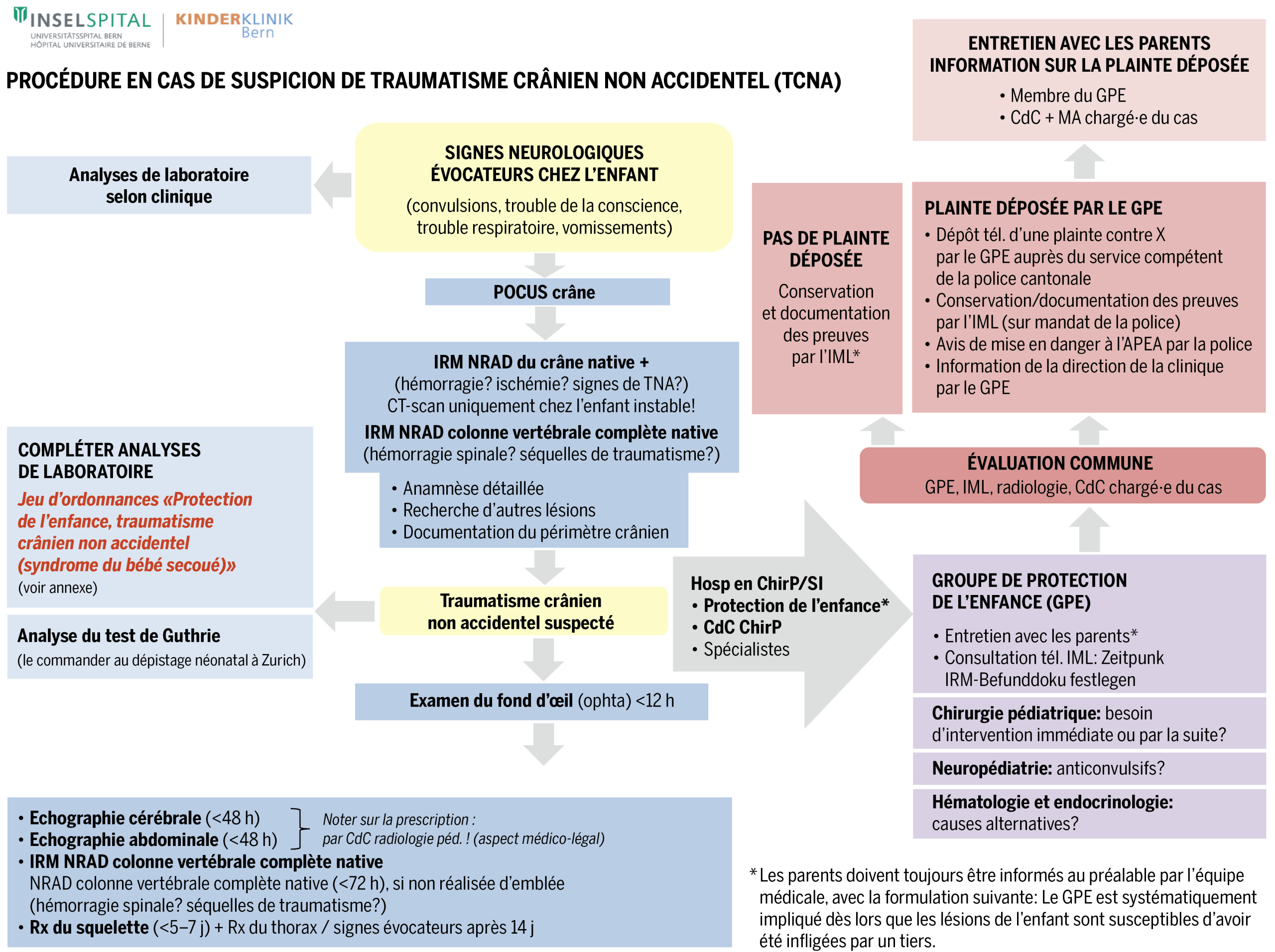
Abréviations : POCUS = Point of Care Ultrasound (échographie au lit du patient), IML = Institut de médecine légale, APEA = Autorité de protection de l’enfant et de l’adulte, CdC = chef·fe de clinique, MA = médecin-assistant·e, ChirP = chirurgie pédiatrique, SI = soins intensifs, Rx = radiographie, IRM = imagerie à résonance magnétique, CT-scan = tomodensitométrie, GPE = groupe de protection de l’enfance, TNA = traumatisme non accidentel.
Méthodologie
1. Analyse de la littérature
Dans un premier temps, la littérature actuelle sur le thème du diagnostic en cas de suspicion de TCNA a été examinée et comparée aux protocoles existants (guideline du groupe de travail des sociétés médicales allemandes [AWMF] et kit de prescription du Hospital for Sick Children, Toronto, Canada).
2. Implication de spécialistes
Nous avons impliqué les principales parties prenantes dans la prise en charge d’un enfant avec suspicion de TCNA et avons adapté le protocole aux réalités bernoises (cf. Tableau 3).
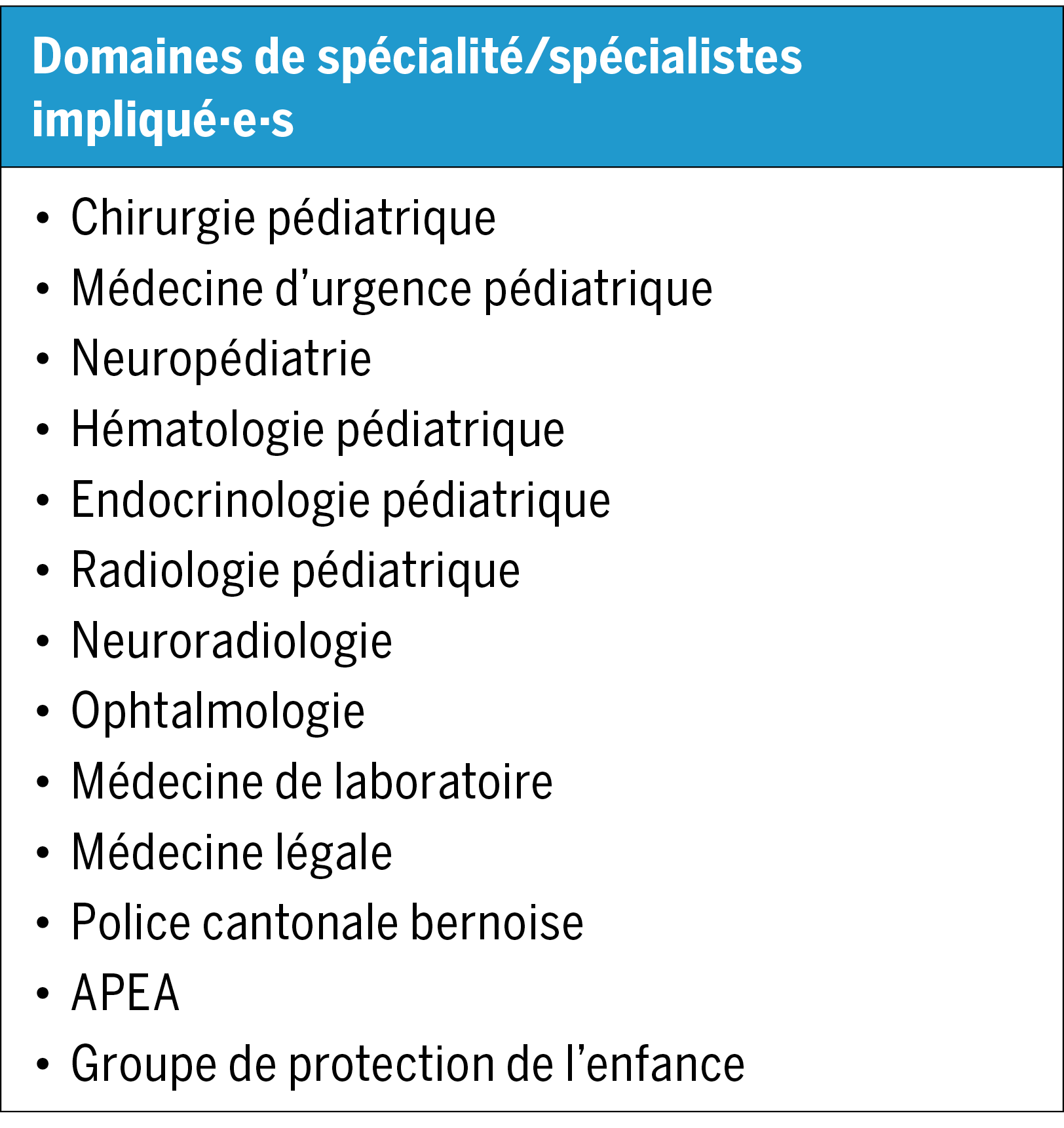
APEA = autorité de protection de l’enfant et de l’adulte.
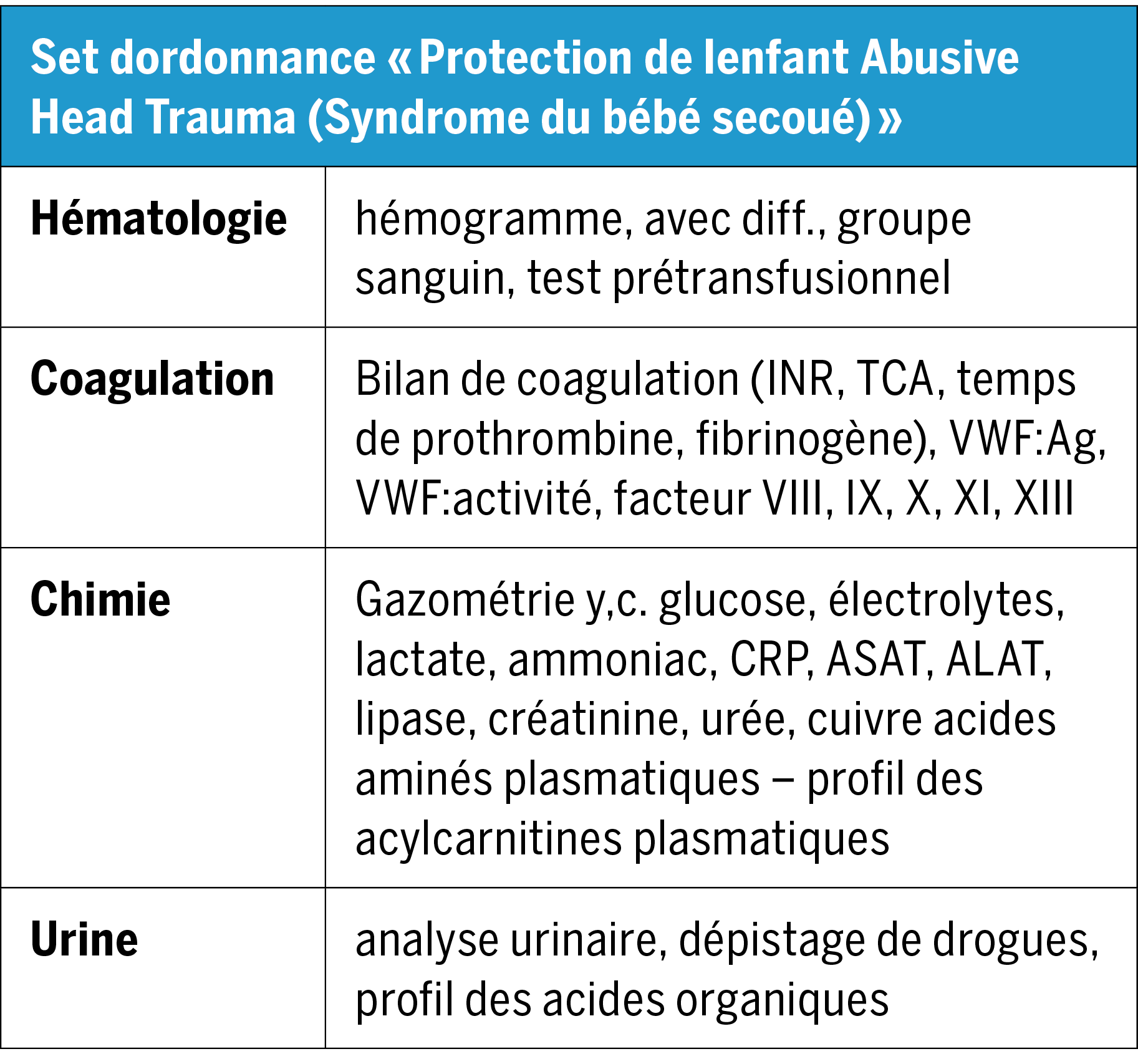
Le groupe de protection de l’enfance a coordonné les nombreuses discussions nécessaires. Les échanges avec la radiologie pédiatrique et la neuroradiologie ont été intenses, afin de définir le moment idéal pour réaliser les examens radiologiques requis et d’affiner les constats écrits correspondants sur la prise de position relative à des actes violents comme cause possible. Dans le même ordre d’idée, la collaboration avec les ophtalmologues a été intensifiée pour tenir compte dans ces situations de l’importance et de la portée d’un examen ophtalmologique détaillé, réalisé par un·e spécialiste expérimenté·e. Un « pack de laboratoire » permettant de produire les ordonnances pour analyses de laboratoire en un clic a été implanté avec les collègues de la médecine de laboratoire, simplifiant ainsi grandement le travail des médecins prescripteur·rice·s.
L’implication précoce de la médecine légale permet un relevé objectif et dans les temps des lésions externes (encore) visibles (p. ex. hématomes).
En parallèle, la collaboration avec la médecine légale apporte la perspective complémentaire d’un·e spécialiste qui n’est pas en contact direct avec le·la patient·e et les parents.
Afin de simplifier les échanges avec les parents pour l’équipe de prise en charge, la formulation relative à l’implication du groupe de protection de l’enfance a été définie de façon homogène : « Le groupe de protection de l’enfance de l’établissement est systématiquement impliqué et s’entretient avec les parents dès lors que les lésions/troubles de l’enfant sont susceptibles d’avoir été infligés par un tiers » (notre traduction). Les parents sont ainsi notifiés tôt dans la procédure que différentes causes sont étudiées en présence de lésions ou troubles graves et que l’intervention d’un tiers compte parmi ces causes, aux côtés notamment de troubles métaboliques congénitaux ou de maladies hématologiques sous-jacentes. Cette formulation claire est gage de transparence et peut souvent faciliter dans une certaine mesure la prise en charge médicale et infirmière future de la famille, même si celle-ci reste un défi pour l’équipe.
Les interfaces externes à la clinique comme l’APEA et la police cantonale ont également été impliquées et le calendrier de la procédure a été discuté avec elles. N’oublions pas que c’est l’APEA qui doit rechercher dans de tels cas une solution pour les enfants après leur hospitalisation et qui reste en contact étroit avec la famille par la suite, longtemps après la sortie de l’enfant. D’une part, les enfants ne peuvent pas rester hospitalisés en soins aigus au-delà de ce qui est médicalement nécessaire ; d’autre part, la recherche d’une prise en charge convenable pour l’enfant après sa sortie d’hôpital est complexe et prend du temps. Pour un déroulement optimal, un échange entre l’équipe de prise en charge à l’hôpital et l’APEA est donc indispensable, comprenant des informations détaillées sur les soins à prévoir et le pronostic.
Si une suspicion de TCNA persiste après les mesures diagnostiques initiales, une plainte contre X est déposée. La police cantonale se charge des investigations après consultation du Ministère public ayant introduit la plainte et tente de clarifier le déroulement des faits et d’inculper ou disculper les personnes impliquées. Il est donc important de bien coordonner les discussions en interne avec les parents et d’échanger avec la police, afin de ne pas affecter l’enquête. Dans le même temps, il est crucial pour l’équipe de prise en charge au chevet du patient de garantir le plus rapidement possible une certaine transparence à l’égard des parents.
3. Publication du protocole
Le protocole en cas de suspicion de TCNA est accessible très simplement par tou·te·s les spécialistes de l’Inselspital, dans les directives internes publiées sur l’Intranet. Plusieurs formations continues sur le thème du TCNA ont eu lieu, dans l’objectif de faire connaître le protocole au sein de la clinique de pédiatrie. Le protocole est en outre abordé dans le cadre de la présentation mensuelle donnée aux nouveaux·elles collaborateur·trice·s de la clinique de pédiatrie.
4. Adaptation régulière
Depuis sa première version, le protocole a connu des adaptations continues, le cas échéant, en étroite collaboration avec les spécialistes. Chaque mise en ligne de la dernière version en date sur l’Intranet est l’occasion de rappeler aux professionnel·le·s de la santé de la clinique de pédiatrie l’existence de ce protocole et l’importance de la question du TCNA.
Revenons au cas de Nik
Face à des signes clairs à l’échoencéphalographie réalisée à l’admission, une IRM cérébrale a été réalisée en urgence, et un examen ophtalmologique a été effectué sous anesthésie. L’IRM cérébrale montrait de petits hématomes sous-duraux bilatéraux, un « têtard » typique des lésions des veines portes, ainsi qu’un œdème cérébral massif à gauche. A l’examen ophtalmologique, des hémorragies rétiniennes marquées ont été constatées aux deux yeux.
Les examens sanguins selon le protocole ont donné des valeurs normales. Une consultation de neuropédiatrie s’est tenue dès le jour de l’admission pour la prise en charge des convulsions, suivie le lendemain par l’implication des collègues des services d’endocrinologie et d’hématologie afin d’exclure une maladie sous-jacente. La médecine légale s’est elle aussi jointe au dossier afin de documenter les constats pour les hématomes externes. L’échographie de l’abdomen et l’IRM de la colonne vertébrale ont été réalisées le lendemain, sans signe évocateur. La radiographie du squelette n’a pu être menée qu’au 4e jour d’hospitalisation, en raison de l’état instable de l’enfant. Plusieurs fractures de côtes ont été constatées en région dorsale des deux côtés, ainsi que des lésions métaphysaires suspectes au fémur et au tibia.
La discussion du cas entre l’équipe de prise en charge et le groupe de protection de l’enfance a fait ressortir un consensus en faveur de l’implication des autorités pénales. Le cas a été dénoncé à la police par un membre du groupe de protection de l’enfance. La police a formulé un avis de mise en danger à l’APEA. En accord avec les autorités pénales (afin de ne pas affecter l’enquête), les parents ont été informés de la plainte par un membre du groupe de protection de l’enfance accompagné de la cheffe de clinique chargée du dossier. Immédiatement après cet échange dans les locaux de la clinique pédiatrique, deux équipes de policiers ont emmené les parents afin de les interroger séparément. L’APEA a retiré la garde aux parents à titre superprovisoire, permettant ainsi le placement de Nik auprès de tiers env. 2 semaines plus tard.
Principaux enseignements
Le protocole aide à traiter de façon structurée ces cas rares et complexes avec suspicion de traumatisme crânien non accidentel et constitue un gage de sécurité, en particulier pour les collègues plus jeunes. Il sert en outre régulièrement de base de discussion de qualité pour la coordination des examens complémentaires à prévoir, qui impliquent chacun plusieurs disciplines.
L’élaboration de ce protocole a nécessité beaucoup de travail, mais s’est révélé très utile, en favorisant le rapprochement de chacun des membres de notre équipe de prise en charge interdisciplinaire et en nous permettant d’apprendre beaucoup les uns des autres. Cet effet secondaire très positif semble également avoir un impact sur la collaboration dans d’autres dossiers.
Même si ce protocole facilite souvent le travail, les cas de TCNA restent un immense défi dans notre établissement, tant sur le plan médical qu’émotionnel. La situation peut souvent se révéler difficile, en particulier pour le personnel soignant, qui est en première ligne face à l’enfant et à la famille. Un échange informel et régulier entre le groupe de protection de l’enfance et l’équipe de prise en charge est donc très important et utile pour désamorcer les inquiétudes et clarifier les doutes.
Quoi de mieux qu’un protocole ? La prévention !
Entre septembre 2022 et mai 2023, la Clinique pédiatrique de l’Inselspital a connu une recrudescence des cas suspectés de TCNA. Sur cette période, 1 à 2 cas de forte suspicion de TCNA étaient recensés chaque mois, contre environ 1 à 3 cas par an jusqu’alors. La cause de cette augmentation (heureusement passagère) n’a jamais pu être clarifiée, malgré une investigation poussée des cas.
Outre le protocole, différents projets et approches préventives ont été développés au niveau cantonal à partir de 2022 avec des structures externes et ne seront recensés ici que brièvement, afin d’apporter une vue d’ensemble.
- Nouvelle brochure pour les futurs parents, distribuée par la Clinique de gynécologie et d’obstétrique de l’Inselspital, les sages-femmes indépendantes et les centres de puériculture. Cette brochure vise à normaliser et déstigmatiser le sentiment d’être dépassé·e par la situation que peuvent ressentir les jeunes parents, à expliquer les motifs possibles des pleurs de bébé et orienter vers les offres cantonales d’aide à bas seuil.
- En collaboration avec la Clinique de gynécologie et d’obstétrique de l’Inselspital, des idées ont été développées pour sensibiliser les parents dès la phase de préparation à la naissance. Les études(3) montrent que 85 % des parents souhaitent recevoir des informations sur le syndrome du bébé secoué avant même la naissance. Et nous savons par ailleurs, grâce aux travaux de Feld et al. 2020, que les auteurs de TCNA sont en grande partie de sexe masculin et de la cellule familiale immédiate, à savoir majoritairement les pères(4). Il convient donc de s’adresser à eux le plus tôt possible et d’aborder les situations potentiellement difficiles et le danger de secouer leur enfant.
- Groupe de travail composé d’une représentante du service cantonal de puériculture, de sages-femmes de la Clinique de gynécologie de l’Inselspital, de deux représentant·e·s du service de prévention de la police cantonale bernoise et d’une représentante du groupe de protection de l’enfance de l’Inselspital. A compter de l’été 2025, ce groupe va créer des cartes postales à l’attention des parents, qui présenteront chacune au recto la face joyeuse et heureuse de la parentalité et au verso sa face pénible et difficile à différents âges de la vie (naissance, 1 an, 2 ans) et détaillera les offres correspondantes de soutien dans le canton.
- Sensibilisation dans la presse quotidienne
- Les pédiatres ont également pris le sujet à bras le corps, avec la publication d’un article dans la lettre d’information de l’Association des médecins de famille et des pédiatres bernois VBHK, Verein der Berner Haus- und Kinderärzte ; cf. VBHK-Magazin 2/2024, disponible en ligne, en allemand uniquement).
- Un échange intense avec les autorités de protection de l’enfant et de l’adulte (APEA), l’Office cantonal des mineurs et les institutions résidentielles parents-enfants a permis de les sensibiliser afin que face à de jeunes enfants vulnérables, ils étudient soigneusement si les mesures de protection de l’enfant envisagées ou décidées sont suffisantes.
- Le centre de puériculture du canton de Berne a lancé à l’été 2023 une consultation pour pleurs de bébé, disponible par téléphone du lundi au vendredi, 8 h-19 h. Cette démarche a été entreprise indépendamment de l’augmentation des cas suspectés de TCNA enregistrée par la Clinique pédiatrique de l’Inselspital.
Tous les cantons proposent divers projets et structures à bas seuil, notamment des centres de puériculture, qui ont pour objectif de proposer aux jeunes parents des solutions de soutien et de désescalade précoces. Les pédiatres peuvent aborder certains thèmes comme les pleurs de bébé ou le fait que les parents peuvent se sentir dépassés, et les aider ainsi à les comprendre ce qui se passe.
Remerciements
Nous tenons à remercier cordialement les professionnel·le·s suivant·e·s, qui ont contribué à l’élaboration du protocole (par ordre alphabétique) :
Dre Isabel Arnold (médecine légale), PD Jasmin Busch (radiologie pédiatrique), Dre Gabriela Dekany (chirurgie pédiatrique), Dr Matthias Gautschi (endocrinologie pédiatrique), Evi Heiniger (infirmière médico-légale), Dre Hilary Grabe (ophtalmologie), Dr Marco Janner (endocrinologie pédiatrique), Dr Mutlu Kartal-Kaess (hématooncologie pédiatrique), Pr Michael Nagler (médecine de laboratoire), Birgit Pfister, M Sc (groupe de protection de l’enfance), Dre Katarzyna Pospieszny (neuroradiologie), Dre Antje Rindlisbacher (médecine légale), Ketsia Schwab (infirmière clinicienne), Eliane Widmer (groupe de protection de l’enfance), Pr Roland Wiest (neuroradiologie), Dr Christian Wüthrich (ancien. directeur groupe de protection de l’enfance).
Références
- King WJ, MacKay M, Sirnick A; Canadian Shaken Baby Study Group. Shaken baby syndrome in Canada: clinical characteristics and outcomes of hospital cases. CMAJ. 2003 Jan 21;168(2):155-9. PMID: 12538542; PMCID: PMC140423.
- Rabbitt AL, Kelly TG, Yan K, Zhang J, Bretl DA, Quijano CV. Characteristics associated with spine injury on magnetic resonance imaging in children evaluated for abusive head trauma. Pediatr Radiol. 2020 Jan;50(1):83-97. doi: 10.1007/s00247-019-04517-y. Epub 2020 Jan 4. PMID: 31901991; PMCID: PMC7223732.
- Berthold O, Witt A, Clemens V, Brähler E, Plener PL, Fegert JM. Do we get the message through? Difficulties in the prevention of abusive head trauma. Eur J Pediatr. 2019 Feb;178(2):139-146. doi: 10.1007/s00431-018-3273-0. Epub 2018 Oct 23. PMID: 30353222.
- Feld K, Feld D, Karger B, Helmus J, Schwimmer-Okike N, Pfeiffer H, Banaschak S, Wittschieber D. Abusive head trauma in court: a multi-center study on criminal proceedings in Germany. Int J Legal Med. 2021 Jan;135(1):235-244. doi: 10.1007/s00414-020-02435-5. Epub 2020 Oct 8. PMID: 33030617; PMCID: PMC7782463.
Informations complémentaires
Auteur·e·s
-
Dr. med. Sara SchnyderNotfallzentrum für Kinder und Jugendliche, Universitätsklinik für Kinderheilkunde, Inselspital, Universitätsspital in Bern
-
lic. phil. Mischa OeschFachpsychologin für Psychotherapie FSP, zertifizierte Notfallpsychologin FSP, Kinderschutzgruppe, Universitätsklinik für Kinderheilkunde, Inselspital, Universitätsspital in Bern
-
Dr. med. Cordula SchererUniversitätsklinik für Kinderchirurgie, Inselspital, Universitätsspital in Bern
-
PD Dr. med. Carmen CasaultaKinderschutzgruppe, Universitätsklinik für Kinderheilkunde, Inselspital, Universitätsspital in Bern
