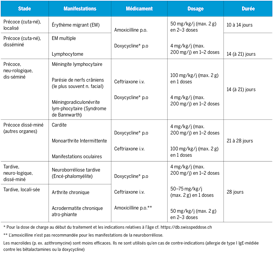
La méningo-encéphalite verno-estivale (MEVE), appelée aussi encéphalite à tiques (TBE: tick-borne encephalitis) est causée par le virus MEVE. Ce flavivirus est transmis par les tiques (chez nous: ixodes ricinus). Encore plus fréquemment que le virus MEVE, les tiques en Suisse transmettent la bactérie borrelia burgdorferi, l’agent de la borréliose de Lyme. Alors qu’en Suisse jusqu’à 30% des tiques sont porteuses de b. burgdorferi sur la totalité du milieu naturel, elles véhiculent le virus MEVE exclusivement dans les zones d’endémie. Dans ces zones, environ 1% (0.5–3%) des tiques sont porteuses du virus MEVE. La carte actualisée de l’Office fédéral de la santé publique (OFSP) montre les régions endémiques en Suisse pour 2010 (fig. 1). C’est dans les biotopes à tiques de ces zones qu’on s’expose au risque de contamination. Les tiques affectionnent les forêts à feuillus ou mixtes en dessous de 1500 m, avec d’épais sous-bois, les bordures de forêts, les buissons et herbes hautes où ils se logent jusqu’à 1.5 m au dessus du sol. Vous trouvez de plus amples indications sur les maladies transmises par les tiques, leur prévention et les mesures à prendre en cas de morsure de tique sur le site web de l’OFSP.
Morsures de tiques, méningo-encéphalite verno-estivale et vaccination de l’enfant contre l’encéphalite à tiques