Maladie chronique et suspicion de négligence : une réflexion et intervention complexes
Introduction
La maladie chronique chez l’enfant ou adolescent·e* est généralement définie comme une affection physique, psychologique ou développementale de longue durée, entrainant une dépendance à des soins particuliers et/ou un impact sur les activités et la vie quotidienne(1, 2). Elle peut avoir des conséquences sur le bien-être de l’enfant et de la famille, représentant une charge physique, émotionnelle, psychique et financière. En Suisse, jusqu’à 20% des jeunes seraient touchés par une maladie chronique (ex : myopie, eczéma, asthme, obésité, diabète de type 1 et TDAH)(3). La prise en charge de la maladie chronique nécessite une collaboration et un lien de confiance entre l’enfant, sa famille et les soignant·e·s, pour définir ensemble le plan de traitement, et ainsi créer et maintenir une adhérence aux soins.
Que faire quand le suivi semble compliqué ? En cas d’apparent manque d’adhérence aux soins ? En cas de désaccord entre la vision de l’enfant, des parents* et des soignant·e·s ? Quand se poser la question d’une possible négligence dans les soins ? Où placer la limite des interventions ? Comment gérer la tension entre la volonté de garder un lien de confiance avec les familles et la responsabilité de signaler les situations de possible mise en danger de l’enfant ?
Une négligence dans les soins apportés à l’enfant peut être facile à détecter quand le risque vital est engagé, mais plus complexe à percevoir et à adresser lorsqu’elle s’inscrit dans la durée avec un risque pour la santé au long terme. La négligence médicale peut être vue comme la non-pourvoyance des besoins médicaux de l’enfant, quelles qu’en soient les raisons(4, 5). Au-delà de l’implication des parents dans les soins de leur enfant, il s’agit de considérer également les facteurs sociétaux et même notre propre rôle en tant que soignant·e : est-ce que tout a été mis en place pour permettre à la famille une prise en charge adéquate de la maladie ?
Le but de cet article est d’aborder différents aspects à prendre en compte dans l’appréciation globale de ces situations. Deux vignettes illustrent la réflexion et des outils sont proposés pour accompagner au mieux ces familles. Enfin, sont discutées les indications à référer aux autorités de protection de l’enfance et avec quelles attentes.
*Dans le reste de ce texte, nous utilisons le terme « enfant » pour parler à la fois des enfants et des adolescent·e·s et le terme « parent » pour décrire les donneurs·euses de soins principaux ainsi que les représentant·e·s légaux.
Cas clinique 1 :
Luan est un garçon de 9 ans, suivi pour un asthme persistant et connu pour des allergies aux chiens et chats. Il a un traitement de fond et d’urgence en réserve.
Malgré un plan de soin clair et un traitement de fond pris régulièrement selon Luan et ses parents, il présente des exacerbations fréquentes sur la dernière année, avec des hospitalisations tous les 1 à 2 mois. Ceci entraîne un absentéisme scolaire important.
Lors de sa dernière admission aux urgences, il arrive en détresse respiratoire sévère, suscitant l’inquiétude des soignant·e·s qui se posent la question d’une difficulté dans la prise du traitement et évoquent une possible négligence.
Le médecin assistant profite de l’hospitalisation pour explorer les barrières éventuelles à la prise régulière de traitement en s’entretenant avec les parents et le jeune. Il appelle aussi la pédiatre et le pneumologue afin d’obtenir des informations sur le contexte de vie global de l’enfant et de sa famille. Il en ressort que :
- Le suivi est régulier, mais des tensions sont observées entre les parents à propos du traitement. Monsieur dit administrer le traitement prescrit, contrairement à Madame qui craindrait des effets secondaires. A noter que les deux parents disent se soigner eux-mêmes par médecine homéopathique. De son côté, Madame reproche à Monsieur de prioriser son travail et d’être absent dans la gestion du quotidien y compris pour les soins. A ceci s’ajoute un défaut de communication concernant les informations médicales d’un rendez-vous à l’autre. Luan prend son traitement seul avant d’aller à l’école, Madame dit ne pas toujours avoir la possibilité de vérifier sa prise. Luan a une petite sœur de 6 ans en bonne santé, hormis un TDAH. Pour soulager les parents, les enfants vont chez grands-parents certains week-end, qui ont deux chiens.
Les médecins hospitaliers décident de partager leurs inquiétudes avec l’équipe CAN Team, afin d’avoir une réflexion interdisciplinaire sur la prise en charge à adopter.
Les propositions suivantes sont faites : passage infirmier à domicile 1x/j pour soutenir la prise régulière du traitement, inscription au programme d’éducation thérapeutique pour l’asthme et contact téléphonique avec l’infirmière scolaire. Un soutien psychologique est également proposé, vu les tensions intrafamiliales et l’impact que semble avoir cette maladie chronique sur Luan, qui semble montrer une faible estime de lui-même.
Cas clinique 2 :
Miriam, âgée de 3 ans, suivie pour une ambliopie sévère à droite, est vue en consultation par son ophtalmologue. Celui-ci constate l’absence d’amélioration de la vision. Il est inquiet du pronostic fonctionnel. Il apprend que Mariam refuse de porter ses lunettes avec cache-œil régulièrement. Or, c’est le seul traitement efficace pour préserver la vision de son œil droit. L’ophtalmologue prend contact avec le pédiatre de Miriam pour partager ses inquiétudes quant à la future acuité visuelle sans traitement et les nombreux rendez-vous manqués. Il se demande s’il faudrait signaler cette situation pour une possible négligence médicale.
Le pédiatre connaît cette famille depuis leur arrivée en Suisse il y a 2 ans. Il s’agit d’une famille avec 4 enfants, allophone. Les grands-parents vivent à proximité du domicile. Le pédiatre peine à avoir un suivi, au vu d’absences ou retards aux consultations.
Une rencontre avec les parents en présence d’un médiateur culturel est organisée.
Les parents partagent que selon eux, si l’enfant ne se plaint pas, c’est qu’il voit bien et que dans leur pays, les enfants ont rarement des lunettes.
Durant la consultation les 4 enfants sont présents. Le pédiatre observe la dynamique familiale qui semble montrer des parents dépassés. Ceux-ci semblent avoir une alphabétisation limitée, des difficultés à s’orienter dans la ville, à prendre les transports en commun et à se rappeler des rendez-vous médicaux.
L’interprète communautaire rend attentif au fait que dans cette communauté, ce sont souvent les grands-parents qui prennent les décisions pour la famille et il suggère de les impliquer dans les discussions.
Finalement, une autre consultation avec le même interprète incluant les grands-parents est prévue. La famille est adressée au service social régional pour une évaluation de leurs besoins, notamment au niveau financier.
1. Négligence médicale / Non-pourvoyance des besoins médicaux
La négligence, toute forme confondue, est la forme la plus fréquente de maltraitance et pourrait concerner jusqu’à 25% des mineur·e·s dans les pays à hauts revenus(6). Toutefois, seule une faible proportion de ces situations est repérée par les professionnel·le·s. La négligence survient quand les besoins fondamentaux de l’enfant ne sont pas pourvus, avec impact sur sa santé et sa sécurité(7). Différentes formes peuvent exister selon les besoins touchés, et souvent cohabiter : négligence physique, éducative/développementale, émotionnelle, de supervision, et négligence médicale(8). La négligence peut affecter la santé physique, émotionnelle, le développement cognitif, psycho-affectif et social de l’enfant, à court, moyen et long terme. La pourvoyance des besoins de l’enfant se trouve sur un continuum pouvant aller de « entièrement » à « pas du tout »(8) et des interventions peuvent être nécessaires même si le « seuil de négligence » n’est pas franchi.
Il peut exister une influence réciproque entre maladie chronique et maltraitance : d’une part, grandir dans un contexte de violence intrafamiliale et/ou négligent implique un stress chronique pour l’enfant. C’est donc un facteur de risque de développer ou aggraver certaines maladies chroniques, notamment l’eczéma, l’asthme, l’obésité, en plus de l’impact possible sur la santé mentale et le développement(9). D’autre part, la maladie chronique impacte le système familial et vice-versa. Elle peut mettre sous tension un système déjà fragile sur les plans financier, organisationnel et émotionnel et est ainsi un facteur de risque de maltraitance, notamment de négligence(10, 11).
La négligence médicale est généralement définie comme un manque de réponse aux besoins médicaux de l’enfant, de la part de ses parents, avec un impact sur sa santé. Elle doit être évoquée en cas de manque ou refus de soins et/ou d’examens nécessaires au diagnostic d’une condition médicale traitable à risque de conséquences invalidantes ; alors même que le bénéfice anticipé du traitement, ou de l’examen, est significativement supérieur à sa morbidité(4, 12). Dans le cadre d’une maladie chronique, elle peut aussi être évoquée en cas d’absence d’évolution favorable escomptée, de peine à reconnaître les signes de sévérité clinique, d’environnement non adéquat (p.ex. en cas d’asthme, la persistance d’exposition au tabac ou à des allergènes connus, comme dans la situation de Luan) et/ou de manque de supervision de l’enfant dans la gestion de sa maladie(5, 9).
Dans l’évaluation, il est important de considérer la sévérité du préjudice (potentiel ou avéré) : un manque de soins pour une condition bénigne peut être acceptable, mais ne l’est plus si cela expose l’enfant à un risque de conséquences importantes sur sa santé et son développement(7).
Il faut aussi considérer la rapidité de survenue du préjudice potentiel, afin de déterminer le degré d’urgence de l’intervention des soignant·e·s, puis éventuellement de la protection de l’enfance(4).
Enfin, il est important de rechercher à l’anamnèse psychosociale la présence éventuelle de facteurs de risque connus de négligence(6, 13), d’atteinte à la santé mentale du jeune et/ou à son intégration sociale, et de signes d’appel pour d’autres formes de maltraitance. Le tableau A regroupe les signes d’alerte, devant inciter à une intervention plus soutenue.

Dans ces deux vignettes une négligence médicale peut être questionnée, ainsi qu’une négligence des besoins psycho-affectifs de Luan, bien qu’il manque des éléments de réponse pour appréhender la situation globale. Plusieurs mesures sont proposées afin d’améliorer la compréhension mutuelle et la prise en charge des situations. L’évolution permettra de déterminer si des mesures supplémentaires de protection sont nécessaires.
Les facteurs pouvant favoriser un manque de soins peuvent être sociétaux, parentaux, liés aux soignant·e·s et propres à l’enfant(4, 9, 12) (Cf tableau B) et doivent être pris en considération dans l’évaluation de toute situation. Il est notamment primordial de s’assurer de l’accès aux soins et de la compréhension de l’avis médical donné (12). Dans une récente étude australienne, des difficultés de communication ont été identifiées dans 100% des cas référés à l’équipe hospitalière de protection de l’enfant pour négligence médicale, et des difficultés matérielles dans 80% des cas(14).
Au regard des vignettes, certains de ces aspects sont abordés plus en détails dans les chapitres suivants.

2. Intérêt supérieur de l’enfant
L’intérêt supérieur de l’enfant doit être placé au centre de toute réflexion et/ou décision, que ce soit par ses parents ou par les professionnel·le·s ; et l’enfant doit pouvoir participer à sa détermination (cf encadré C)(15).
Les soignant·e·s essaient au quotidien d’assurer aux patient·e·s les meilleurs soins possibles. Cela passe par une étroite collaboration avec l’enfant et ses parents, afin de s’assurer de leur capacité à prendre des décisions et de leur accès à toutes les informations nécessaires pour éclairer leurs décisions.
Bien que les parents et les soignant·e·s souhaitent, en général, ce qu’il y a de mieux pour l’enfant, il arrive que les visions diffèrent, et il peut être difficile pour les soignant·e·s de savoir où placer la limite de leur intervention.
Des désaccords sur des questions médicales peuvent survenir, notamment quand les parents considèrent les besoins de leur enfant de manière « large » (p.ex. à la fois sur le plan spirituel et médical) ou quand les besoins médicaux d’un enfant sont temporairement dépassés par d’autres considérations valides, p.ex. les besoins globaux de la famille, des enjeux culturels, économiques, etc(4).
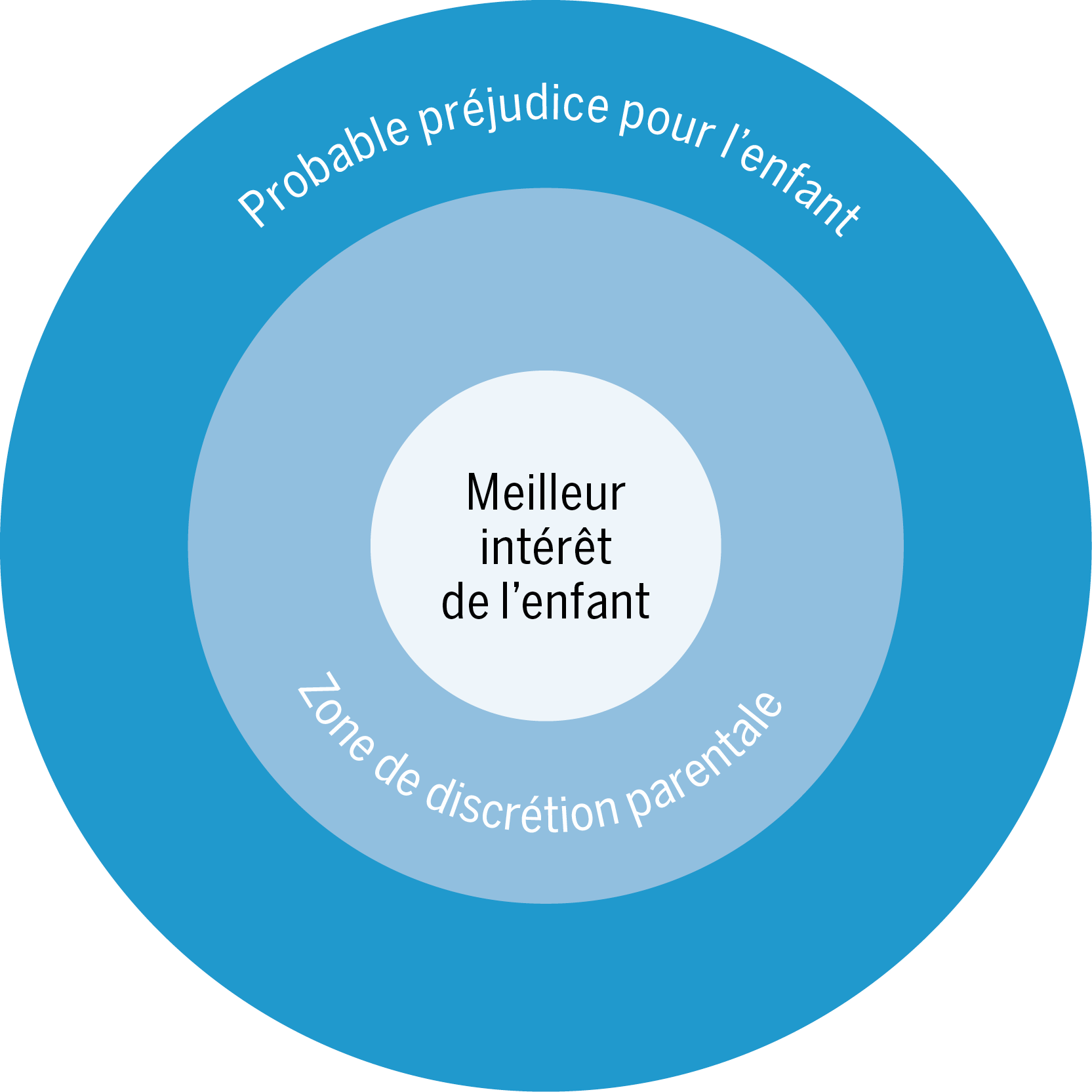
Il arrive d’être dans une « zone grise », où, bien que les soins apportés à l’enfant ne soient pas optimaux et que des mesures d’amélioration puissent continuer à être proposées, il n’y ait pas non plus des éléments francs de négligence médicale. Ceci peut être théorisé en éthique clinique avec la notion de Zone de Discrétion Parentale (ZDP) (figure 1) : cette ZDP est celle où l’intérêt de l’enfant semble suffisamment respecté par la décision parentale pour les soignant·e·s, reconnaissant ainsi aux parents leur rôle central auprès de leur enfant, en visant son bien-être dans un environnement particulier, selon ses valeurs et son entourage(16, 17). Il s’agit d’élargir la discussion et la réflexion aux différents domaines de la vie de l’enfant et de mettre en balance l’ensemble des éléments, pour pouvoir prendre ensemble des décisions respectant l’intérêt supérieur, son bien-être global.
Dans cette ZDP, les soignant·e·s peuvent accepter des décisions médicales vues comme suboptimales pour l’enfant, pour autant que cela n’entraîne pas de dommage important pour l’ensemble des intérêts en jeu.

3. Approche systémique et éducation thérapeutique
L’enfant porteur de maladie chronique fait partie d’un système familial et social. Opter pour une approche systémique de l’enfant et de son contexte permet d’identifier les différents systèmes en interactions et les effets de circularité qui en découlent. La maladie chronique d’un enfant a un impact sur l’ensemble des membres de la famille et de manière réciproque, parents(19), fratrie et autres membres vont à leur tour réagir(20, 21). Il est essentiel de considérer le ressenti de chacun·e(22) afin de mieux contextualiser la dynamique familiale.
Chez l’enfant malade, un panel d’émotions, telle que la révolte, la honte, le déni mais aussi l’espoir etc., sont ressentis en fonction de son développement et de sa maladie. La fratrie est aussi exposée à de nombreux sentiments pouvant aller de la peur du décès à la jalousie de l’attention portée à son frère ou sa sœur malade. De leur côté, les parents sont souvent pris dans une forme de montagnes russes émotionnelles passant par la peur, la culpabilité, la colère, la tristesse, l’attente et tant d’autres. L’exercice de leur (co)parentalité est mise à rude épreuve(22).
L’impact de la maladie désorganise ou réorganise, le fonctionnement du système familial en termes de rôles, de tâches, de valeurs, etc. A ceci s’ajoutent les différences de temporalité entre le développement de la maladie, l’apprentissage de la gestion de celle-ci par l’enfant et son entourage, les attentes de l’équipe soignante.
Malgré le parcours d’obstacles pour assurer les soins, les besoins des autres membres de la famille, les obligations financières etc., la plupart des familles trouvent de nouvelles stratégies pour s’adapter. La notion de compétence des familles(23) prend ici tout son sens.
Afin de pallier à l’apprentissage autodidacte de la gestion de la maladie, l’organisation mondiale de la santé recommande la mise en place de programmes d’éducation thérapeutique des patient·e·s (ETP). Il s’agit d’interventions éducatives basées sur une méthode structurée et adaptée aux besoins et ressources de l’enfant et ses proches, afin d’améliorer l’autogestion quotidienne de sa maladie et, indirectement, les résultats cliniques(24). Ces séances, dispensées par des professionnel·le·s spécialisé·e·s, permettent le développement de compétences cognitives, comportementales et émotionnelles.
Dans la situation de Luan, il semble que la gestion de la maladie chronique est intégrée au conflit de couple, et que l’exercice de la coparentalité est mis à mal. L’épuisement parental pourrait expliquer l’exposition aux facteurs déclencheurs chez les grands-parents. Afin d’améliorer la situation, le soutien de Luan dans l’autogestion de son traitement pourrait être fait par le passage d’un·e soignant·e à domicile. Il serait bénéfique d’inscrire la famille, grands-parents compris, à un programme d’ETP. Et enfin, une approche systémique de la situation permettrait à la famille d’explorer ses solutions.
4. Notion de littéracie en santé et autres barrières d’accès aux soins
Pour assurer un suivi optimal, il est essentiel d’identifier les barrières d’accès aux soins que peuvent rencontrer les familles et d’explorer ensemble comment y remédier. Cela s’applique particulièrement à la situation de la famille de Miriam où le pédiatre a déjà identifié des difficultés financières, une faible littéracie des parents et des différences culturelles et de croyances.
En cas de difficultés financières, les traitements proposés sont-ils couverts par les assurances (ex. : frais de lunette) ? En cas de rendez-vous manqués, existe-t-il un lien avec certaines pressions financières que les parents pourraient avoir en manquant le travail ? Des contraintes géographiques entre le domicile de la famille et le lieu de soin ? La famille arrive-t-elle à s’organiser pour la garde de la fratrie ? Il s’agit ensuite d’évaluer les ressources présentes mobilisables dans leur réseau proche (membre de la famille, voisins, amis, communauté religieuse) ou dans le réseau professionnel (soutien par un·e assistant·e social·e d’un service hospitalier ou communautaire).
La littéracie en santé (LS) peut être définie comme la capacité à comprendre, interpréter les informations sur la santé et s’orienter dans le système de santé(25). Un lien direct est relevé entre la LS des parents et les conséquences sur la santé des enfants avec une maladie chronique(26), notamment un lien avec l’adhérence au traitement, l’utilisation des services de santé et le nombre de jours d’école manqués. Des études sur l’impact spécifique pour l’asthme ont montré que les parents avec une faible LS se sentent moins confiants dans leur capacité à gérer les symptômes, ont plus d’inquiétudes, une perception de besoin en traitement plus grande mais vont moins consulter les spécialistes(27).
En Suisse, environ la moitié de la population adulte présente un faible niveau de LS(28). Les personnes les plus à risques sont celles dans une situation financière précaire, disposant de peu de soutien social, ayant un faible niveau de formation ou des difficultés avec la langue locale(28). Il existe des facteurs de risque de faible LS mais rappelons que celle-ci peut être difficile à déceler et souvent sous-estimée(27).
Une transmission d’information dite « universelle » et accessible à tous est recommandée, plutôt que d’évaluer de manière formelle le niveau de LS des patient·e·s(27, 29). Des conseils de communication sont décrits dans l’encadré D. Il est essentiel que les informations puissent être données dans une langue compréhensible par les parents et de faire appel à un·e interprète si nécessaire(30).

Enfin, nous sommes toutes et tous porteurs d’une culture et de croyances. Lors des rencontres médicales, certaines incompréhensions voire des chocs culturels peuvent se produire. Cela peut avoir lieu dans un contexte de migration, comme pour Miriam, concernant la représentation de la famille de ce qu’est un enfant sain, mais aussi au sein d’interactions entre individus d’un même pays ou d’un même milieu comme avec les parents de Luan, avec des réticences à certains traitements allopathiques et leur confiance dans les médecines complémentaires.
En tant que soignant·e, il est important d’être attentif·ve à ces possibles différences et d’explorer les aspects culturels, les croyances, les représentations et le sens donné à la maladie de l’enfant ; en adoptant une posture d’ouverture, d’humilité et de décentrage de ses propres croyances(30) afin qu’un climat de confiance puisse être instauré. Une compréhension mutuelle pourra alors se mettre en place et servir l’intérêt commun du bien de l’enfant. Faire appel à un·e interprète communautaire est essentiel dans certaines situations, notamment dans les contextes de migration.
Comment aborder ces situations ?
Une situation de maladie chronique avec suspicion de négligence médicale demande une prise en charge régulière et soutenue.
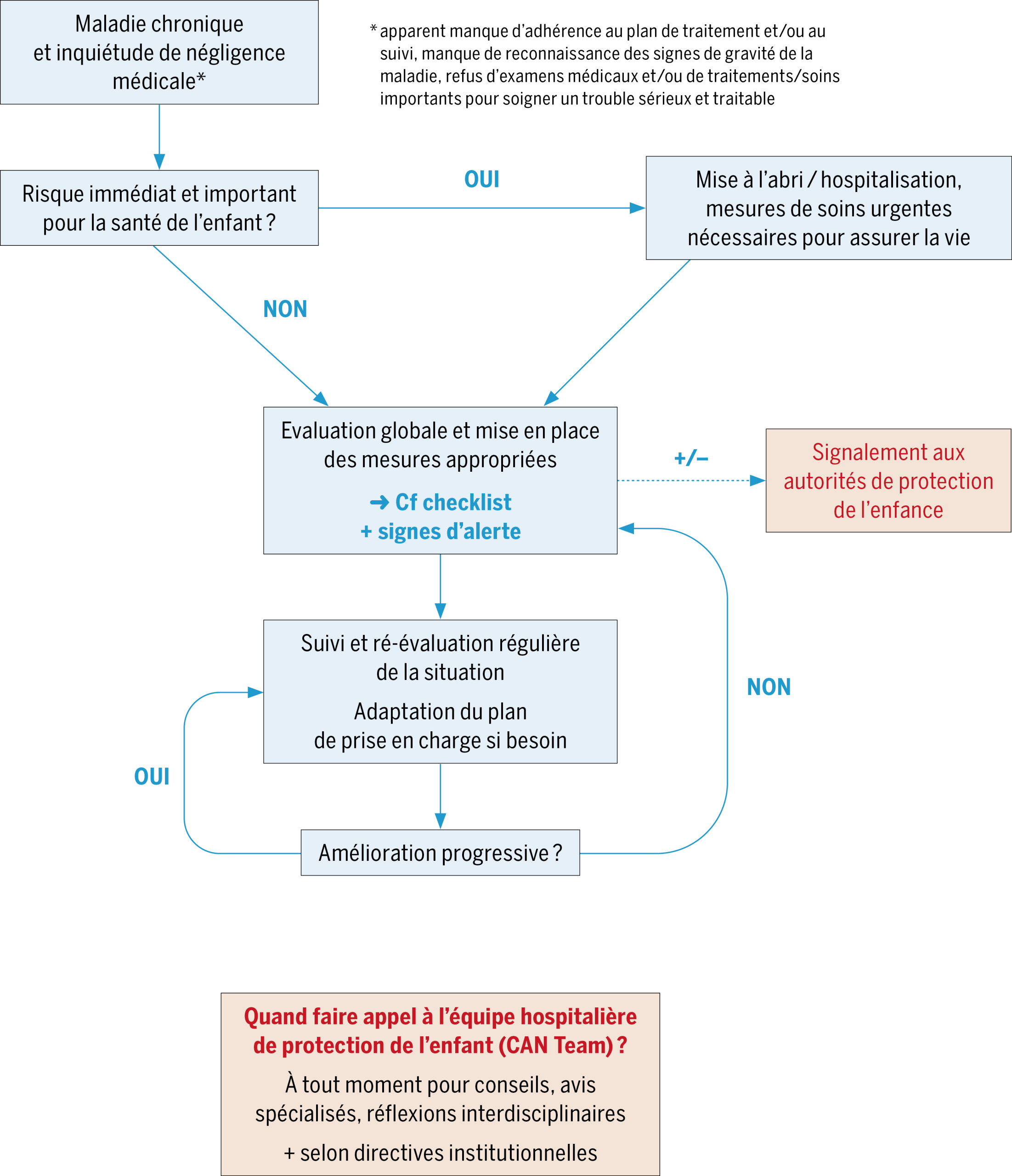
Bien qu’il soit rarement nécessaire de signaler une situation en urgence, sauf en cas de risque grave et immédiat pour l’enfant, il est urgent d’évaluer les besoins de l’enfant et le contexte dans lequel il évolue.
Une première étape est de pouvoir exprimer clairement aux familles les inquiétudes pour la santé de l’enfant. Il est ensuite possible de co-construire un projet de soin, idéalement en mettant par écrit les objectifs thérapeutiques attendus et dans quel délai. Les différentes priorités et temporalités à respecter doivent être prises en compte (p.ex. évolution de la maladie, contexte et contraintes familiales, disponibilité des professionnel·le·s) afin que ces objectifs puissent faire du sens et être réalistes tout en garantissant la santé de l’enfant.
Cette étape peut servir de base concrète et de guide pour les évaluations suivantes, ainsi que de documentation en cas de nécessité d’un signalement par la suite(4).
Un travail en réseau est souvent essentiel avec les différent·e·s intervenant·e·s impliqué·e·s. En plus de coordonner les soins de manière interprofessionnelle, cela permet d’alimenter les réflexions, de croiser les regards, et parfois de trouver des solutions créatives pour répondre aux besoins de la famille. Dans les cas complexes, l’implication de l’équipe spécialisée en protection de l’enfance (CAN Team) et de l’équipe d’éthique clinique peut être nécessaire, pour éclairer les situations et les décisions à la lumière de la protection et de l’intérêt supérieur de l’enfant.
L’algorithme et la check-list présentés ci-dessous permettent de résumer les éléments décrits dans le texte et proposer des outils et des exemples d’interventions possibles pour guider les soignant·e·s.

Retour sur le cas clinique 1 :
Quelque temps plus tard, Luan est à nouveau hospitalisé pour une crise d’asthme sévère. Il s’avère que la famille a rapidement mis fin au suivi infirmier à domicile et ne s’est pas présentée aux différentes consultations, malgré plusieurs relances par téléphone et par écrit. Un signalement aux autorités de protection de l’enfance est alors décidé, et annoncé aux parents par les pédiatres et le CAN Team, avec une demande de soutien mentionnant l’apparente difficulté des parents à reconnaître et prioriser les besoins somatiques et psychologiques de leur enfant et à exercer leur coparentalité.
Retour sur le cas clinique 2 :
Un deuxième entretien incluant les grands-parents et une interprète a permis de clarifier les inquiétudes, à l’aide d’images et de pictogrammes. Les rendez-vous manqués sont moins fréquents depuis le début de soutien par une assistante sociale et la prise en charge des frais de transports pour venir en consultation. Miriam porte beaucoup plus régulièrement ses lunettes. Au vu de l’évolution, pédiatre et ophtalmologue conviennent de ne pas signaler cette situation et de continuer l’accompagnement avec une communication régulière au sein du réseau.
Quand faire appel à la protection de l’enfance ? avec quelles attentes ?
Dans les situations avec un·e mineur·e mis·e en danger dans son développement, et quand les tentatives d’interventions initiales ont échoué, il est de la responsabilité des professionnel·le·s ayant connaissance de la situation de la signaler aux autorités compétentes (Autorité de Protection de l’Enfant et de l’Adulte (APEA) +/- Office de protection de l’enfant, l’organisation varie selon les cantons)(31). Selon les lois cantonales en vigueur, il peut s’agir pour les soignant·e·s d’un devoir ou d’une possibilité laissée à leur appréciation – qui doit alors s’inscrire dans l’esprit de la CDE (cf encadré C).
Après une phase d’évaluation, plusieurs rôles peuvent être envisagés par les services de protection de l’enfant (SPE) selon les besoins. Par exemple : mise en place d’un soutien socio-éducatif, rôle de tiers garant de la mise au centre des besoins de l’enfant en cas de conflit parental, co-coordination du réseau de soins avec le.la pédiatre. Les SPE ont aussi accès au domicile de la famille, ce qui peut permettre une meilleure évaluation et adaptation de la prise en charge.
Dans les situations plus graves, la mise en place d’une curatelle de soins peut être décidée par la justice : cela implique une limitation de l’autorité parentale concernant les décisions médicales qui sont confiées à un·e professionnel·le, qui pourra p.ex. valider les traitements jugés nécessaires, la mise en place de soins à domicile etc. Dans la pratique, son champ d’action peut être limité et nécessitera une collaboration avec les parents : un traitement à donner au quotidien implique leur participation ; et les soins à domicile, pour pouvoir faire leur travail, doivent déjà être accueillis au domicile. Enfin, lorsque le contexte familial est trop délétère pour l’enfant, un placement temporaire ou au long cours, en famille d’accueil ou foyer, est parfois décidé par la justice.
Un frein souvent évoqué à la décision de signalement est la crainte de perdre le lien de confiance et l’alliance thérapeutique avec la famille. Il est utile de verbaliser les inquiétudes de manière transparente tout au long de la prise en charge(7), et de rappeler le but commun aux soignant·e·s et aux parents, qui est d’assurer la santé et le développement de l’enfant. L’implication des SPE peut être présentée comme une aide supplémentaire pour atteindre cet objectif commun. Cela n’enlève en rien l’importance de la poursuite du suivi pédiatrique et des diverses interventions déjà mises en place.
Conclusion
Les suspicions de négligence médicale dans un contexte de maladie chronique sont des situations complexes, qui doivent être appréciées de manière globale et systémique, en intégrant des principes légaux, éthiques et transculturels, tout en remettant en question notre propre rôle en tant que soignant·e. En effet, nous pouvons aussi participer, malgré nous, à un manque de soins à l’enfant, par exemple, par un manque de communication appropriée ou de considération des barrières d’accès aux soins.
Le respect de l’intérêt supérieur de l’enfant doit être au cœur de toute décision, et son évaluation nécessite une réflexion interdisciplinaire. Le travail en réseau est souvent indispensable pour l’accompagnement de la famille. Dans certains cas, il doit inclure les services de protection de l’enfance.
Références
- Stein RE, Bauman LJ, Westbrook LE, Coupey SM, Ireys HT. Framework for identifying children who have chronic conditions: the case for a new definition. J Pediatr. 1993;122(3):342-7.
- Perrin JM, Gnanasekaran S, Delahaye J. Psychological aspects of chronic health conditions. Pediatr Rev. 2012;33(3):99-109.
- Peter C, Diebold M, Delagrande Jordan M, Dratva J, Kickbusch I, Stronski S. La santé en Suisse-Enfants, adolescents et jeunes adultes. Rapport national sur la santé. 2020.
- Ward MGK, Baird B. Medical neglect: Working with children, youth, and families. Paediatr Child Health. 2022;27(6):372-81.
- Cleveland RW, Deming RS, Helton G, Wilson CR, Ullrich CK. Revisiting medical neglect concerns in children with life-threatening complex chronic conditions. Child Abuse Negl. 2023;141:106220.
- Clement ME, Berube A, Chamberland C. Prevalence and risk factors of child neglect in the general population. Public Health. 2016;138:86-92.
- Keeshin BR, Dubowitz H. Childhood neglect: The role of the paediatrician. Paediatr Child Health. 2013;18(8):e39-43.
- Knob C, Sandoz V, Depallens S. [Children and adolescents in a neglectful environment Early detection as the first response to their needs]. Rev Med Suisse. 2024;20(875):1046-9.
- Knox BL, Luyet FM, Esernio-Jenssen D. Medical Neglect as a Contributor to Poorly Controlled Asthma in Childhood. J Child Adolesc Trauma. 2020;13(3):327-34.
- Fortin K, Kwon S, Pierce MC. Characteristics of Children Reported to Child Protective Services for Medical Neglect. Hosp Pediatr. 2016;6(4):204-10.
- Jaudes PK, Mackey-Bilaver L. Do chronic conditions increase young children’s risk of being maltreated? Child Abuse Negl. 2008;32(7):671-81.
- Jenny C, Metz JB. Medical Child Abuse and Medical Neglect. Pediatr Rev. 2020;41(2):49-60.
- Mulder TM, Kuiper KC, van der Put CE, Stams GJM, Assink M. Risk factors for child neglect: A meta-analytic review. Child Abuse Negl. 2018;77:198-210.
- Parmeter J, Tzioumi D, Woolfenden S. Medical neglect at a tertiary paediatric hospital. Child Abuse Negl. 2018;77:134-43.
- des Nations Unies O. Convention relative aux droits de l’enfant. Nations-Unies: Recueil des Traités. 1989;1577.
- Ross LF. Better than Best (Interest Standard) in Pediatric Decision Making. J Clin Ethics. 2019;30(3):183-95.
- Gillam L. The zone of parental discretion: An ethical tool for dealing with disagreement between parents and doctors about medical treatment for a child. Clinical Ethics. 2016;11(1):1-8.
- Observation générale n°14 (2013) sur le droit de l’enfant à ce que son intérêt supérieur soit une considération primordiale (art. 3, par. 1), (2013).
- Kish AM, Newcombe PA, Haslam DM. Working and caring for a child with chronic illness: A review of current literature. Child Care Health Dev. 2018;44(3):343-54.
- Crandell JL, Sandelowski M, Leeman J, Havill NL, Knafl K. Parenting behaviors and the well-being of children with a chronic physical condition. Fam Syst Health. 2018;36(1):45-61.
- Barlow JH, Ellard DR. Psycho-educational interventions for children with chronic disease, parents and siblings: an overview of the research evidence base. Child Care Health Dev. 2004;30(6):637-45.
- Chartré JGM-E. Mon enfant a une maladie chronique. Canada: Editions de l’Hôpital Sainte-Justine; 2014.
- Ausloos G. La compétence des familles : temps, chaos, processus. Toulouse, France: Edition Eres 1995.
- l’Europe BrdlOp. Éducation thérapeutique du patient. Guide introductif. Licence : CC BY-NC-SA 3.0 IGO. Copenhague : Bureau régional de l’OMS pour l’Europe2024.
- Santé OMdl. Organisation Mondiale de la Santé. Health literacy Genève: OMS; [Available from: https://www.who.int/fr/news-room/fact-sheets/detail/health-literacy.
- Zaidman EA, Scott KM, Hahn D, Bennett P, Caldwell PH. Impact of parental health literacy on the health outcomes of children with chronic disease globally: A systematic review. J Paediatr Child Health. 2023;59(1):12-31.
- Morrison AK, Glick A, Yin HS. Health literacy: implications for child health. Pediatrics in review. 2019;40(6):263-77.
- De Gani SM, Jaks R, Bieri U, Kocher JP. Health Literacy Survey Schweiz 2019–2021. Schlussbericht im Auftrag des Bundesamtes für Gesundheit BAG. 2021.
- DeWalt DA, Callahan LF, Hawk VH, Broucksou KA, Hink A, Rudd R, et al. Health literacy universal precautions toolkit. Rockville, MD: Agency for Healthcare Research and Quality. 2010:1-227.
- Chenouard B, Smith C, Luong TN, Raphaël F, Boyer A. La grille transculturelle de la Clinique pédiatrique transculturelle de l’Hôpital Maisonneuve-Rosemont comme outil d’évaluation. Intervention. 2023(156):141-54.
- Code civil suisse du 10 décembre 1907, art. 314d,e., (2025).
Informations complémentaires
Auteur·e·s
-
Dr med. Charlotte ReithCheffe de clinique en pédiatrie, CAN Team, Département femme-mère-enfant, CHUV, Lausanne
-
Laurence Di BenedettoInfirmière spécialisée, CAN Team, DFME, CHUV, Lausanne
-
Dr med. Fleur Le BourgeoisCheffe de clinique à l’Unité Mobile d’Accompagnement Pédiatrique Spécialisé et à l’Unité d’éthique clinique du Centre Hospitalier Universitaire Vaudois, Lausanne
-
Dr med. Caroline HeinigerCheffe de clinique en pédiatrie, DFME, CHUV Lausanne
