Lésion suspecte de traumatisme non accidentel : quoi dire, quoi faire ?
Un traumatisme non accidentel (TNA), terme privilégié ici, fait référence à la maltraitance physique. Au travers d’un cas clinique, cet article souhaite souligner les enjeux liés à la détection et à l’évaluation des lésions suspectes d’avoir été infligées par un tiers. Il propose un protocole de prise en charge basé sur les recommandations scientifiques récentes visant à améliorer le dépistage de TNA. Il aborde également des pistes de communication avec les familles.
Cas clinique
Gabriel (prénom fictif) est un nourrisson de 4 mois, né par voie basse sans difficultés dans un hôpital, à terme d’une grossesse harmonieuse. C’est le deuxième enfant d’un couple marié d’une trentaine d’années. Il est gardé quasi exclusivement par les parents, hormis quelques heures par la grand–mère maternelle. Les contrôles pédiatriques à la naissance, et ceux que vous avez effectués à un mois et à deux mois étaient sans particularité. Vous connaissez déjà bien la famille car vous suivez l’aîné de 3 ans, en bonne santé. Votre impression de la famille a toujours été excellente. Ce matin vous examinez Gabriel pour son contrôle des 4 mois, il est accompagné par ses parents. L’anamnèse et le status sont sans particularité, hormis une ecchymose brunâtre à la joue droite (image 1). Les parents n’ont initialement pas d’explication, avant d’avancer l’hypothèse qu’elle pourrait être due à la position de Gabriel dans le porte-bébé. Que proposez-vous ?
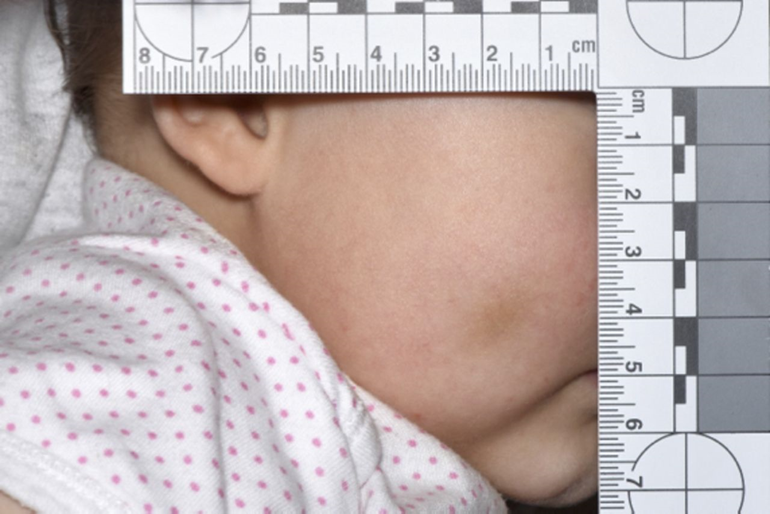
Introduction
Gabriel présente une ecchymose pouvant être une lésion sentinelle, donc un signe précoce de TNA. L’envisager dans son diagnostic différentiel, réaliser un bilan complémentaire approprié et, si le TNA reste suspect ou se confirme, mettre en place des mesures d’accompagnement de la famille et de protection de l’enfant adaptées sont des étapes essentielles de prévention secondaire.
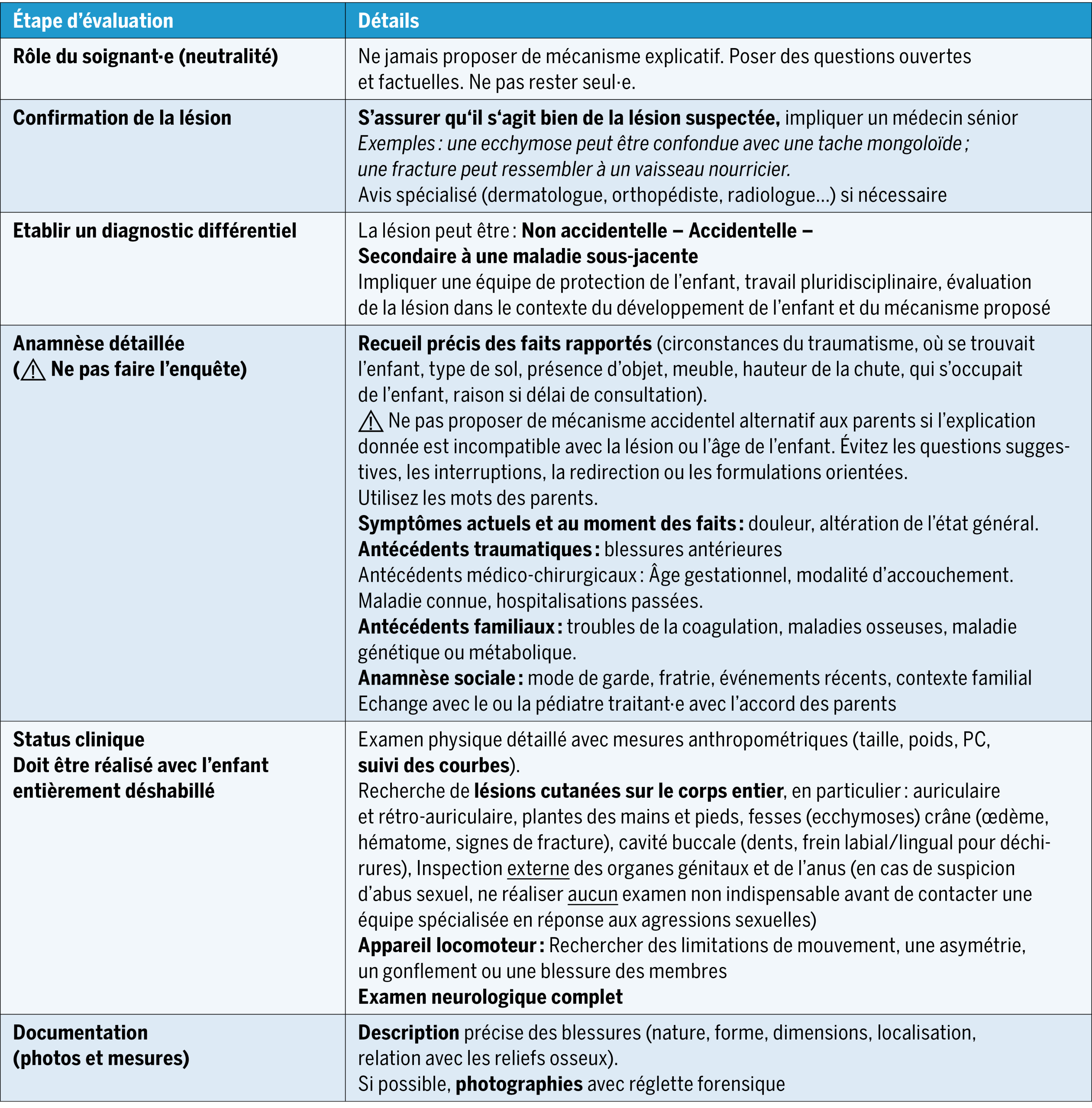
Les médecins de premier recours peuvent parfois être démuni·e·s face à la découverte d’une lésion suspecte de TNA. La tâche est d’autant plus ardue qu’un TNA est une réalité douloureuse à envisager, notamment dans le cadre d’une relation soignant·e-parents de longue date, fondée sur la confiance.
Le TNA est une cause majeure de morbidité et mortalité infantile dans le monde. Les enfants dans leur première année de vie sont les plus à risque. Identifier un TNA, en particulier chez les nourrissons, est un défi et, pour diverses raisons, un diagnostic de TNA peut être manqué(2). Les lésions non accidentelles (LNA, annexe 2) peuvent aller de lésions apparemment mineures, comme une hémorragie sous-conjonctivale(3), à des brûlures ou de graves lésions internes comme des hémorragies sous-durales dans un traumatisme crânien non accidentel (TCNA ou Abusive Head Trauma – AHT), terme préféré au syndrome du bébé secoué(4, 5). Les LNA les plus fréquentes sont les ecchymoses, suivies des fractures(6). Le diagnostic différentiel d’une LNA inclut une lésion due à un traumatisme accidentel ou une lésion secondaire à une pathologie médicale sous-jacente(7).
La découverte d’une lésion suspecte de TNA nécessite donc un bilan complémentaire adapté à l’âge et au développement de l’enfant pour d’une part exclure une pathologie sous-jacente, et d’autre part rechercher des lésions occultes.
Un diagnostic parfois manqué
Malgré des avancées significatives et plusieurs publications sur le sujet, Le TNA est difficile à identifier et peut être manqué lors des premières consultations. La littérature montre qu’environ un tiers des enfants présentant un TCNA avaient déjà consulté un médecin sans que le diagnostic ne soit reconnu(8, 9), et que pour plusieurs d’entre eux, ce traumatisme était répété(10). De même 30 % des nourrissons victimes de fractures non accidentelles (FNA) avaient été examinés sans que la fracture ne soit détectée, tandis que 20 % des enfants de moins de 3 ans avec FNA avaient initialement reçu un diagnostic erroné, leurs lésions étant attribuées à une cause accidentelle ou une autre cause(11).
Les lésions ou les symptômes peuvent donc être non spécifiques ou passer inaperçus. Les lésions peuvent sembler discrètes ou mineures, ne pas éveiller de soupçons ou encore être faussement expliquées comme accidentelle par les parents(12). Il semblerait que les auteur·e·s des abus soient rarement transparents sur les événements survenus, le parent non maltraitant peut protéger l’auteur·e des abus, être lui- ou elle-même victime de maltraitance ou ne pas avoir connaissance des abus(2). De plus, envisager un TNA est une tâche émotionnellement éprouvante, notamment lorsque le ou la pédiatre entretient une relation de longue date et de confiance avec les parents. Ainsi, il est crucial que les professionnel·le·s s de santé soient conscient·e·s de leurs propres biais lors de l’évaluation de ces situations délicates et complexes.
Face à ces difficultés, une évaluation minutieuse, combinée à une approche fondée sur des preuves, est essentielle pour identifier les nourrissons à risque et éviter des diagnostics manqués(2).
Lésions sentinelles, répétitions et escalade des violences
Identification des lésions sentinelles : un signal d’alerte à ne pas négliger
Gabriel présente une ecchymose, qui est une lésion rare chez un nourrisson non mobile. En effet, Naomi Sugar et collègues ont démontré, en 1999 déjà, que « those who don’t cruise, rarely bruise » (ceux qui ne se déplacent pas (en se tenant aux meubles) ne se blessent pratiquement jamais)(p. 399, 13). Moins d’1% des nourrissons de moins de neuf mois en présentent, contre 40 % à 90 % des nourrissons de neuf mois et plus(14).
Les ecchymoses sont des lésions courantes pendant l’enfance, qui découlent souvent d’un traumatisme accidentel mineur, tel qu’un choc ou une chute, pendant des jeux actifs normaux. En présence d’une maladie sous-jacente, comme une coagulopathie, les ecchymoses peuvent se former après un traumatisme minime ou même sans traumatisme connu. Cependant, les ecchymoses peuvent aussi être le résultat de TNA. On dit alors qu’elles sont infligées(14). Il est essentiel de garder à l’esprit le lien entre les capacités motrices et la possibilité de se blesser soi-même : avant qu’un nourrisson puisse se redresser et se déplacer en se tenant aux objets, il est rare qu’il présente des lésions, en l’absence d’une condition médicale particulière ou d’un événement traumatique accidentel clair et plausible(15).
De plus, en l’absence de pathologie médicale prédisposante, ces lésions ne peuvent être attribuées aux soins courants prodigués aux nourrissons, tels que le change, l’habillage, le bain, le fait de le porter ou de le consoler(15).
Des ecchymoses ou des antécédents d’ecchymoses chez des bébés peuvent constituer une lésion sentinelle. Ces lésions incluent des ecchymoses, des hémorragies sous-conjonctivales, ou encore des lésions intra-orales(16). Elles n’incluent pas des égratignures superficielles ou des rougeurs transitoires (< 24 heures)(15).
Plusieurs études de cas ont rapporté un TCNA chez des nourrissons ayant précédemment présenté des lésions mineures(17-19). Le concept de lésion sentinelle a émergé après une étude rétrospective cas-témoins, qui a observé qu’environ 30% des nourrissons victime de TCNA, de fracture, de brûlure ou de lésion abdominale non accidentelles avaient auparavant présenté une lésion apparemment mineure, visible par les parents. Parmi celles-ci, les ecchymoses étaient les plus fréquentes. Un médecin avait connaissance de la lésion sentinelle dans 40% des cas(20).
Il a été rapporté que les enfants victimes d’épisodes répétés de TNA présentaient un risque accru de mortalité et une sévérité croissante des lésions. Les principaux facteurs de risque identifiés incluaient un âge < 30 mois et des lésions mineures, telles que des plaies ouvertes ou lésions cutanées superficielles(21). Une étude de cohorte rétrospective a mis en évidence qu’environ 40 % des enfants avec un TNA suspecté avaient présenté un nouveau TNA. Ils ont identifié que les enfants présentant des LNA « mineures » n’étaient souvent pas signalés aux services de protection de l’enfance, ou laissés dans un environnement dangereux par les services de protection, ce qui, dans les deux cas, entraînait de nouvelles LNA de gravité croissante(21).
Lésions occultes
Les lésions sentinelles ne sont pas seulement un signe précoce d’une possible escalade de violence, elles sont aussi fréquemment déjà associées à des lésions occultes. Fracture, hémorragie sous-durale ou rétinienne, atteinte abdominale : sans un dépistage systématique, ces lésions peuvent passer inaperçues. Une étude menée auprès de nourrissons de moins de six mois présentant une ecchymose isolée a révélé que 50 % d’entre eux avaient d’autres lésions non visibles, parmi lesquelles des fractures (23 %), des lésions cérébrales (27 %) et des atteintes abdominales (3 %)(22). Plus largement, un bilan squelettique (BS) a pu identifier des fractures occultes chez 11 à 34 % des enfants de moins de 24 mois présentant une lésion suspecte de TNA(2, 23).
Ces données soulignent l’importance d’une reconnaissance et d’une prise en charge précoces des lésions suspectes de TNA, notamment par les services d’urgence et les pédiatres en cabinet, principaux lieux où ces lésions sont détectées(24). Pourtant, de nombreux nourrissons ne bénéficient toujours pas des examens recommandés. Une étude récente a montré que la moitié des nourrissons de moins de six mois présentant une lésion suspecte de TNA n’avait pas eu accès au bilan radiologique pourtant préconisé(25). Or 25% des nourrissons ayant bénéficié de ces examens présentaient des fractures ou une hémorragie intra-crânienne(25).
Ces résultats rappellent l’importance du dépistage et de la reconnaissance précoce des lésions liées à un TNA. Ils soulignent aussi la nécessité d’évaluer systématiquement les nourrissons présentant des signes mineurs de traumatisme et de les prendre en charge médicalement et socialement. Cela permet d’éviter la répétition des TNA et une escalade vers des formes plus graves, voire mortelles.
Améliorer le dépistage de TNA grâce à des protocoles standardisés
Risque-bénéfice-biais
Un dépistage élargi implique forcément d’évaluer des enfants qui ne seront finalement pas considérés comme victimes de TNA. Il est essentiel de trouver un équilibre entre la nécessité d’identifier les cas réels et le risque d’examens inutiles. Cependant, comme pour tout dépistage, un certain nombre de tests négatifs est inévitable pour détecter les cas positifs(16).
L’exposition aux radiations lors du bilan squelettique est un argument parfois avancé pour limiter ces examens. La dose de radiation totale pour un bilan squelettique (initial et suivi) est d’environ 0,26 mSv(26) soit l’équivalent d’environ 23 jours d’exposition à la radiation naturelle en Suisse (pour une dose moyenne annuelle de 4,2 mSv – OFSP). Le risque de manquer une fracture est donc supérieur à ceux, bien plus faibles, liés à l’irradiation(23,26). En outre, la sédation lors d’une IRM chez l’enfant est considérée comme sûre dans un centre de référence, avec des risques minimes généralement bien gérés par l’équipe pédiatrique.
Un autre risque est celui du stigmate et du jugement souvent associés à ces évaluations. Lorsqu’une évaluation est envisagée sur des critères subjectifs, les parents peuvent se sentir jugés ou insultés. Cela peut entraîner un stress considérable pour les clinicien·ne·s, qui doivent composer avec le risque de froisser une famille et celui de ne pas détecter des lésions occultes. Bien qu’il soit peu probable d’éliminer totalement cette charge émotionnelle, des progrès significatifs peuvent être réalisés en mettant l’accent sur l’objectivité et en développant des protocoles standardisés, puis en les appliquant de manière rigoureuse(16).
Si l’identification de facteurs de risque sociaux préoccupants ou d’interactions familiales anormales reste essentielle pour pouvoir mettre en place un accompagnement approprié (prévention primaire), nous savons désormais que ces critères sont peu sensibles, subjectifs et susceptibles d’introduire des biais dans la détection de TNA(16). Les données actuelles suggèrent qu’un bilan de lésion traumatique doit être réalisée chez tous les enfants de moins de deux ans présentant des lésions sentinelles, indépendamment de la présence ou de l’absence de facteurs de risque ou de facteurs protecteurs(16).
Protocole de prise en charge
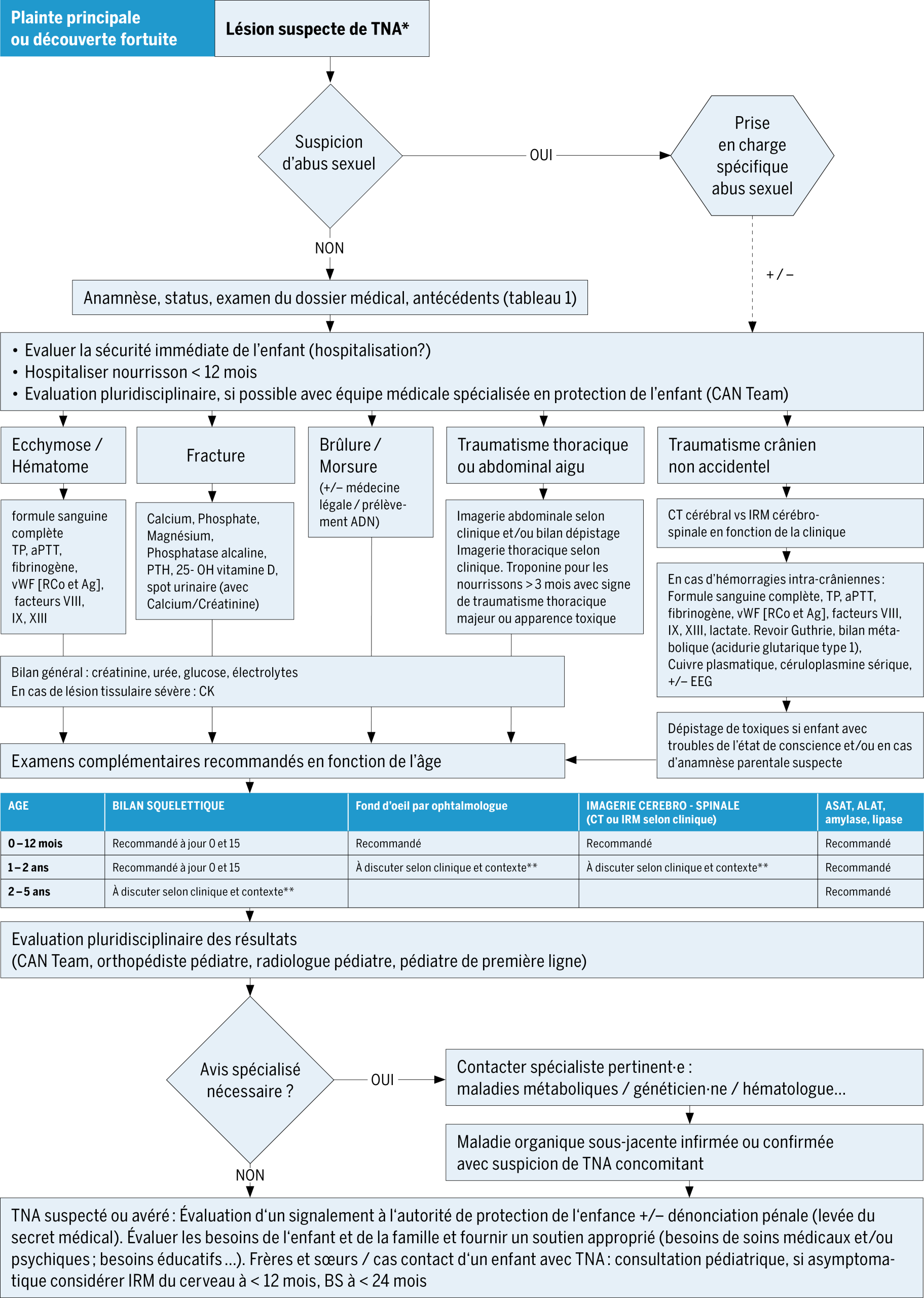
Des études ont montré que l’instauration de protocoles de prise en charge auprès des médecins de première ligne a amélioré la détection des lésions suspectes de TNA et favorisé l’adhésion aux recommandations de prise en charge(2, 27). Il nous semble donc essentiel, en plus d’identifier les signes d’alerte, de pouvoir s’appuyer sur une démarche diagnostique claire. Dans ces situations urgentes et complexes, le rôle du médecin est d’assurer la sécurité immédiate de l’enfant, d’effectuer une évaluation rigoureuse, d’envisager les diagnostics différentiels et d’organiser un bilan radiologique et biologique adapté à l’âge et à la situation clinique.
Un tel bilan permet à la fois d’identifier les possibles lésions occultes et d’exclure une pathologie sous-jacente. Une équipe pédiatrique spécialisée en protection de l’enfant devrait si possible être impliquée. Le bilan s’effectue en milieu hospitalier, en collaboration avec une équipe pluridisciplinaire. Le bilan squelettique (BS) devrait être réalisé par des technicien·ne·s en radiologie formés, puis interprété par deux radiologues pédiatres ayant une expertise en imagerie de suspicion de TNA(28). En cas d’indisponibilité de personnel qualifié dans l’hôpital d’admission, une collaboration entre établissements devrait être réfléchie afin de garantir un accès rapide à une expertise adaptée dans les délais requis(28). Le bilan radiologique devrait être effectué et analysé dans un délai maximal de 72 heures après la demande car certaines lésions notamment osseuses(28) ou spinales(29) peuvent disparaître rapidement, et il n’est pas acceptable que les enfants et leurs familles attendent plus de trois jours pour des examens essentiels à leur prise en charge(28). Au terme du bilan si un TNA est retenu ou reste fortement suspecté, et que l’enfant pourrait être en danger dans son développement, un signalement à l’autorité de protection de l’enfant doit être discuté.
Le consentement d’une personne ayant l’autorité parentale doit être obtenu par le médecin prescripteur pour tout examen dans le cadre d’une suspicion de TNA, sauf en cas d’urgence clinique impérative. Des données précises sur la dose de radiation devraient être communiquées aux parents(26). Si le consentement est refusé, un signalement à l’autorité de protection de l’enfant devrait être fait pour se positionner sur la possibilité d’effectuer le bilan, car la santé et la sécurité de l’enfant doit primer avant tout.
Il existe de nombreuses différences dans les guidelines des pays développés pour le bilan de dépistage à faire en cas de lésions suspectes de traumatisme non accidentel(30). L’évaluation et la prise en charge recommandée par le CAN (Child Abuse and Neglect) Team au CHUV en cas de lésion suspecte de TNA est résumée dans l’annexe 1. L’arbre décisionnel résumant cette prise en charge, illustré à la Figure 1, a été tiré de Consensus Guidelines for Management of Suspected Non-Accidental Trauma (NAT) – UCSF Pediatrics, traduit et adapté avec leur permission.
Par ailleurs, certaines lésions devant évoquer un diagnostic différentiel de TNA sont rappelées dans l’annexe 2.
Communication avec les parents et les professionnels de santé
La découverte d’une lésion sentinelle est un moment délicat qui nécessite une communication transparente. Les familles ont parfois le sentiment qu’on leur cache des informations ou qu’un TNA est diagnostiqué d’emblée. Or, un diagnostic de TNA ne peut reposer uniquement sur la clinique, sauf en présence d’aveux ou de lésions caractéristiques (comme une marque de ceinture). Il est donc essentiel d’expliquer que l’évaluation suit une démarche de diagnostique différentiel intégrant à la fois un traumatisme et une pathologie médicale sous-jacente. Le bilan complémentaire est un protocole standard systématiquement réalisé dans ces situations afin de rechercher d’autres lésions traumatiques et d’exclure une cause médicale, sans faire de cas par cas basé sur l’impression qu’un parent pourrait être ou ne pas être maltraitant.
Nous privilégions le terme « bilan de lésion traumatique » plutôt que « bilan de maltraitance », tout comme un enfant présentant des ecchymoses, une splénomégalie, une pâleur et une fatigue ne bénéficie pas d’un « bilan de leucémie » d’emblée, le diagnostic ne pouvant être établi qu’une fois l’évaluation terminée. Une approche neutre et empathique permet d’instaurer un climat de confiance et de faciliter l’acceptation de la prise en charge.
Nous vous proposons ci-dessous des phrases qui pourraient être utilisées avec les parents (certaines phrases sont traduites et adaptées du Consensus Guidelines for Management of Suspected Non-Accidental Trauma (NAT)-UCSF Pediatrics(31)
- «La [décrire lésion] présentée par votre bébé est inhabituelle à son âge et nécessite des investigations supplémentaires.»
- «Les lésions que nous constatons peuvent être compatibles avec un traumatisme, mais nous devons également exclure toute maladie sous-jacente pouvant expliquer ces lésions avant de conclure.»
- «Je suis inquiet/inquiète que quelqu’un ait blessé votre enfant. Nous devons [l’hospitaliser, faire tel examen, etc.] afin d’approfondir notre investigation.»
- «Compte tenu de la lésion de votre enfant, il court un risque élevé d’autres lésions qui pourraient ne pas être visibles, c’est pourquoi nous devons faire des examens complémentaires pour nous assurer qu’il n’est pas blessé ailleurs.»
- «Mon rôle n’est pas de déterminer la responsabilité ou la culpabilité, mais seulement d’évaluer la/les lésion(s) de votre enfant, cette évaluation se fait à l’hôpital.»
En cas de signalement si suspicion ou diagnostic de TNA retenu suite au bilan :
- «Je suis tenu·e par la loi de signaler (type de lésion, à rapporter à l’âge de l’enfant).»
- «Au vu de cette lésion, votre enfant pourrait être en danger dans son développement, et une évaluation globale de ses besoins et de sa sécurité est nécessaire. Cela n’est pas le rôle du médecin mais des services de protection de l’enfance ; c’est pourquoi la loi nous demande de signaler.»
- «Je ne suis pas la personne qui décide si votre enfant pourra rentrer chez vous ou non ; c’est le rôle des services de protection de l’enfance. Mon rôle est de leur fournir des informations médicales précises et de prendre soin de votre enfant.»
Cas clinique suite
Le pédiatre de Gabriel explique aux parents que Gabriel présente une ecchymose, lésion qui est inhabituelle à son âge. Il explique que les manipulations normales de la vie quotidienne, y compris la mise dans un porte-bébé, ne provoquent pas d’ecchymose chez un enfant en bonne santé. Il est donc nécessaire de faire un bilan pour exclure une maladie sous-jacente et pour rechercher d’autres lésions traumatiques, qui peuvent ne pas être visibles à l’examen de Gabriel, en particulier de l’os et du cerveau. Ce bilan se fait pendant une hospitalisation qui dure en général quelques jours et consiste en une prise de sang, des radiographies du squelette à deux reprises, une imagerie du cerveau et de la moëlle épinière et un fond d’œil. Il demande aux parents d’amener Gabriel à l’hôpital et prévient le médecin de garde aux urgences de son arrivée. S’il n’avait pas su quoi faire, il aurait pu demander un avis au groupe régional de protection de l’enfance.
Conclusions
En conclusion, il a été montré que la mise en place de protocoles cliniques a réduit les disparités dans l’évaluation des cas de maltraitance(2), et une mise à jour des recommandations suisses(32) pourrait permettre d’harmoniser les pratiques, d’améliorer le dépistage des enfants à risque, d’assurer une prise en charge plus systématique, de mieux détecter des lésions occultes et de prévenir des lésions plus graves. Cet article pourrait servir de base pour la révision des recommandations suisses actuelles pour la prise en charge des lésions suspectes de TNA.
Recommandations
- Le dépistage précoce de lésion sentinelle peut permettre de prévenir des violences ultérieures potentiellement graves, voire mortelles.
- En cas de lésion suspecte de TNA, il est primordial d’adopter une démarche diagnostique rigoureuse incluant un bilan adapté.
- Une évaluation systématique permet d’améliorer le dépistage et d’éviter des biais
- La communication doit être transparente, claire et adaptée avec les parents.
- Ne pas rester seul·e: s’entourer d’un avis pluridisciplinaire et d’une équipe spécialisée en protection de l’enfant, comme le CAN Team.
Annexe 1 : Evaluation et prise en charge des TNA : recommandations du CAN Team au CHUV
L’évaluation initiale d’un enfant présentant une lésion suspecte de TNA repose sur plusieurs étapes essentielles (Fig 1, tableau 1). Une analyse des capacités de développement de l’enfant avec le mécanisme rapporté ou la lésion constatée est essentielle. L’évaluation est pluridisciplinaire et implique des pédiatres spécialisés en protection de l’enfant (CAN Team), orthopédistes pédiatres ainsi que neuroradiologues et radiologues pédiatres. L’orientation vers d’autres spécialités pédiatriques est guidée par la présentation clinique et la suspicion d’une cause médicale sous-jacente. Avec l’accord des parents, la communication avec le ou la pédiatre traitant·e permet de compléter l’anamnèse, d’identifier d’éventuels signaux d’alerte antérieurs et d’organiser le suivi.
Le bilan radiologique est basé sur les recommandations du Royal College of Radiologists(28), qui ont été adoptées par la Société Européenne de Radiologie Pédiatrique(33,34). Ces recommandations proposent une imagerie cérébrale (CT scan avec reconstruction 3D) chez tous les nourissons de moins de 12 mois et un bilan squelettique (BS) chez tout enfant de moins de 24 mois chez qui un TNA est suspecté. En raison de la disponibilité rapide en 24h-72h d’appareils d’IRM perfectionnés et d’une possibilité de sédation au sein de notre institution, nous effectuons une IRM cérébro-spinale en première intention chez un nourrisson ne présentant pas de symptômes neurologiques ou de signes externes de traumatisme crânien, afin de limiter l’irradiation(2). Le BS initial, réalisé idéalement dans les 24h, est suivi d’une deuxième série de clichés (BS de suivi) après 11-14 jours (maximum 28 jours). Le BS de suivi augmente le taux de détection des fractures jusqu’à 28% en cas de BS initial normal(23). En effet, la réaction périostée apparaissant en phase de guérison peut permettre de mieux détecter une fracture discrète des côtes ou des os longs(23).
Le fond d’œil est effectué en urgence par un·e ophtalmologue, s’il y a une indication à une imagerie cérébrale, certaines hémorragies intra-rétiniennes pouvant disparaître en moins de 24h(5). Le bilan biologique est effectué en fonction des lésions trouvées, mais inclut toujours un dépistage pour des lésions abdominales jusqu’à 5 ans(35). En cas d’ecchymose inexpliquée ou d’hémorragie intra-crânienne un bilan d’hémostase est indiqué chez le nourrisson et le jeune enfant(7,36), et un bilan phosphocalcique est effectué en cas de fractures inexpliquées(12). Des bilans spécifiques, comme le dosage du cuivre ou de la vitamine C, ou des avis spécialisés sont effectués au cas par cas(7).
L’investigation de la fratrie fait l’objet d’un consensus international(37). Les enfants contacts, définis comme les frères et sœurs asymptomatiques, les enfants cohabitants ou ceux sous la même garde qu’un enfant victime de TNA (cas index), devraient faire l’objet d’un examen clinique approfondi(37). Un BS est indiqué pour les nourrissons de moins de 24 mois, ainsi qu’une IRM cérébrale pour les enfants de moins de 12 mois(37). En l’absence de symptômes, aucune imagerie systématique n’est requise pour les enfants de plus de 24 mois(37). Un suivi par bilan osseux complémentaire est nécessaire en cas d’anomalie ou de doute(37). Tout enfant contact présentant des lésions suspectes de TNA devrait être investigué comme un cas index(37).
Suite de la prise en charge, enquête sociale et démarche de protection
Après le bilan et l’évaluation multidisciplinaires, si un TNA est retenu ou reste fortement suspecté chez un nourrisson, un signalement par le CAN Team à l’autorité de protection de l’enfant est discuté, conformément à la loi vaudoise sur la protection des mineurs (LProMin), afin d’évaluer les besoins et la sécurité de l’enfant sur son lieu de vie. Lors de TNA ayant mis gravement en danger l’enfant, comme un TCNA, une dénonciation pénale(38) est effectuée en parallèle à un signalement, après avoir été levé du secret médical par l’autorité supérieure (Conseil de Santé). Ces démarches sont expliquées aux parents par le CAN Team lors de l’annonce des résultats des différents bilans. En cas de dénonciation pénale, une coordination est faite au préalable avec la police, afin qu’une audition puisse avoir lieu immédiatement après l’annonce(38).
Annexe 2 : Bref rappel de quelques lésions suspectes de TNA
Signes d’alerte anamnestique généraux : pas d’anamnèse de traumatisme et lésion significative. Mécanisme qui ne correspond pas aux capacités développementales ou à la lésion. Anamnèse variable dans le temps ou entre les parents(2).
Ecchymose(1, 39-42): Chez les enfants mobiles, les ecchymoses accidentelles sont fréquentes et se localisent principalement sur les proéminences osseuses (tibias, genoux, front, nez, menton). Les ecchymoses chez l’enfant qui ne se déplace pas ou les ecchymoses anormalement larges, multiples, à motif ou regroupées ainsi que les ecchymoses dans les parties protégées du corps sont suspectes d’avoir été infligées. Pierce et al. ont validé une règle de décision clinique “TEN-4-FACESp” pour dépister les ecchymoses suspectes d’avoir été infligées chez les enfants de moins de 4 ans(41). Il s’agit d’un outil de dépistage, et il ne peut pas être utilisé comme outil diagnostique. Un bilan d’hémostase est indiqué chez le nourrisson et le jeune enfant, à moins que la lésion puisse clairement être reliée à un événement traumatique(40).
Fracture(6, 12, 43, 44) : Les fractures accidentelles sont rares chez les enfants de moins de 18 mois(44). La présence de fractures multiples, d’âges différents ou non diagnostiquées auparavant est fortement évocatrice d’un TNA(44). Certaines fractures sont hautement spécifiques d’un TNA, cependant une fracture secondaire à un TNA peut être de n’importe quelle forme et toucher n’importe quel os(2). Les maladies osseuses prédisposant aux fractures sont peu fréquentes et doivent être envisagées avec prudence, particulièrement chez le nourrisson non mobile(44).
Traumatisme crânien non accidentel (TCNA) : Le TCNA est la principale cause de mortalité et de morbidité liée à un TNA chez les enfants de moins de 2 ans(10). Dans une étude de suivi suisse (2002-2007), l’incidence était de 14/100 000, mais elle est estimée à 35/100 000 au cours de la première année de vie(10). Un pic d’incidence est observé autour de 2-4 mois, avec un second pic à 8 mois dans certaines études(5). Les symptômes sont souvent peu spécifiques (vomissements, irritabilité, léthargie), ce qui complique le diagnostic(5) et peut mener à des TCNA répétés(10). Sur cette base le concept de lésions sentinelles s’est élargi au-delà des lésions visibles pour inclure d’autres groupes de symptômes à haut risque(16). Une ecchymose suspecte peut être le seul signe d’un TCNA dans 27 % des cas(5).
Lésion abdominale : Les lésions abdominales sont rares (2 à 3 % des cas de TNA), mais peuvent passer inaperçues et constituent la deuxième cause de décès due à une maltraitance physique après le TCNA(35). Leur dépistage systématique est recommandé chez le nourrisson et le jeune enfant en cas de lésion suspecte de TNA(45).
Brûlure : Les brûlures non accidentelles par ébouillantement touchent souvent les membres inférieurs, surtout les pieds, généralement lors dans un contexte de bain. Elles peuvent être unilatérales ou bilatérales, et une localisation postérieure (fesses, dos, périnée) est fortement évocatrice de TNA. Des signes comme la symétrie des lésions, des bords nets, la préservation des plis cutanés et un aspect en gants ou chaussettes sont caractéristiques(46). Les brûlures par contact non accidentelles reproduisent parfois la forme de l’objet causant la brûlure (cigarette, appareil ménager) et peuvent se présenter comme des lésions multiples, profondes, bien délimitées, sur des zones habituellement protégées(46).
Enfin il importe de se rappeler qu’une pathologie médicale et un TNA peuvent coexister et qu’une évaluation pluridisciplinaire est essentielle.
Abbréviations : TNA= traumatisme non accidentel (c.a.d. maltraitance physique), TCNA = traumatisme crânien non accidentel, AHT= abusive head trauma, LNA = lésion non accidentelle, BS = bilan squelettique, IRM = Imagerie par Résonance Magnétique, CT = Computed Tomography = tomodensitométrie, CAN = Child Abuse & Neglect
Remerciements : Les auteures remercient la Dre S. Depallens pour sa relecture attentive, les Dres R. Idan, M. Koob et J. Villoslada pour leurs retours, les Drs M. Rizzi et R. Renella pour leurs recommandations pour le bilan hématologique, les Dres L. Coulon et C. Salomon et le Dr A. Rybak pour leurs avis sur la Figure 1 ainsi que la Dre D. Harms pour sa relecture de la version allemande.
Références
- Wallace F, Collins JA, Talawila Da Camara N, Kemp AM, Prosser I, Mullen S. Fifteen-minute consultation: Bruising in the premobile child. Arch Dis Child Educ Pract Ed. 2023;108(2):80-5.
- Bennett CE, Christian CW. Clinical evaluation and management of children with suspected physical abuse. Pediatr Radiol. 2021;51(6):853-60.
- Wolford JE, Berger RP, Eichman AL, Lindberg DM. Injuries Suggestive of Physical Abuse in Young Children With Subconjunctival Hemorrhages. Pediatr Emerg Care. 2022;38(2):e468-e71.
- Haute Autorité de Santé (HAS). Syndrome du bébé secoué ou traumatisme crânien non accidentel par secouement : Actualisation des recommandations de la commission d’audition de 2011. Saint-Denis La Plaine Cedex, France: Haute Autorité de Santé (HAS),; 2017.
- Narang SK, Haney S, Duhaime AC, Martin J, Binenbaum G, de Alba Campomanes AG, et al. Abusive Head Trauma in Infants and Children: Technical Report. Pediatrics. 2025;155(3).
- Flaherty EG, Perez-Rossello JM, Levine MA, Hennrikus WL, and the American Academy Of Pediatrics Committee On Child Abuse Neglect, Section On Radiology, et al. Evaluating Children With Fractures for Child Physical Abuse. Pediatrics. 2014;133(2):e477-e89.
- Christian CW, States LJ. Medical Mimics of Child Abuse. American Journal of Roentgenology. 2017;208(5):982-90.
- Jenny C, Hymel KP, Ritzen A, Reinert SE, Hay TC. Analysis of missed cases of abusive head trauma. Jama. 1999;281(7):621-6.
- Letson MM, Cooper JN, Deans KJ, Scribano PV, Makoroff KL, Feldman KW, et al. Prior opportunities to identify abuse in children with abusive head trauma. Child Abuse & Neglect. 2016;60:36-45.
- Depallens S, Favrod C, Maeder P, San Millan D, Cheseaux JJ. Early Diagnosis of Abusive Head Trauma to Avoid Repetitive Shaking Events. Glob Pediatr Health. 2022;9:2333794×211067037.
- Ravichandiran N, Schuh S, Bejuk M, Al-Harthy N, Shouldice M, Au H, et al. Delayed identification of pediatric abuse-related fractures. Pediatrics. 2010;125(1):60-6.
- Haney S, Scherl S, DiMeglio L, Perez-Rossello J, Servaes S, Merchant N. Evaluating Young Children With Fractures for Child Abuse: Clinical Report. Pediatrics. 2025;155(2).
- Sugar NF, Taylor JA, Feldman KW. Bruises in infants and toddlers: those who don’t cruise rarely bruise. Puget Sound Pediatric Research Network. Arch Pediatr Adolesc Med. 1999;153(4):399-403.
- Ward MGK, Ornstein A, Niec A, Murray CL. L’évaluation médicale des ecchymoses dans les cas de maltraitance présumée d’enfants : une perspective clinique Ottawa, Canada: Société canadienne de pédiatrie, Section de la prévention de la maltraitance d’enfants et d’adolescents; 2023 [updated March 24, 2016. Abrufbar unter: https://cps.ca/fr/documents/position/evaluation-medicale-des-ecchymoses.
- Low-Décarie C, Béliveau S, Archambault E. Reconnaître la possibilité de maltraitance chez le très jeune enfant: Identification et prise en charge des blessures, incluant les lésions sentinelles, chez l’enfant de 9 mois et moins. Montréal, Canada: Centre hospitalier universitaire Sainte-Justine; 2022.
- Berger RP, Lindberg DM. Early Recognition of Physical Abuse: Bridging the Gap between Knowledge and Practice. J Pediatr. 2019;204:16-23.
- Petska HW, Sheets LK. Sentinel Injuries: Subtle Findings of Physical Abuse. Pediatric Clinics of North America. 2014;61(5):923-35.
- Oral R, Yagmur F, Nashelsky M, Turkmen M, Kirby P. Fatal abusive head trauma cases: consequence of medical staff missing milder forms of physical abuse. Pediatr Emerg Care. 2008;24(12):816-21.
- Barrett R, Ornstein A, Hanes L. Minor injuries… major implications: Watching out for sentinel injuries. Paediatr Child Health. 2016;21(1):29-30.
- Sheets LK, Leach ME, Koszewski IJ, Lessmeier AM, Nugent M, Simpson P. Sentinel injuries in infants evaluated for child physical abuse. Pediatrics. 2013;131(4):701-7.
- Thackeray J, Minneci PC, Cooper JN, Groner JI, Deans KJ. Predictors of increasing injury severity across suspected recurrent episodes of non-accidental trauma: a retrospective cohort study. BMC Pediatr. 2016;16:8.
- Harper NS, Feldman KW, Sugar NF, Anderst JD, Lindberg DM. Additional injuries in young infants with concern for abuse and apparently isolated bruises. J Pediatr. 2014;165(2):383-8.e1.
- Loos MHJ, Ahmed T, Bakx R, van Rijn RR. Prevalence and distribution of occult fractures on skeletal surveys in children with suspected non-accidental trauma imaged or reviewed in a tertiary Dutch hospital. Pediatr Surg Int. 2020;36(9):1009-17.
- Eismann EA, Shapiro RA, Thackeray J, Makoroff K, Bressler CJ, Kim GJ, et al. Providers’ Ability to Identify Sentinel Injuries Concerning for Physical Abuse in Infants. Pediatr Emerg Care. 2021;37(5):e230-e5.
- Eismann EA, Shapiro RA, Makoroff KL, Theuerling J, Stephenson N, Duma EM, et al. Identifying Predictors of Physical Abuse Evaluation of Injured Infants: Opportunities to Improve Recognition. Pediatr Emerg Care. 2021;37(12):e1503-e9.
- Sait S, Havariyoun G, Newman H, Das S, Haque S. Effective radiation dose of skeletal surveys performed for suspected physical abuse. Pediatr Radiol. 2023;53(1):69-77.
- Riney LC, Frey TM, Fain ET, Duma EM, Bennett BL, Murtagh Kurowski E. Standardizing the Evaluation of Nonaccidental Trauma in a Large Pediatric Emergency Department. Pediatrics. 2018;141(1).
- The Royal College of Radiologists and The Society and College of Radiographers. The radiological investigation of suspected physical abuse in children. The Royal College of Radiologists; 2018 November 2018. Report No.: Revised first edition.
- Derinkuyu BE, Caré MM, Makoroff KL, Choi JJ. Abusive spinal injury: imaging and updates. Pediatric Radiology. 2024;54(11):1797-808.
- Blangis F, Allali S, Cohen JF, Vabres N, Adamsbaum C, Rey-Salmon C, et al. Variations in Guidelines for Diagnosis of Child Physical Abuse in High-Income Countries: A Systematic Review. JAMA Netw Open. 2021;4(11):e2129068.
- UCSF Northern California Pediatric Hospital Medicine Consortium. Consensus Guidelines for Management of Suspected Non-Accidental Trauma (NAT) 2022 [Abrufbar unter: https://medconnection.ucsfbenioffchildrens.org/nat-guidelines.
- Groupe de travail « Protection de l‘enfant des hôpitaux pédiatriques suisses ». Recommandations pour les activités liées à la protection de l’enfant dans les hôpitaux pédiatriques. 2017.
- Offiah AC, Adamsbaum C, van Rijn RR. ESPR adopts British guidelines for imaging in suspected non-accidental injury as the European standard. Pediatric Radiology. 2014;44(11):1338-.
- Colleran GC, Fossmark M, Rosendahl K, Argyropoulou M, Mankad K, Offiah AC. ESR Essentials: imaging of suspected child abuse—practice recommendations by the European Society of Paediatric Radiology. European Radiology. 2024.
- Henry MK, Bennett CE, Wood JN, Servaes S. Evaluation of the abdomen in the setting of suspected child abuse. Pediatr Radiol. 2021;51(6):1044-50.
- Anderson JAM, Thomas AE. Investigating easy bruising in a child. BMJ. 2010;341:c4565.
- Mankad K, Sidpra J, Mirsky DM, Oates AJ, Colleran GC, Lucato LT, et al. International Consensus Statement on the Radiological Screening of Contact Children in the Context of Suspected Child Physical Abuse. JAMA Pediatr. 2023;177(5):526-33.
- Held S, Cheseaux J-J, Tolsa J-F, Depallens S. Prosecuting cases of abusive head trauma in Switzerland: a descriptive study of the impact of medical documentation and delay of reporting on judicial outcome. International Journal of Legal Medicine. 2024;138(4):1645-51.
- Raut A, Pierce MC, Kaczor K, Lorenz D, Bertocci G, Bertocci K, et al. Single Bruise Characteristics Associated With Abusive vs Accidental Injury. Pediatrics. 2025.
- Kemp AM, Maguire SA, Nuttall DE, Collins P, Dunstan FD, Farewell D. Can TEN4 distinguish bruises from abuse, inherited bleeding disorders or accidents? Arch Dis Child. 2021;106(8):774-9.
- Pierce MC, Kaczor K, Lorenz DJ, Bertocci G, Fingarson AK, Makoroff K, et al. Validation of a Clinical Decision Rule to Predict Abuse in Young Children Based on Bruising Characteristics. JAMA Network Open. 2021;4(4):e215832-e.
- Anderst JD, Carpenter SL, Abshire TC, the Section On Hematology Oncology, Committee On Child Abuse Neglect, Anderst JD, et al. Evaluation for Bleeding Disorders in Suspected Child Abuse. Pediatrics. 2013;131(4):e1314-e22.
- Wood JN, Fakeye O, Feudtner C, Mondestin V, Localio R, Rubin DM. Development of guidelines for skeletal survey in young children with fractures. Pediatrics. 2014;134(1):45-53.
- Chauvin-Kimoff L, Allard-Dansereau C, Colbourne M. The medical assessment of fractures in suspected child maltreatment: Infants and young children with skeletal injury. Paediatr Child Health. 2018;23(2):156-60.
- Lee JY, Coombs C, Clarke J, Berger RP. Aspartate aminotransferase and alanine aminotransferase elevation in suspected physical abuse: Can the threshold to obtain an abdominal computed tomography be raised? Journal of Trauma and Acute Care Surgery. 2024;97(2).
- Royal College of Paediatrics and Child Health (RCPCH). Child Protection Evidence – Systematic review on Burns. London, UK; 2022.
Informations complémentaires
Auteur·e·s
-
Dr med. Francesca HoeggerUnité de Protection hospitalière de l'enfant - CAN Team, Service de pédiatrie, Département Femme Mère Enfant, CHUV, Lausanne
-
Dr med. Paola AssandroUrgences pédiatriques et Consultation Migration Pédiatrique, Service de pédiatrie, Département Femme Mère Enfant, CHUV, Lausanne
-
Dr Vania SandozUnité de Protection hospitalière de l'enfant - CAN Team, Service de pédiatrie, Département Femme Mère Enfant, CHUV, Lausanne
