Früherkennung und Prävention von Umwelt- und Klimarisiken in der Pädiatrie: Wege für die Praxis
Kurzfassung
Umweltbedrohungen, insbesondere solche, die mit dem Klimawandel zusammenhängen, wirken sich vor allem während der Schwangerschaft und den ersten Lebensjahren negativ auf die Gesundheit und Entwicklung des Kindes aus. Kinderärzt:innen spielen eine entscheidende Rolle bei der Abklärung und Expositionsprävention. Dieser Artikel untersucht die aktuellen Empfehlungen zur Früherkennung und Prävention von Umweltrisiken, gibt Beispiele zur Beratung von Familien und liefert Kinderärzt:innen entsprechende Ressourcen.
Umweltrisiken in der Pädiatrie
Die Disziplin der Umweltpädiatrie gibt es seit der zweiten Hälfte des 20. Jahrhunderts. Sie befasst sich damit, wie sich die Exposition gegenüber Umweltfaktoren auf die Gesundheit von Föten, Säuglingen, Kindern und Jugendlichen während ihrer gesamten Entwicklung auswirkt. Sie berücksichtigt auch die besondere Vulnerabilität von Kindern gegenüber Umweltgefahren, denn sie sind nicht einfach «kleine Erwachsene», vor allem im Hinblick auf ihren noch unreifen Stoffwechsel, die proportional zum Körpergewicht höhere Aufnahme von Wasser und Luft und die schnelle Entwicklung ihrer Organe(1). Laut WHO könnten bis zu 26 % der Todesfälle von Kindern unter fünf Jahren durch die Beseitigung von Umweltgefahren vermieden werden(2).
Unter Umweltrisiken verstehen wir: passive Exposition aufgrund der Umweltqualität und des Lebensumfeldes (z. B. Umweltverschmutzung), individuelles Verhalten (z. B. Ernährung, Bewegungsmangel) sowie menschliche Aktivitäten und daraus resultierende anthropogene Veränderungen (v. a. Klimawandel). Abbildung 1 zeigt Beispiele für die wichtigsten Umweltrisiken in der Schweiz. Umweltrisiken wirken sich überproportional auf Kinder aus sozial benachteiligten Gruppen aus und verstärken bestehende Ungleichheiten. Die gesundheitlichen Auswirkungen dieser Risiken können hier nicht im Einzelnen ausgeführt werden, doch aus der Referenzliteratur lassen sich viele Antworten ableiten(3-6).
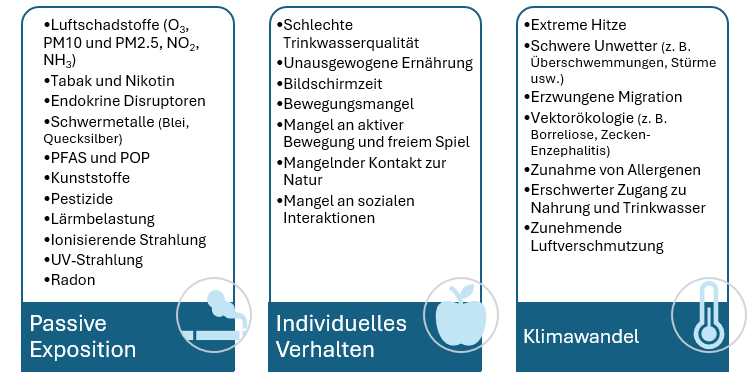
*PFAS: per- und polyfluorierte Alkylverbindungen (per- and polyfluoroalkyl substances); POP: persistente organische Schadstoffe (persistant organic pollutants)
Gesundheits-, Entwicklungs- und Umweltprävention.
Die Idee der positiven Wechselwirkung
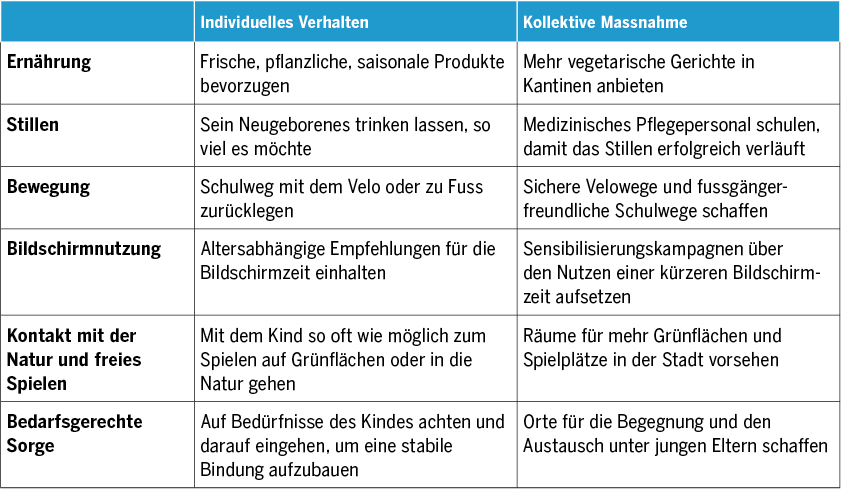
Angesichts dieser Aufzählungen kann die Umwelt wie ein Ort voller Risiken und Gefahren erscheinen. Doch die Umwelt ist vor allem eine Ressource, die günstige Bedingungen für das Leben, die Gesundheit und das Wohlergehen schafft(7), und ihre Erhaltung wiederum wirkt sich positiv auf die Gesundheit der Bevölkerung aus. So haben viele individuelle und kollektive Verhaltensweisen einen positiven Einfluss auf die Gesundheit wie auch die Umwelt – es besteht ein gegenseitiger Nutzen. Beispiele dafür finden sich in Tabelle 1. Sie können während der pädiatrischen Konsultation als gezielte Präventionsmassnahmen herangezogen werden.
Welche Rolle spielen Kinderärzt:innen?
Klimawandel und Umweltkatastrophen sind inzwischen immer häufigere Themen in den Nachrichten. Dieser mit Ängsten besetzte Kontext kann dazu führen, dass Eltern Rat bei ihrem Arzt oder ihrer Ärztin suchen(8). In der Tat ist die Pädiatrie eine der Berufsgruppen, der die Bevölkerung als Informationsquelle am meisten Vertrauen entgegenbringt(9). Darüber hinaus leisten Kinderärzt:innen eine enge Überwachung der Kinder, und das meist noch vor deren Einschulung, was ein breit angelegtes Screening ermöglicht.
Insofern war die American Academy of Pediatrics (AAP) auch die erste medizinische Organisation, die eine Roadmap(5) über die Rolle von Kinderärzt:innen beim Thema Klimawandel erstellt hat. Die aktuelle Version von 2024 empfiehlt Kinderärzt:innen fünf Handlungsachsen, die in Abbildung 2 dargestellt sind. Der zweite Pfeiler sieht vor, Empfehlungen zum Klimawandel in die Konsultation zu integrieren, ähnlich wie es mit den sozialen Determinanten der Gesundheit geschieht. Auf diese Weise bietet jeder Routinebesuch in der Kinderarztpraxis die Chance, Kinder zu identifizieren, die schädlichen Faktoren ausgesetzt sein könnten, Familien zum Schutz der Gesundheit ihres Kindes zu ermutigen und gesunde Verhaltensweisen zu propagieren. Auch die WHO empfiehlt in ihren jüngsten Leitlinien zu Vorsorgeuntersuchungen bei Kindern(10) ein Screening auf Umweltgefahren für die einzelnen Altersgruppen, vor allem in Bezug auf aktives und passives Rauchen, Exposition gegenüber Klimaschwankungen, verschmutzte Raum- und Aussenluft sowie Wasserqualität und Hygiene.

Wenn man der Literatur glauben darf, ist man aktuell in Sachen Umweltprävention noch weit von diesen Empfehlungen entfernt. Artikel darüber, wie Kinderärzt:innen in der Praxis mit Umweltgefahren umgehen sollen, gibt es bislang nur wenige, doch mehrere narrative Übersichtsarbeiten und Fallstudien zeigen, dass die Evaluation von Umweltrisiken (abgesehen vom Passivrauchen) nur selten Teil der aktuellen klinischen Praxis ist(11). Eine Querschnittsstudie in zwei US-Kliniken zeigte, dass insbesondere die gesundheitlichen Auswirkungen des Klimawandels nur in 4 % der Konsultationen thematisiert wurde(12).
Die Checklisten der Schweizerischen Gesellschaft für Pädiatrie (Ausgabe 2011) enthalten nur wenige Punkte über Umweltprävention, doch in folgenden vier Bereichen lassen sich für verschiedene Altersstufen Rückschlüsse auf Umweltrisiken ziehen:
- Ernährung und Stillen
- Medien
- Rauchfreie Umgebung
- Prävention häuslicher Unfälle
Welche Faktoren verhindern, dass die Umweltprävention in der Kindermedizin mehr Raum erhält? Mehrere Studien(11,13-14) zeigen, dass Kinderärzt:innen die Umweltgesundheit in der klinischen Praxis zwar oft für wichtig halten, sich jedoch im Umgang mit der Problematik unsicher oder nicht ausreichend kompetent fühlen.
Als Hauptschwierigkeiten werden genannt:
- Zeitmangel wegen bereits hoher Themendichte der Konsultationen
- Ressourcenmangel (Material und Personal)
- Schwierigkeiten bei der Abrechnung von Präventionsmassnahmen
- Mangel an klinischen Empfehlungen
- Unzureichende Ausbildung
- Sorge vor feindseligen Reaktionen bestimmter Patient:innen
Im Hinblick auf den letzten Punkt hat eine US-Fallstudie(15) ergeben, dass Ratschläge von medizinischen Grundversorger:innen zum Thema Klimawandel in der Regel von den Eltern gut akzeptiert werden und eine wirksame Strategie für schnellere Verhaltensänderungen darstellen.
Was soll in der klinischen Praxis empfohlen werden?
Zunächst ist wichtig, Kinderärzt:innen praktische Mittel zur Verfügung zu stellen, die ihnen bei der Umweltanamnese, der Früherkennung von Risiken und der Sensibilisierung für die positive Wechselwirkung zwischen Gesundheit und Umwelt helfen.
Für die Anamnese der Umweltfaktoren können folgende zwei Ressourcen von Nutzen sein:
- Die Green Page der WHO (2017)(16) enthält eine Reihe einfacher Fragen, anhand derer medizinische Fachpersonen Umweltrisiken und Anfälligkeiten von Kindern identifizieren können. Sie sollte von jeder Familie ausgefüllt und regelmässig aktualisiert werden.
- Der Fragebogen der National Environmental Education Foundation(17) zur Umweltanamnese von 0 bis 18 Jahren berücksichtigt die häufigsten Umweltbelastungen.
Tabelle 2 zeigt anhand der genannten Quellen einige Beispiele für Screenings, die in der Klinik eingeführt werden sollten. Auf einer Skala von 1 bis 3 wäre zu quantifizieren, ob ein Risiko nicht vorhanden, möglich oder vorhanden ist.

Die Art, wie diese Themen kommuniziert werden, ist ebenfalls wichtig. Sie soll eine positive Wirkung auf die Familien haben, jedoch das Schüren von Ängsten oder Schuldzuweisungen vermeiden. Folgende Massnahmen haben sich für eine bessere Kommunikation über Umweltprobleme als erfolgreich erwiesen(6,9,18):
- Die Botschaft vor dem Gespräch vorbereiten und wenn möglich im Voraus testen.
- Einfache Botschaften in verständlicher Sprache formulieren und oft wiederholen.
- Sich auf ein bis zwei gezielte, prioritäre Empfehlungen beschränken und an den lokalen und familiären Kontext anpassen.
- Die Botschaft auf positive Art vermitteln und die kurzfristig erwarteten Vorteile für die Gesundheit hervorheben.
- Emotionen, Vergleiche und visuelle Darstellungen verwenden, damit die Umweltrisiken leichter vorstellbar sind.
- Identifizieren, was einem gesunden Verhalten im Weg steht, und alternative Handlungen vorschlagen.
Die Vorsorgeuntersuchungs-Checklisten der SGP werden aktuell auf der Grundlage dieser Empfehlungen überarbeitet. Das Ziel ist, darin für jede Altersgruppe eine kurze, gezielte Empfehlung über die altersrelevanten Umweltrisiken aufzunehmen. Die Empfehlung soll dann vom Kinderarzt oder der Kinderärztin an die Risikofaktoren des:der Patient:in, die Anliegen und Bedürfnisse der Familie, den geografischen Kontext und die Jahreszeit angepasst werden. Die Empfehlungen wurden nach Sichtung der Literatur (siehe Ressourcen im nächsten Abschnitt) zusammengestellt und nach folgenden Kriterien ausgewählt:
- Häufigkeit einer Exposition in der Schweiz
- Gefahrengrad einer kurz- und langfristigen Exposition
- Erwartete gesundheitliche Vorteile der Massnahme, sofort und längerfristig
- Erwarteter Nutzen der Massnahme für die Umwelt (z. B. CO2-Emissionen, Abfallvermeidung usw.)
- Erwartete Kosten bzw. Einsparungen durch die Massnahme
- Einfache Integration der Empfehlung in die pädiatrische Konsultation
Im Folgenden sind Beispiele für präventive Empfehlungen aufgeführt. Sie können durch einen kurzen Satz eingeleitet werden, zum Beispiel: «Als Kinderarzt/Kinderärztin ist es unter anderem meine Aufgabe, sicherzustellen, dass das Kind in einer gesunden Umwelt lebt. Heute möchte ich gerne folgendes Thema ansprechen …»
Beispiel für ein Kind im Vorschulalter: Hitzschlagprävention
Während der Hitzetage sollte man zwischen 12 und 16 Uhr die Sonne meiden und die Intensität und Dauer der körperlichen Anstrengung einschränken. Schliessen Sie tagsüber die Storen in Ihrer Wohnung und lüften Sie morgens, abends und in der Nacht. Das Kind sollte ausreichend trinken und leichte Mahlzeiten essen.
Beispiel für ein Schulkind: Förderung des Kontakts zur Natur
Ich empfehle Ihnen, Ihrem Kind nach Möglichkeit Zugang zur Natur oder zu Grünflächen anzubieten, wo es frei spielen kann. Wenn Sie die Gelegenheit haben, können Sie auch mit dem Kind zusammen gärtnern.
Beispiel für einen/eine Jugendliche: Lärmbelastungsprävention
Ich empfehle dir, Hintergrundmusik oder zu laute Musik zu vermeiden und in lauten Umgebungen, zum Beispiel bei Konzerten, einen Gehörschutz zu benutzen.
Um bei der Konsultation Zeit zu sparen, können auch andere Formen der Prävention genutzt werden, zum Beispiel Poster oder Broschüren im Wartezimmer, Informationsvideos oder ein Fragebogen, den die Eltern zuvor ausfüllen(16). Im Übrigen sollten sich alle Fachpersonen im frühkindlichen Bereich die Umweltprävention zum Anliegen machen, besonders Geburtshelfer:innen, Säuglingspfleger:innen, Erzieher:innen und Gynäkolog:innen.
Schliesslich müssen klinische Massnahmen auch mit der öffentlichen Gesundheitspolitik innerhalb der Gemeinschaft einhergehen, damit sie ihre maximale Wirkung entfalten. Ein jüngeres Beispiel aus der Schweiz ist die Kampagne «12 mois – 12 actions»(19). Hier finden Gesundheitsfachpersonen und Patient:innen visuelle Hilfsmittel in Form leicht verständlicher Infografiken, die bei Konsultationen zur Vertiefung der Themen Gesundheit und Umwelt eingesetzt werden können.
Verfügbare Ressourcen:
Nachfolgend ein Überblick verschiedener Präventionshilfen, die in der klinischen Praxis genutzt werden können:
- «A pediatrician’s guide to climate change-informed primary care»(20) empfiehlt Kinderärzt:innen verschiedene Präventionsmassnahmen gegen die gesundheitlichen Auswirkungen des Klimawandels, spezifisch für eine Reihe von Risikosituationen (z. B. Asthma, Polymedikation, Prekarität usw.)
- Das E-Toolkit der AAP(21) ist ein Referenzleitfaden für Gesundheitsdienstleister zur Prävention einer Exposition gegenüber Chemikalien. Darin finden sich Präventionsempfehlungen für die Routinekonsultationen der verschiedenen Altersgruppen.
- Die Website Canadian Partnership for Children’s Health and Environment (CPCHE)(22) hat zum Ziel, medizinische Fachpersonen und die Öffentlichkeit für die Umweltgesundheit von Kindern zu sensibilisieren. Dort gibt es auch Checklisten zur Reduzierung von Umweltrisiken in Kinderbetreuungsstätten.
- Die Website 1000 premiers jours(23) von Santé publique France richtet sich an Eltern, die sich über die kritische Zeit der ersten tausend Lebenstage informieren möchten. Sie enthält zahlreiche Empfehlungen zu Themen wie Ernährung, Wohnumgebung und Verschmutzungsquellen sowie zur kindlichen Entwicklung.
- Die New York State Children’s Environmental Health Centers(24) geben Eltern Präventionsempfehlungen zu mehreren Dutzend schädlichen Umwelteinflüssen.
- Der Leitfaden «Perturbateurs endocriniens: de la sensibilisation à l’action»(25), den die Stadt Lausanne erarbeitet hat, unterstützt ein Programm zur Bekämpfung von endokrinen Disruptoren in Kinderbetreuungseinrichtungen und richtet sich auch an Eltern.
- Das Toolkit «Communicating on climate change and health» der WHO enthält zehn praktische Empfehlungen, wie Gesundheitsfachpersonen effektiver über den Klimawandel und die Gesundheit kommunizieren können(26).
Fazit:
Die Auswirkungen von Umweltrisiken und im Speziellen die des Klimawandels auf die Gesundheit und Entwicklung von Kindern sind inzwischen ausreichend belegt. Kinderärzt:innen haben insbesondere im Rahmen der Routineuntersuchungen einen erheblichen Einfluss auf die Erkennung und Prävention schädlicher Umweltauswirkungen. Diese neuen Praktiken, die Hand in Hand mit anderen Gesundheitsfachpersonen und der Gemeinschaft umgesetzt werden müssen, fördern das kindliche Entwicklungspotenzial und tragen zu einer besseren Gesundheit von Familien und künftigen Generationen bei.
Referenzen
- Perera F, Nadeau K. Climate Change, Fossil-Fuel Pollution, and Children’s Health. New England Journal of Medicine. 16 juin 2022;386(24):2303‑14.
- Prüss-Üstün A, Wolf J, Corvalán CF, Bos R, Neira MP. Preventing disease through healthy environments: a global assessment of the burden of disease from environmental risks. World Health Organization; 2016.
- Office fédéral de l’environnement, Office fédéral de la santé publique. Environnement et santé en Suisse. Berne; 2019. Abrufbar unter: https://www.bafu.admin.ch/dam/bafu/de/dokumente/gesundheit/uz-umwelt-zustand/umwelt-und-gesundheit.pdf.download.pdf/UZ-1908-D_UmweltGesundheit.pdf
- Delamare E, Peterschmitt L, D’Acremont V. Changement climatique et développement de l’enfant: des dangers aux opportunités. Rev Med Suisse. 20 nov 2024;896:2200‑2.
- Ahdoot S, Baum CR, Cataletto MB, Hogan P, Wu CB, Bernstein A, et al. Climate Change and Children’s Health: Building a Healthy Future for Every Child. Pediatrics. 20 févr 2024;153(3):e2023065504.
- Galvez MP, Balk SJ. Environmental Risks to Children: Prioritizing Health Messages in Pediatric Practice. Pediatr Rev. juin 2017;38(6):263‑79.
- Senn N, Gaille M, del Río Carral M, Gonzalez Holguera J. Santé et Environnement – Vers une nouvelle approche globale. Médecine et Hygiène. Revue médicale suisse; 2022.
- Garbutt JM, Leege E, Sterkel R, Gentry S, Wallendorf M, Strunk RC. What are parents worried about? Health problems and health concerns for children. Clin Pediatr (Phila). sept 2012;51(9):840‑7.
- World Health Organization. Communicating on climate change and health: Toolkit for health professionals. 2024. Abrufbar unter: https://www.who.int/publications/i/item/9789240090224
- World Health Organization and the United Nations Children’s Fund (UNICEF). Improving the health and wellbeing of children and adolescents: guidance on scheduled child and adolescent well-care visits. Genève: OMS; mars 2024. Abrufbar unter: https://iris.who.int/bitstream/handle/10665/376159/9789240085336-eng.pdf?sequence=1
- Massaquoi LD, Edwards NC. A Scoping Review of Maternal and Child Health Clinicians Attitudes, Beliefs, Practice, Training and Perceived Self-Competence in Environmental Health. Int J Environ Res Public Health. déc 2015;12(12):15769‑81.
- Ragavan MI, Marcil LE, Philipsborn R, Garg A. Parents’ perspectives about discussing climate change during well-child visits. The Journal of Climate Change and Health. 1 oct 2021;4:100048.
- André H, Gonzalez Holguera J, Depoux A, Pasquier J, Haller DM, Rodondi PY, et al. Talking about Climate Change and Environmental Degradation with Patients in Primary Care: A Cross-Sectional Survey on Knowledge, Potential Domains of Action and Points of View of General Practitioners. International Journal of Environmental Research and Public Health. janv 2022;19(8):4901.
- Gauthier SJ. Changing Degrees: Incorporating the Impacts of Climate Change on Health into Pediatric Residency Education and Practice. Yale J Biol Med. 30 juin 2023;96(2):227‑32.
- Lewandowski AA, Sheffield PE, Ahdoot S, Maibach EW. Patients value climate change counseling provided by their pediatrician: The experience in one Wisconsin pediatric clinic. The Journal of Climate Change and Health. 1 oct 2021;4:100053.
- World Health Organization. Children’s environmental health record – Green Page. 2017. Abrufbar unter: https://cdn.who.int/media/docs/default-source/childrens-environmental-health/green-page-en.pdf?sfvrsn=db1ae14c_24&download=true
- The National Environmental Education Foundation. Pediatric Environmental History Form. 2023. Abrufbar unter: https://www.neefusa.org/resource/pediatric-environmental-history-form
- Peters E, Boyd P, Cameron LD, Contractor N, Diefenbach MA, Fleszar-Pavlovic S, et al. Evidence-based recommendations for communicating the impacts of climate change on health. Transl Behav Med. 25 mai 2022;12(4):543‑53.
- Sommer J, Bideau M, Corajod JY. Revue Médicale Suisse. 2025. 12 mois 12 actions. Abrufbar unter: https://www.revmed.ch/12-mois-12-actions
- Philipsborn RP, Cowenhoven J, Bole A, Balk SJ, Bernstein A. A pediatrician’s guide to climate change-informed primary care. Current Problems in Pediatric and Adolescent Health Care. 1 juin 2021;51(6):101027.
- American Academy of Pediatrics. Pediatric Environmental Health Toolkit. 2023. Abrufbar unter: https://peht.ucsf.edu/
- Canadian Partnership for Children’s Health and Environment. Child Care Checklist & Resource Hub. 2023. Abrufbar unter: https://healthyenvironmentforkids.ca/child-care-resource/
- Santé publique France. 1000 premiers jours – Là où tout commence. 2023. Abrufbar unter: https://www.1000-premiers-jours.fr/fr/node
- New York State Children’s Environmental Health Centers. New York State Prescriptions for Prevention. 2024. Abrufbar unter: https://nyscheck.org/rx/
- Ville de Lausanne. Perturbateurs endocriniens, de la sensibilisation à l’action. 2019. Abrufbar unter: https://www.lausanne.ch/portrait/durabilite/developpement-durable/developpement-durable/ville-durable/promotion-sante/projets/perturbateurs-endocriniens.html
- World Health Organisation. Communicating on climate change and health: Toolkit for health professionals [Internet]. 2024. Abrufbar unter: https://www.who.int/publications/i/item/9789240090224
Weitere Informationen
Autor:innen
-
Estelle DelamareMédecin interne en pédiatrie, Hôpitaux Universitaires de Genève
-
Dr med. Russia Ha-Vinh LeuchterMédecin adjointe, Centre du développement et de la croissance, Hôpitaux Universitaires de Genève
