Troubles neurodéveloppementaux : quels liens avec les perturbateurs endocriniens ?
Résumé
Depuis plusieurs années, on observe une augmentation du nombre d’articles dans la littérature grise et scientifique sur le sujet de l’exposition aux perturbateurs endocriniens d’une part, et sur l’incidence des troubles du neurodéveloppement (TND) d’autre part, avec la question du lien entre les deux phénomènes. Parmi les explications possibles de l’augmentation de la prévalence de certains TND, l’exposition aux perturbateurs endocriniens (PE) en période périnatale fait l’objet de recherches pré-cliniques et cliniques, dont certaines amènent des éléments qui suggèrent un lien de causalité entre exposition périnatale aux PE et certains TND. Le principe de précaution doit nous amener à informer et conseiller nos patients sur les moyens de limiter l’exposition à certains PE.
Hausse des troubles neurodéveloppementaux dans la population pédiatrique ?
Les cabinets de pédiatrie et les consultations spécialisées rapportent depuis plusieurs années une explosion de demandes d’évaluation pour des enfants présentant des troubles du comportement ou du développement. Cette observation rejoint des témoignages similaires en milieu scolaire, l’augmentation des demandes de soutien par les services sociaux, ou encore la hausse, en Suisse, des prescriptions de substances psychotropes et notamment psychostimulantes(1). Plusieurs études dans différents pays rapportent une augmentation importante de la prévalence de certains troubles neurodéveloppementaux (TND), en particulier les troubles du spectre de l’autisme (TSA), dont la prévalence est passée de 1/10 000 à 1/100 environ(2, 3–7). En ce qui concerne le trouble de l’hyperactivité avec ou sous sans déficit d’attention (TDAH), les données sont moins claires(6,8,9), alors que la prévalence des troubles du développement intellectuel ou des troubles des apprentissages (les « dys ») semble rester stable.
Plusieurs hypothèses sont évoquées pour expliquer ces constats :
D’une part, à prévalence comparable, les diagnostics pourraient avoir augmenté, principalement en lien avec :
- L’évolution des classifications, définitions et critères : le diagnostic TND repose en effet le plus souvent, depuis 2013, sur les critères cliniques décrits dans la 5ème édition du « Diagnostic and Statistical Manual of Mental Disorders » (DSM-5), qui présentent certaines modifications par rapport à la version précédente (DSM-IV)(10,14). Ainsi, les patient·e·s qui auparavant avaient un diagnostic d’autisme, de syndrome d’Asperger, de trouble envahissant du développement ou de trouble désintégratif de l’enfance, sont regroupés actuellement sous le même diagnostic de « trouble du spectre de l’autisme » ou TSA, avec sous sans retard de langage, et avec ou sans retard de développement.
- Un meilleur dépistage de ces troubles, en lien avec l’amélioration de la formation des professionnel·le·s et l’utilisation d’outils de dépistage standardisés et performants, tel que le questionnaire M-CHAT, « Modified Checklist for Autism in Toddlers »(11), ainsi qu’une sensibilisation accrue des médias, du public, et des familles.
Toutefois, l’élargissement des critères diagnostiques et l’amélioration de leur identification ne suffisent pas à expliquer l’ampleur de l’augmentation des TND et diverses expositions courantes ont été mises en cause. On peut mentionner par exemple le rôle de l’exposition aux écrans, non confirmé, mais qui semble avoir surtout un impact sur le développement du langage(12), ou les situations fréquentes de stress liées à la migration(13).
Dans cet article, nous aborderons plus particulièrement les questions liées à l’exposition aux perturbateurs endocriniens (PE), dont le rôle potentiellement délétère pour le neurodéveloppement est soutenu par un nombre croissant de données(14).
Perturbateurs endocriniens, perturbateurs développementaux ?
Définitions et exemples
Les PE sont définis par l’OMS comme « substances ou un mélanges exogènes altérant les fonctions du système endocrinien et induisant de ce fait des effets nocifs sur la santé d’un organisme intact, de ses descendants ou au niveau de (sous)-populations entières (OMS 2002) » – définition retenue au niveau de la confédération suisse(15).
Les composés regroupés sous l’appellation de PE « avérés ou suspectés » représentent un ensemble de > 900 substances chimiques de différentes classes, parmi lesquelles on trouve notamment :
- Certains pesticides (organochlorés, fongicides, herbicides)
- Des substances per- et poly-fluoroalkylées (PFAS), utilisées dans le fart des skis, les revêtements textiles, les imperméabilisants, les ustensiles de cuisine, etc. Ces molécules, surnommées « polluants éternels », sont omniprésents dans l’environnement.
- Des plastifiants, tels que le bisphénol A ou les phtalates, également ubiquitaires, utilisés dans les jouets, les dispositifs médicaux, les emballages alimentaires, la vaisselle à usage unique, et de manière importante, les pneus. A l’échelle mondiale, de plus de 430 millions de tonnes par an actuellement, la production atteindrait 700 millions de tonnes en 2040 si rien n’est fait. Sur notre planète, on achète chaque minute 1 million de bouteilles en plastique. Plus localement, 100 tonnes de plastique arrivent dans le lac Léman chaque année.
- Des retardateurs de flamme (PBDE)
- Des additifs, stabilisants ou conservateurs, utilisées dans certains cosmétiques et/ou les produits d’entretiens, comme les parabènes, ou le triclosan
- Des polluants de combustion : dioxines, furanes (issus d’incinérateurs, d’activités métallurgiques/sidérurgiques et de l’écobuage)
Impact pour la santé humaine et globale
Certaines de ces molécules sont soupçonnées depuis les années 60 déjà de jouer un rôle dans la santé des êtres vivants, humains ou animaux. Rachel Carson avait alors démontré l’impact du pesticide DDT (Dichlorodiphényltrichloroéthane) sur la survie des insectes, ainsi que sur la composition des coquilles des œufs des aigles, qui avait entraîné une décimation de ces deux populations(16). Depuis, la recherche consacrée à l’impact des PE sur la santé humaine, mais également sur la santé planétaire, a explosé, avec > 2000 publications ces 5 dernières années.
L’exposition aux PE est désormais suspectée d’avoir un impact sur les fonctions endocriniennes, immunologiques et développementales des êtres vivants, oiseaux, poissons(17) ou mammifères – ce qui en fait probablement un problème de santé globale (One health(18)). Ce dernier sujet fait l’objet d’inquiétudes majeures au sein de la communauté scientifique et de la population générale, surtout face à la prise de conscience du caractère « éternel » de certains de ces polluants, retrouvés partout sur la planète, du fond des océans aux sommets des montagnes.
Les « 1000 premiers jours » : une fenêtre critique
Durant la période dite des « 1000 premiers jours », qui s’étend de la conception à l’âge de 2 ans, l’impact de ces PE est particulièrement critique et entre dans le champ d’études du « DOHaD » (« Developmental Origins of Health and Disease ») – conceptualisé à la fin du 20e siècle par David Barker. Cette période précoce est marquée par le développement et la maturation rapide des systèmes immunitaire, endocrinien et reproductif qui sont ainsi particulièrement vulnérables aux effets de facteurs environnementaux tels que les PE. La maturation cérébrale du fœtus et du jeune enfant est sous le contrôle de ces différents systèmes, ce qui explique l’effet potentiellement « neuro-délétère » des PE.
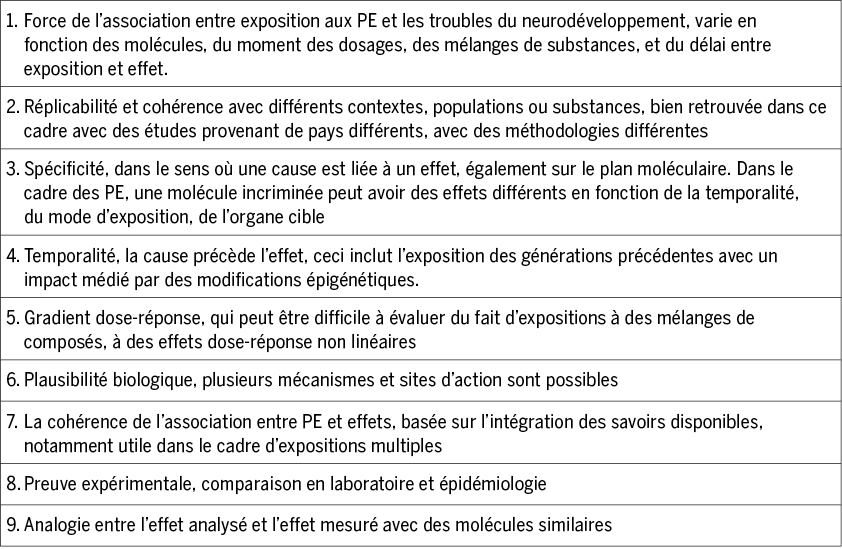
Association versus causalité : les critères de Hill
Néanmoins, il existe des limites dans l’établissement d’un lien causal entre l’exposition précoce à une ou des substances et l’apparition de troubles ou de maladies à plus long terme. Le Dr Bradford Hill, qui a démontré le lien entre exposition au tabac et cancer du poumon, a établi, en 1965, 9 critères de causalité ; ils ont été adaptés en 2014(19), pour tenir compte de l’évolution des connaissances, des techniques d’analyse moléculaire et des méthodologies statistiques. En suivant ce cadre d’analyse, la plausibilité d’une causalité entre exposition précoce aux PE et TND peut être évaluée de la manière suivante :
Perturbateurs endocriniens et neurodéveloppement : que dit la science ?
Récemment, un nombre croissant de publications ont examiné l’effet potentiellement neuro-délétère des plus de 900 molécules suspectes d’être PE dans le cadre de recherches précliniques, cliniques et épidémiologiques dans différents contextes.
Plusieurs revues systématiques de littérature(14,20,21) ont évalué l’association entre exposition périnatale aux PE, surtout les phtalates, et le développement de l’enfant évalué au moyen de tests standardisés. La plupart des études prospectives observent une association entre niveau d’exposition périnatale aux PE et neurodéveloppement évalué au moyen de tests ou questionnaires standardisés, affectant notamment les domaines du langage, de la cognition, du comportement social, de la motricité, ceci jusqu’à l’âge de 7 ans en tout cas. Les données issues de ces études prospectives amènent des éléments de réponse mais ne constituent pas une preuve de causalité.
Sur l’exploration de la causalité, on peut relever notamment les données issues de la cohorte Selma (Swedish Environmental Longitudinal Mother and Child, Asthma and Allergy)(22). Il s’agit d’une cohorte suédoise incluant plus de 1800 femmes recrutées à la 10e semaine de gestation, chez qui les concentrations urinaires de plusieurs molécules suspectes ont été mesurées (différents phtalates, différents PFAS, parabène, triclosan). Les auteur·e·s ont étudié l’effet de du « cocktail » de ces molécules sur des organelles de cellules neurales, et dans un modèle animal. Pour finir, les enfants de ces femmes ont été suivis jusqu’à l’âge de 7 ans, avec des données recueillies dans différents systèmes (développement, fonctions pulmonaires, croissance). Dans ce travail remarquable qui répond ainsi à plusieurs des critères de Hill, l’exposition aux PE durant la grossesse avait un impact dans plusieurs domaines. A l’âge de 2.5 ans, l’exposition aux phtalates augmentait de 25-40% le risque de retard de langage (nombre de mots < 50)(23) A l’âge de 7 ans, les troubles du comportement ont été évalués au moyen du questionnaire « Points forts-Points faibles », et l’exposition aux phtalates était associée à plus de troubles du comportement chez les filles(24). A l’âge de 7 ans également, les taux de bisphénol étaient négativement associés aux résultats des différentes échelles du test cognitif de Wechsler. Sur le plan de la croissance les auteur·e·s ont montré un effet de faible amplitude chez les filles, avec une diminution du BMI et du taux de surpoids, mais pas d’effet chez les garçons.
Une autre cohorte (MARBLES)(25) a inclus spécifiquement des enfants plus à risque de développer un TSA en présence de cas dans la fratrie. Dans cette population à haut risque, pour des raisons génétiques mais aussi possiblement environnementales, les taux de PE avaient été mesurés durant la grossesse et les enfants évalués à l’âge de 3 ans au moyen de tests standardisés pour le diagnostic de TSA (ADOS). Les auteur·e·s ont montré une association entre certains mélanges de PE et un test ADOS pathologique.
Ainsi, l’exposition aux PE périnatale, voire péri-conceptionnelle, et dans les premiers mois de vie est vraisemblablement un des facteurs impactant le neurodéveloppement de l’enfant, en conjonction avec d’autres facteurs de vulnérabilité comme certains variants génétiques et épigénétiques, l’exposition au stress périnatal, ou des facteurs liés à la nutrition et au microbiote, ce qui amène certains auteurs à formuler le concept de « neuro-exposome ».
Cadre réglementaire
En Suisse comme en Europe, différentes évolutions réglementaires visent depuis plusieurs années à limiter l’exposition aux PE. On peut mentionner :
- En Suisse, l’ORRChim (2005), qui a restreint progressivement l’usage de PE tels que les phtalates, le bisphénol A ou les retardateurs de flamme bromés.
- Dans l’UE, le règlement REACH (2007), qui impose l’enregistrement et l’évaluation des substances chimiques, et l’identification des PE comme substances préoccupantes.
Malgré leur renforcement progressif, ces mesures peuvent se heurter à différentes limites, telles que :
- Reconnaissance hétérogène et incomplète des PE selon les secteurs,
- Approche mono-substance ignorant les effets « cocktails » potentiels des expositions multiples,
- Retard de l’évaluation scientifique face à l’arrivée constante et massive de nouvelles substances chimiques sur le marché,
- Retard des mesures réglementaires face aux données scientifiques émergentes,
- Retard dans l’application de certaines mesures, en raison de la nécessité d’identifier des alternatives sécuritaires.
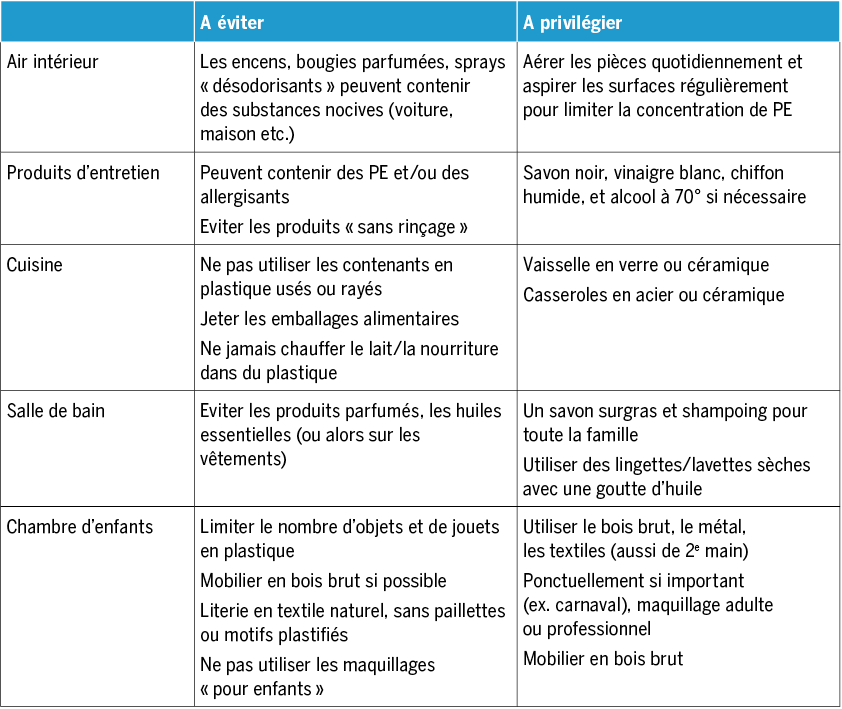
Que peut-on proposer en pratique ? Quelles interventions pour diminuer l’exposition aux PE ?
Les pédiatres ont une opportunité unique d’accompagner les familles, disait Brazelton(26). Une partie des parents est déjà sensibilisée aux questions liées à l’environnement en général et aux PE en particulier, parfois au point de développer une forme d’éco-anxiété. D’autres restent insuffisamment informés. Tous peuvent bénéficier d’un dialogue avec les professionnel·le·s de la santé, afin d’être accompagnés dans une démarche de réduction des expositions potentiellement néfastes. Il est essentiel dans ce sens de proposer des mesures concrètes de prévention, simples, accessibles et efficaces, à la fois pour limiter les expositions aux PE et atténuer le sentiment d’impuissance, de culpabilité ou d’anxiété souvent associé. Ces conseils peuvent se fonder sur un nombre croissant de données scientifiques, à adapter aux différentes situations.
Dans une revue de littérature en 2023, Yang et al(27) ont par exemple examiné l’efficacité d’interventions visant à diminuer l’exposition de la population aux PE au travers des produits de soin (personal care products, hygiène, cosmétiques) et de l’alimentation. Sur 26 études, 21 rapportait des résultats positifs avec une diminution des taux sanguins ou urinaires de PE. Les interventions les plus efficaces visaient à remplacer les cosmétiques contenant des PE, et celles portant sur les contenants et emballages alimentaires. D’autre part, la littérature montre que la présence d’enfants dans la famille, les connaissances préalables au sujet des PE, et la confiance dans les institutions influencent l’attitude face aux risques liés aux PE(28).
Attitude
Ces éléments, ajoutés au fait que les patient·e·s font généralement confiance au médecin traitant(29,30), nous amènent à la recommandation d’inclure dans nos consultations des éléments de prévention environnementale, et d’orienter nos patient·e·s vers des sources d’information fiables (par exemple. Moins de perturbateurs endocriniens pour mieux grandir – Ville de Lausanne») Le dialogue avec les familles sur ces questions fait partie de la nécessaire transition de notre système médical, vers un système plus durable, axé sur la prévention des maladies, comme illustré en 2024 avec la campagne « 12 mois, 12 actions | pour la santé & l’environnement ».
Nos patient·e·s nous font confiance : à nous de les informer, de les former, et de continuer à nous informer.
Références
- Observatoire suisse de la santé_BULLETIN_2022-01: https://www.obsan.admin.ch/sites/default/files/2022-03/Obsan_BULLETIN_2022-01_f_0.pdf
- Zeidan J; Fombonne E; Scorah J; Ibrahim A, Durkin MS, Saxena S, et al. Global prevalence of autism: A systematic review update. Autism Res. 2022 May;15(5):778–90.
- Hamad AF, Alessi-Severini S, Mahmud SM, Brownell M, Kuo I fan. Annual trends in prevalence and incidence of autism spectrum disorders in Manitoba preschoolers and toddlers: 2004–2015. Can J Public Health. 2019 Aug 1;110(4):476–84.
- Delobel-Ayoub M, Saemundsen E, Gissler M, Ego A, Moilanen I, Ebeling H, et al. Prevalence of Autism Spectrum Disorder in 7–9-Year-Old Children in Denmark, Finland, France and Iceland: A Population-Based Registries Approach Within the ASDEU Project. J Autism Dev Disord. 2020 Mar 1;50(3):949–59.
- Autism in Australia, 2022 | Australian Bureau of Statistics [Internet]. 2024 [cited 2025 Mar 9]. Available from: https://www.abs.gov.au/articles/autism-australia-2022
- Zablotsky B, Black LI, Maenner MJ, Schieve LA, Danielson ML, Bitsko RH, et al. Prevalence and Trends of Developmental Disabilities among Children in the United States: 2009–2017. Pediatrics. 2019 Oct 1;144(4):e20190811.
- van Bakel MME, Delobel-Ayoub M, Cans C, Assouline B, Jouk PS, Raynaud JP, et al. Low but Increasing Prevalence of Autism Spectrum Disorders in a French Area from Register-Based Data. J Autism Dev Disord. 2015 Oct 1;45(10):3255–61.
- Frisira E, Holland J, Sayal K. Systematic review and meta-analysis: relative age in attention-deficit/ hyperactivity disorder and autism spectrum disorder. Eur Child Adolesc Psychiatry. 2025 Feb;34(2):381–401.
- Sayal K, Prasad V, Daley D, Ford T, Coghill D. ADHD in children and young people: prevalence, care pathways, and service provision. The Lancet Psychiatry. 2018 Feb 1;5(2):175–86.
- Leunen D, Grosmaitre C. Du DSM-5 à la neuropsychologie : l’exploration cognitive dans le diagnostic des troubles neurodéveloppementaux. Contraste. 2020 May 7;51(1):69–90.
- Moser M, Müllner C, Ferro P, Albermann K, Jenni OG, von Rhein M. The role of well-child visits in detecting developmental delay in preschool children. BMC Pediatrics. 2023 Apr 18;23(1):180.
- Ophir Y, Rosenberg H, Tikochinski R, Dalyot S, Lipshits-Braziler Y. Screen Time and Autism Spectrum Disorder: A Systematic Review and Meta-Analysis. JAMA Network Open. 2023 Dec 8;6(12):e2346775.
- Bettencourt C, Garret-Gloanec N, Pellerin H, Péré M, Squillante M, Roos-Weil F, et al. Migration is associated with baseline severity and progress over time in autism spectrum disorder: Evidence from a French prospective longitudinal study. PLOS ONE. 2022 Oct 6;17(10):e0272693.
- O’Shaughnessy KL, Fischer F, Zenclussen AC. Perinatal exposure to endocrine disrupting chemicals and neurodevelopment: How articles of daily use influence the development of our children. Best Practice & Research Clinical Endocrinology & Metabolism. 2021 Sep 1;35(5):101568.
- OFSP O fédéral de la santé publique. Les perturbateurs endocriniens (PE) [Internet]. [cited 2025 Mar 19]. Available from: https://www.bag.admin.ch/de/endokrine-disruptoren-ed
- Rachel Carson. In: Wikipédia [Internet]. 2025 [cited 2025 Mar 19]. Available from: https://fr.wikipedia.org/w/index.php?title=Rachel_Carson&oldid=223310356
- Marlatt VL, Bayen S, Castaneda-Cortès D, Delbès G, Grigorova P, Langlois VS, et al. Impacts of endocrine disrupting chemicals on reproduction in wildlife and humans. Environmental Research. 2022 May 15;208:112584.
- Laaser U, Lueddeke G, Nurse J. Launch of the ‘One Health Global Think-Tank for Sustainable Health & Well-being’ – 2030 (GHW-2030). South Eastern European Journal of Public Health (SEEJPH) [Internet]. 2016 Apr 20 [cited 2025 Apr 9]; Available from: https://www.biejournals.de/index.php/seejph/article/view/1840
- Fedak KM, Bernal A, Capshaw ZA, Gross S. Applying the Bradford Hill criteria in the 21st century: how data integration has changed causal inference in molecular epidemiology. Emerg Themes Epidemiol. 2015 Sep 30;12:14.
- Yang Z, Zhang J, Wang M, Wang X, Liu H, Zhang F, et al. Prenatal endocrine-disrupting chemicals exposure and impact on offspring neurodevelopment: A systematic review and meta-analysis. NeuroToxicology. 2024 Jul 1;103:335–57.
- Brambilla MM, Perrone S, Shulhai AM, Ponzi D, Paterlini S, Pisani F, et al. Systematic review on Endocrine Disrupting Chemicals in breastmilk and neuro-behavioral development: Insight into the early ages of life. Neuroscience & Biobehavioral Reviews. 2025 Feb 1;169:106028.
- Svensson K, Gennings C, Lindh C, Kiviranta H, Rantakokko P, Wikström S, et al. Prenatal exposures to mixtures of endocrine disrupting chemicals and sex-specific associations with children’s BMI and overweight at 5.5 years of age in the SELMA study. Environment International. 2023 Sep 1;179:108176.
- Bornehag CG, Lindh C, Reichenberg A, Wikström S, Unenge Hallerback M, Evans SF, et al. Association of Prenatal Phthalate Exposure With Language Development in Early Childhood. JAMA Pediatrics. 2018 Dec 1;172(12):1169–76.
- Stratmann M, Özel F, Marinopoulou M, Lindh C, Kiviranta H, Gennings C, et al. Prenatal exposure to endocrine disrupting chemicals and the association with behavioural difficulties in 7-year-old children in the SELMA study. J Expo Sci Environ Epidemiol. 2024 Dec 19;1–11.
- Choi JW, Jang H, Kuiper JR, Bennett DH, Schmidt RJ, Shin HM. Gestational exposures to mixtures of multiple chemical classes and autism spectrum disorder in the MARBLES study. Environmental Research. 2025 Aug 1;278:121646.
- Berry Brazelton T. Working With Families: Opportunities for Early Intervention. Pediatric Clinics of North America. 1995 Feb 1;42(1):1–9.
- Yang TC, Jovanovic N, Chong F, Worcester M, Sakhi AK, Thomsen C, et al. Interventions to Reduce Exposure to Synthetic Phenols and Phthalates from Dietary Intake and Personal Care Products: a Scoping Review. Curr Environ Health Rep. 2023;10(2):184–214.
- Pravednikov A, Perkovic S, Lagerkvist CJ. Main factors influencing the perceived health risk of endocrine-disrupting chemicals: A systematic literature review. Environmental Research. 2024 Dec 1;262:119836.
- Trasande L, Kassotis CD. The Pediatrician’s Role in Protecting Children from Environmental Hazards. Pediatr Clin North Am. 2023 Feb;70(1):137–50.
- Suran M, Bucher K. False Health Claims Abound, but Physicians Are Still the Most Trusted Source for Health Information. JAMA. 2024 May 21;331(19):1612–3.
Informations complémentaires
Auteur·e·s
-
Dr med. Myriam Bickle-GrazMédecin associée, PD-MERc Département femme-mère-enfant Service de Néonatologie Unité de Développement, Lausanne
-
MD, PhD, Prof. associée Céline J. Fischer FumeauxMédecin cheffe, Lactarium, Allaitement et Nutrition périnatale Service de Néonatologie, Département femme-mère-enfant, Lausanne
